Показатели системного воспаления при хроническом миокардите у пациентов с фибрилляцией предсердий
Аннотация
Цель. Оценить показатели системного воспалительного ответа при миокардите у пациентов с фибрилляцией предсердий.
Материал и методы. В исследуемую выборку включено 63 пациента, которые проходили интервенционное лечение фибрилляции предсердий в стационаре. Из них 49 (77,8%) мужчин. Медиана возраста составила 46 (39; 54) лет. Во время катетерной процедуры всем больным проведена эндомиокардиальная биопсия с последующей гистологической диагностикой. Ретроспективно оценена роль показателей системного воспаления у больных с миокардитом и без.
Результаты. Хронический миокардит выявлен у 30 (46,1%) больных. «Индекс системного воспалительного ответа» (p=0,04), «совокупный системный индекс воспаления» (p=0,02) и «моноцито-лимфоцитарное соотношение» (p=0,02) достоверно были выше в группе без миокардита. Проанализированы ROC кривые данных показателей. Множественный регрессионный анализ не показал прогностического влияния факторов на наличие миокардита.
Заключение. Показатели «индекс системного воспалительного ответа», «совокупный системный индекс воспаления» и «моноцито-лимфоцитарное соотношение» достоверно были выше в группе пациентов без миокардита. «Моноцито-лимфоцитарное соотношение» было больше у больных с 2 и выше стадией фиброза миокарда. «Индекс системного воспалительного ответа» и «моноцито-лимфоцитарное соотношение» значимо ниже у больных с более тяжелой симптоматикой по классификации EHRA.
Сердечно-сосудистые заболевания (ССЗ) являются основной причиной смертности и снижения качества жизни, а их распространённость во всём мире продолжает расти. Клинические исследования выявили, что хронические воспалительные процессы повышают риск ССЗ, а недавние исследования показали, что различные воспалительные клетки способствуют окислительному стрессу в сосудах. Например, уже доказано, что атеросклероз, основная причина ССЗ, представляет собой хроническое воспалительное состояние.
Относительно недавно в литературе появились новые дополнительные показатели, отражающие состояние и уровень системного воспаления. Большим преимуществом этих показателей является доступность и простота их расчёта по одному общему анализу крови. Наиболее перспективными для оценки тяжести системного воспаления являются простые (соотношение нейтрофилов и лимфоцитов (NLR) [1], соотношение моноцитов и лимфоцитов (MLR) и соотношение тромбоцитов и лимфоцитов (PLR)) и комплексные показатели системной воспалительной реакции: индекс системного иммунного воспаления (Systemic Immune Inflammation Index, SII), индекс системной воспалительной реакции (Systemic Inflammation Response Index, SIRI), совокупный индекс системного воспаления (Aggregate Index of Systemic Inflammation, AISI) [2][3]. Они зарекомендовали себя как эффективные прогностические биомаркеры при ССЗ, раке и инфекционных болезнях.
В некоторых работах продемонстрировано, что индексы воспаления, в частности SIRI, дают ценную прогностическую информацию при инфаркте миокарда, отражая тяжесть заболевания и гетерогенность иммунного ответа [4].
Как известно, очаговое или диффузное воспаление миокарда, любой этиологии, приводит к формированию основного субстрата для возникновения и поддержания различных нарушений ритма сердца — фиброзу. Миокардит может возникать по различным инфекционным и неинфекционным причинам. При этом в процесс вовлекается вся иммунная система, обеспечивая ответную реакцию организма. В этот момент у пациента при анализе крови можно выявить типичные воспалительные маркеры (лейкоцитоз, повышение С-реактивного белка, повышение уровня интерлейкинов и т.д.). В ряде случаев клиническая картина миокардита, чаще вирусной этиологии, бывает «стертой» и выраженной недостаточно, чтобы своевременно заподозрить этот диагноз. Иногда первым и основным проявлением заболевания может быть появление нарушений ритма сердца, в т.ч. фибрилляции предсердий (ФП) [5]. Переход воспаления в миокарде в хроническую форму приводит часто и к нормализации уровня воспалительных маркеров крови. В таком случае, диагностика миокардита вызывает еще больше затруднений. Все это требует поиска новых маркеров миокардита.
Целью данного исследования стало изучение показателей системного воспаления при хроническом миокардите у пациентов с ФП.
Материал и методы
Исследование было выполнено в соответствии со стандартами надлежащей клинической практики (Good Clinical Practice) и принципами Хельсинкской декларации. Протокол исследования был одобрен Этическим комитетом клинического центра. До включения в исследование у всех участников было получено письменное информированное согласие.
В исследуемую выборку включено 63 пациента, которые проходили интервенционное лечение ФП в стационаре1. Из них 49 (77,8%) мужчин. Медиана возраста составила 46 (39; 54) лет. Полная клиническая характеристика представлена в таблице 1. Основным диагнозом чаще всего фигурировало идиопатическое нарушение ритма сердца — 42 (66,7%), реже встречалась гипертоническая болезнь — 18 (28,6%), еще реже ишемическая болезнь сердца — 3 (4,8%). В качестве сопутствующей некардиальной патологии чаще всего выступал хронический гастрит — 21 случай (33,3%). Язвенная болезнь желудка или двенадцатиперстной кишки встречалась у 4 больных (6,3%). Хроническим бронхитом страдали 3 пациента (4,8%), заболевания щитовидной железы (аутоиммунный тиреоидит или диффузно-узловой зоб) при клиническом эутиреозе имели 10 (15,9%) больных.
Таблица 1
Общая клиническая характеристика пациентов на момент поступления в стационар
|
Показатель |
Значение |
|
Количество пациентов |
63 |
|
Мужчины, n (%) |
49 (77,8%) |
|
Возраст, лет, Me (Q1; Q3) |
46 (39;54) |
|
Основное заболевание |
|
|
ИБС, n (%) |
3 (4,8) |
|
ГБ, n (%) |
18 (28,6) |
|
Идиопатическая ФП, n (%) |
42 (66,7) |
|
ХСН |
|
|
I ФК, n (%) |
11 (17,5) |
|
II ФК, n (%) |
7 (11,1) |
|
III ФК, n (%) |
2 (3,2) |
|
ОНМК в анамнезе, n (%) |
1 (1,6) |
|
СД, n (%) |
1 (1,6) |
|
ИМТ, кг/м², Me (Q1; Q3) |
27,7 (25;30,3) |
|
Ожирение, n (%) |
17 (26,9) |
|
Некардиальная сопутствующая патология |
|
|
Патология органов пищеварения, n (%) |
35 (55,6) |
|
Патология органов дыхания, n (%) |
3 (4,8) |
|
Патология щитовидной железы, n (%) |
12 (19,1) |
|
CHA2DS2VASc |
|
|
0-1, n (%) |
47 (74,6) |
|
2-3, n (%) |
14 (22,2) |
|
>4, n (%) |
1 (1,6) |
|
HAS-BLED |
|
|
0, n (%) |
53 (84,1) |
|
1, n (%) |
8 (12,7) |
|
2, n (%) |
1 (1,6) |
|
Класс EHRA |
|
|
I, n (%) |
10 (15,9) |
|
II, n (%) |
50 (79,4) |
|
III, n (%) |
2 (3,2) |
|
Показатели ЭхоКГ |
|
|
ФВ ЛЖ, %, Me (Q1; Q3) |
65 (50,0;69,0) |
|
ПЖ, мм, Me (Q1; Q3) |
24 (23,0;26,0) |
|
ЛП, мм, Me (Q1; Q3) |
42 (39,0;45,0) |
|
МЖП, мм, Me (Q1; Q3) |
10 (9,0;10,8) |
|
ЗСЛЖ, мм, Me (Q1; Q3) |
10 (9,0;10,0) |
|
КСО, мл, Me (Q1; Q3) |
38 (31,0;61,0) |
|
КДО, мл, Me (Q1; Q3) |
108 (98,0;122,0) |
|
КДР, мм, Me (Q1; Q3) |
49 (47,0;54,0) |
|
КСР, мм, Me (Q1; Q3) |
32 (30,0;38,5) |
|
ИС ЛЖ, Me (Q1; Q3) |
0,55 (0,52;0,59) |
|
Пик Е, см/с, Me (Q1; Q3) |
75 (64,0;87,0) |
|
Пациенты с ГЛЖ, n (%) |
2 (3,2) |
|
Лабораторные показатели |
|
|
Холестерин, ммоль/л, Me (Q1; Q3) |
4,9 (4,1;5,5) |
|
Триглицериды, ммоль/л, Me (Q1; Q3) |
0,9 (0,7;1,8) |
|
Глюкоза, ммоль/л, Me (Q1; Q3) |
5,4 (5,1;5,8) |
|
Нейтрофилы ×10⁹/л, Me (Q1; Q3) |
3,1 (2,5;3,8) |
|
Моноциты ×10⁹/л, Me (Q1; Q3) |
0,5 (0,4;0,6) |
|
Лимфоциты ×10⁹/л, Me (Q1; Q3) |
2,1 (1,7;2,6) |
|
Тромбоциты ×10⁹/л, Me (Q1; Q3) |
217 (200,0;250,0) |
|
Антиаритмическая терапия во время госпитализации |
|
|
Амиодарон, n (%) |
17 (26,9) |
|
Соталол, n (%) |
11 (17,5) |
|
Пропафенон, n (%) |
17 (26,9) |
|
Бета-блокаторы, n (%) |
5 (7,9) |
|
Лаппаконитина гидробромид, n (%) |
3 (4,8) |
|
Этацизин, n (%) |
1 (1,6) |
|
Антикоагулянты, n (%) |
63 (100) |
Сокращения: ГБ — гипертоническая болезнь, ГЛЖ — гипертрофия левого желудочка, ЗСЛЖ — задняя стенка левого желудочка, ИБС — ишемическая болезнь сердца, ИМТ — индекс массы тела, ИС — индекс сферичности, КДО — конечно-диастолический объем, КДР — конечно-диастолический размер, КСО — конечно-систолический объем, КСР — конечно-систолический размер, ЛЖ — левый желудочек, ЛП — левое предсердие, МЖП — межжелудочковая перегородка, ОНМК — острое нарушение мозгового кровообращения, ПЖ — правый желудочек, СД — сахарный диабет, ФВ — фракция выброса, ФК ХСН — функциональный класс хронической сердечной недостаточности, ФП — фибрилляция предсердий, ЭхоКГ — эхокардиография, EHRA — European Heart Rhythm Association (Европейская ассоциация сердечного ритма).
Во время катетерной процедуры всем больным проведена эндомиокардиальная биопсия (ЭМБ) с последующей гистологической диагностикой. Гистологические препараты на светооптическом уровне с использованием микроскопа AxioImager M2 Zeiss. Морфологическую верификацию миокардита проводили в соответствии с модифицированными Всемирной Федерацией сердца Далласкими критериями [6]. Степень активности воспаления (Grading) и выраженности фиброза (Staging) оценивали с использованием полуколичественных гистологических критериев, предложенных для оценки морфологических изменений при воспалительной кардиомиопатии с учетом консенсуса Европейского общества кардиологов по диагностике и лечению миокардитов [7][8]. Площадь интерстициального фиброза по отношению к площади среза миокарда оценивали с помощью программы обработки и анализа изображения Zeiss Efficient Navigation (Carl Zeiss, Германия). Для стадирования фиброза учитывали следующие показатели: интерстициальный/заместительный фиброз: отсутствует — 0 баллов, от 10 до 20% — 1 балл, от 20 до 40% — 2 балла, >40% — 3 балла; субэндокардиальный фиброз: отсутствует — 0 баллов, присутствует — 1 балл; эндокардиальный фиброэластоз: отсутствует — 0 баллов, присутствует — 1 балл; максимальный балл — 5 баллов.
После получения результатов ЭМБ, пациенты были разделены на 2 группы в зависимости от наличия признаков миокардита. Ретроспективно оценена роль показателей системного воспаления у больных с миокардитом и без. Для расчёта использовали данные общего анализа крови, который взят за сутки до интервенционного вмешательства и ЭМБ. Показатели системного воспалительного ответа рассчитывались по формулам:
- SIRI = (число нейтрофилов × число моноцитов)/число лимфоцитов;
- SII = (количество нейтрофилов × количество тромбоцитов)/количество лимфоцитов;
- AISI = (количество нейтрофилов × количество моноцитов × количество тромбоцитов)/количество лимфоцитов;
- NLR = абсолютное количество нейтрофилов/абсолютное количество лимфоцитов;
- PLR = отношение числа тромбоцитов к числу лимфоцитов;
- MLR = отношение числа моноцитов к числу лимфоцитов.
Статистический анализ. Статистический анализ проводился с помощью программы Statistica версии 10.0 и MedCalc версии 18.9.1. Количественные данные были предварительно проверены на соответствие нормальному закону распределения с помощью критерия Шапиро-Уилка. Параметры, не соответствующие нормальному закону распределения, сравнивали с помощью критерия Манна-Уитни или теста Краскела-Уоллиса. Анализ зависимых данных проводили с помощью критерия Уилкоксона. Результаты представляли в виде медианы и интерквантильного размаха. Также оценивали силу линейной взаимосвязи между количественными показателями с помощью коэффициента ранговой корреляции Спирмена. Связь между качественными данными определяли с помощью χ² Пирсона или двустороннего точного теста Фишера. Для оценки влияния различных факторов использовался однофакторный и множественный регрессионный анализ и анализ ROC-кривых. Уровень значимости различий принимали p<0,05.
Результаты
Данные, полученные после анализа биоптатов, позволили установить диагноз миокардит у 30 больных (46,1%). Более подробная информация о результатах ЭМБ указана в таблице 2.
Таблица 2
Результаты ЭМБ у пациентов с миокардитом
|
Показатель |
Количество |
|
Диагноз «миокардит» установлен, n (%) |
30 (46,1%) |
|
Очаговый характер воспаления, n (%) |
16 (53,4%) |
|
Диффузно-очаговый, n (%) |
8 (26,7%) |
|
Диффузный, n (%) |
6 (20,0%) |
|
Активированные Т-лимфоциты >14, ВПЖ, n (%) |
12 (40,0%) |
|
Активированные Т-лимфоциты >14, МЖП, n (%) |
14 (46,7%) |
|
Активированные Т-лимфоциты >14, ВОПЖ, n (%) |
15 (50,0%) |
|
Фиброз, ВПЖ, n (%) |
|
|
0 стадии |
12 (40,0%) |
|
1 стадии |
14 (46,7%) |
|
2 стадии |
3 (10,0%) |
|
Фиброз, МЖП, n (%) |
|
|
0 стадии |
6 (20,0%) |
|
1 стадии |
19 (63,3%) |
|
2 стадии |
3 (10,0%) |
|
3 стадии |
1 (3,3%) |
|
Фиброз, ВОПЖ, n (%) |
|
|
0 стадии |
5 (16,7%) |
|
1 стадии |
21 (70,0%) |
|
2 стадии |
2 (6,7%) |
|
3 стадии |
1 (3,3%) |
|
Результаты ИГХ |
|
|
Не обнаружена экспрессия антигенов |
2 (6,7%) |
|
Энтеровирус |
3 (10,0%) |
|
Сочетание энтеровируса и герпеса 6 типа |
16 (53,3%) |
|
Сочетание энтеровируса, герпеса 6 типа и COVID-19 |
2 (6,7%) |
Сокращения: ВПЖ — верхушка правого желудочка, ВОПЖ — выводной отдел правого желудочка, ИГХ — иммуногистохимия, МЖП — межжелудочковая перегородка, COVID-19 — новая коронавирусная инфекция.
По распространённости воспаления наиболее чаще встречался очаговый миокардит — в 16 случаях (53,4%), реже диффузно-очаговый — у 8 (26,7%) пациентов, еще реже диффузный — у 6 (20,0%). Все три фрагмента из разных участков правого желудочка могли служить для установки диагноза, количество фрагментов с уровнем активированных Т-лимфоцитов >14 представлены в таблице 2. Наиболее выраженная инфильтрация активированных Т-лимфоцитов во всех фрагментах (верхушка правого желудочка, межжелудочковая перегородка и выводной отдел правого желудочка) была выявлена у 7 больных (23,3%), в двух фрагментах — у 10 (33,3%), в одном фрагменте — у 13 (43,3%).
В дальнейшем пациенты были разделены на 2 группы в зависимости от установленного диагноза миокардит. Сравнение клинических данных образовавшихся групп представлено в таблице 3.
Таблица 3
Сравнение групп пациентов с миокардитом и без
|
Показатель |
С миокардитом, n=30 |
Без миокардита, n=33 |
Уровень р |
|
Мужчины, n (%) |
23 (76,6) |
26 (78,8) |
0,94 |
|
Возраст, лет, Me (Q1; Q3) |
44,5 (39;54) |
47 (40;52) |
0,33 |
|
Основное заболевание |
|||
|
ИБС, n (%) |
3 (10) |
– |
0,07 |
|
ГБ, n (%) |
11 (36,6) |
7 (21,2) |
0,31 |
|
Идиопатическая ФП, n (%) |
16 (53,3) |
27 (81,8) |
0,28 |
|
ХСН |
|||
|
I ФК, n (%) |
7 (23,3) |
4 (12,1) |
0,32 |
|
II ФК, n (%) |
3 (10) |
4 (12,1) |
0,81 |
|
III ФК, n (%) |
1 (3,3) |
1 (3) |
0,94 |
|
ОНМК в анамнезе, n (%) |
1 (3,3) |
– |
0,29 |
|
СД, n (%) |
1 (3,3) |
– |
0,29 |
|
ИМТ, кг/м², Me (Q1; Q3) |
28,2 (24,9;29,8) |
26,8 (25,1;30,5) |
0,75 |
|
Ожирение, n (%) |
9 (30) |
8 (24,2) |
0,69 |
|
Показатели ЭхоКГ |
|||
|
ФВ ЛЖ, %, Me (Q1; Q3) |
63,5 (47;68) |
66 (59;69) |
0,66 |
|
ПЖ, мм, Me (Q1; Q3) |
24 (23;26) |
24 (22;26) |
0,07 |
|
ЛП, мм, Me (Q1; Q3) |
42,5 (40;45) |
42 (39;45) |
0,21 |
|
МЖП, мм, Me (Q1; Q3) |
10 (9;11) |
10 (9;10,5) |
0,06 |
|
ЗСЛЖ, мм, Me (Q1; Q3) |
10 (9;10) |
9,5 (9;10) |
0,04 |
|
КСО, мл, Me (Q1; Q3) |
41,5 (31;64) |
38 (30;46) |
0,45 |
|
КДО, мл, Me (Q1; Q3) |
113 (98;131) |
108 (98;119) |
0,37 |
|
КДР, мм, Me (Q1; Q3) |
50 (48;54) |
48 (47;52) |
0,45 |
|
КСР, мм, Me (Q1; Q3) |
34 (31;42) |
30 (29;35) |
0,84 |
|
ИС ЛЖ, Me (Q1; Q3) |
0,56 (0,54;0,6) |
0,55 (0,52;0,59) |
0,93 |
|
Пик Е, см/с, Me (Q1; Q3) |
72 (64;86) |
78 (64;90) |
0,12 |
|
Пациенты с ГЛЖ, n (%) |
2 (6,67) |
– |
0,14 |
|
Лабораторные показатели |
|||
|
Холестерин, Me (Q1; Q3) |
4,86 (4,07;5,58) |
4,98 (4,2;5,43) |
0,09 |
|
Триглицериды, ммоль/л, Me (Q1; Q3) |
1,42 (0,01;1,99) |
0,92 (0,01;1,6) |
0,91 |
|
Глюкоза, ммоль/л, Me (Q1; Q3) |
5,44 (5;5,77) |
5,45 (5,17;5,80) |
0,12 |
|
Нейтрофилы ×10⁹/л, Me (Q1; Q3) |
2,8 (1,9;3,8) |
3,1 (2,6;3,8) |
0,44 |
|
Моноциты ×10⁹/л, Me (Q1; Q3) |
0,4 (0,3;0,6) |
0,5 (0,5;0,6) |
0,06 |
|
Лимфоциты ×10⁹/л, Me (Q1; Q3) |
2,1 (1,7;2,5) |
2,1 (1,7;2,6) |
0,71 |
|
Тромбоциты ×10⁹/л, Me (Q1; Q3) |
215 (192;240) |
224 (201;268) |
0,18 |
Сокращения: ГБ — гипертоническая болезнь, ГЛЖ — гипертрофия левого желудочка, ЗСЛЖ — задняя стенка левого желудочка, ИБС — ишемическая болезнь сердца, ИМТ — индекс массы тела, ИС — индекс сферичности, КДО — конечно-диастолический объем, КДР — конечно-диастолический размер, КСО — конечно-систолический объем, КСР — конечно-систолический размер, ЛЖ — левый желудочек, ЛП — левое предсердие, МЖП — межжелудочковая перегородка, ОНМК — острое нарушение мозгового кровообращения, ПЖ — правый желудочек, СД — сахарный диабет, ФВ — фракция выброса, ФК ХСН — функциональный класс хронической сердечной недостаточности, ФП — фибрилляция предсердий, ЭхоКГ — эхокардиография.
Выделенные группы оказались сопоставимы по всем исследуемым параметрам. Выполнено сравнение групп по разным показателям системного воспаления (табл. 4).
Таблица 4
Сравнение групп по показателям системного воспаления
|
Показатель |
С миокардитом, n=30 |
Без миокардита, n=33 |
Уровень р |
|
SIRI |
0,5 (0,4;0,9) |
0,7 (0,6;1,1) |
0,04 |
|
SII |
299,3 (235;401,8) |
327,1 (278,6;456,2) |
0,22 |
|
AISI |
134,5 (83;204,4) |
171,2 (133,7;254,7) |
0,02 |
|
NLR |
1,4 (1;1,8) |
1,5 (1,2;1,8) |
0,54 |
|
PLR |
101,8 (83,9;152,1) |
107,1 (91,8;136,7) |
0,57 |
|
MLR |
0,2 (0,2;0,3) |
0,8 (0,2;0,3) |
0,02 |
Сокращения: AISI (Aggregate Inflammation Systemic Index) — совокупный системный индекс воспаления, MLR (Monocyte-lymphocyte ratio) — моноцито-лимфоцитарное соотношение, NLR (Neutrophil-lymphocyte ratio) — нейтрофильно-лимфоцитарное соотношение, PLR (Platelet-lymphocyte ratio) — тромбоцито-лимфоцитарное соотношение, SII (Systemic Inflammation Index) — индекс системного воспаления, SIRI (Systemic inflammatory response index) — индекс системного воспалительного ответа.
Статистически значимыми стали отличия между группами в таких показателях, как SIRI, AISI и MLR. Установлено, что индекс системного воспалительного ответа, совокупный системный индекс воспаления и моноцито-лимфоцитарное соотношение достоверно были выше в группе без миокардита (рис. 1).
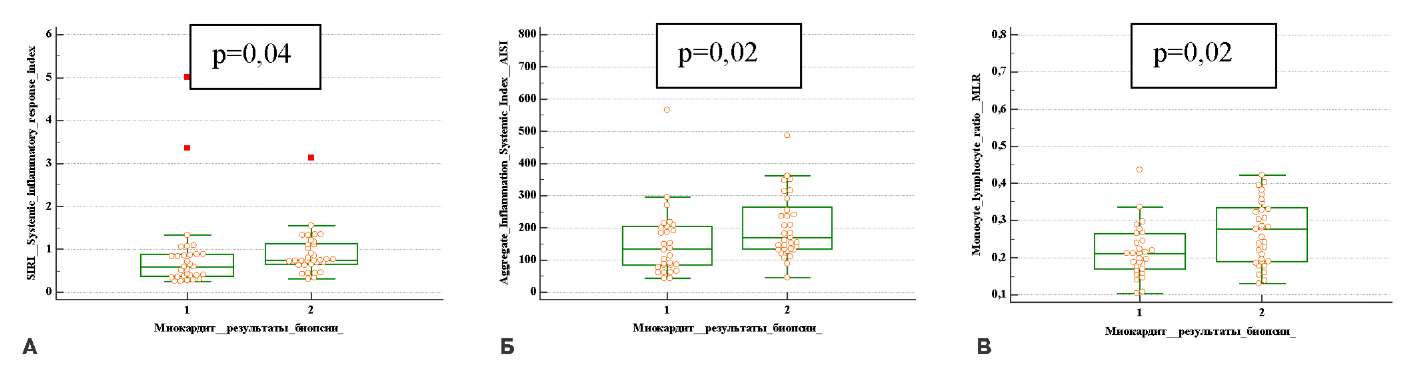
Рис. 1. Сравнение показателей SIRI (А), AISI (Б) и MLR (В) у пациентов с миокардитом (1 группа) и без (2 группа).
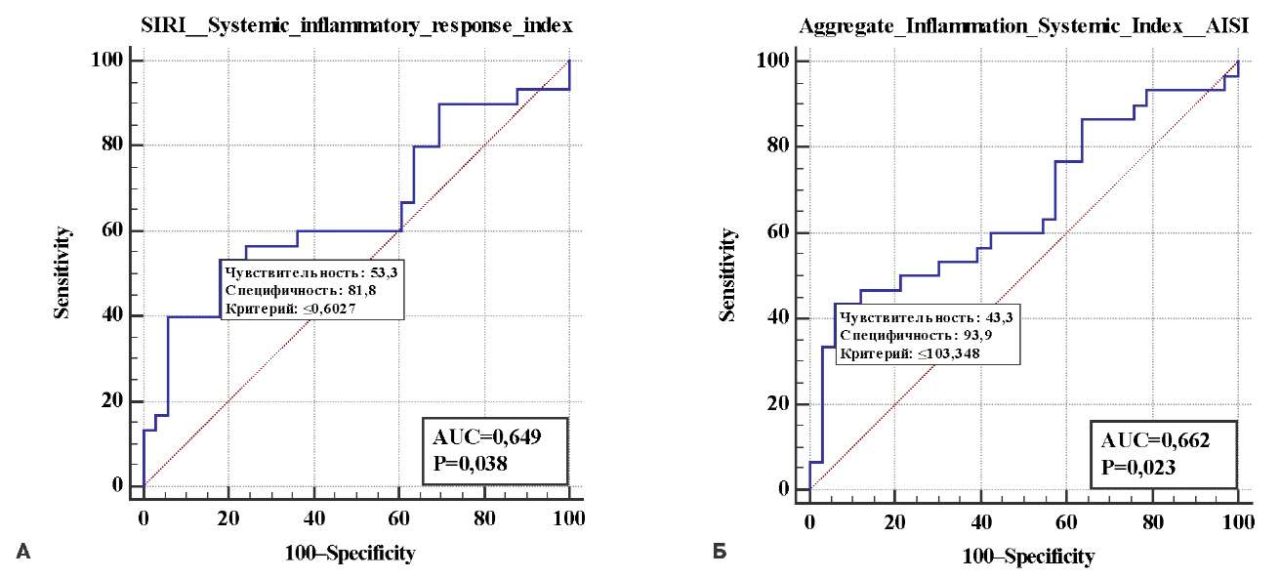
При проведении однофакторного анализа выполнена оценка ROC-кривых и показателей чувствительности и специфичности каждого из этих признаков (рис. 2). Несмотря на статистически достоверное влияние этих показателей, относительно высоких цифр специфичности, уровень площади под кривой оказался не более 0,7. Кроме того, эти параметры теряли значимость в многофакторной регрессии, в т.ч. после поправки на возраст и пол.

Рис. 2. ROC-анализ показателей SIRI (А), AISI (Б), оценивающий влияние на диагностику миокардита в исследуемой выборке.
Выполнена оценка влияния всех индексов системного воспаления у пациентов на распространенность (очаговый или диффузный) миокардита, стадию фиброза, экспрессию антигенов вирусов (рис. 3).
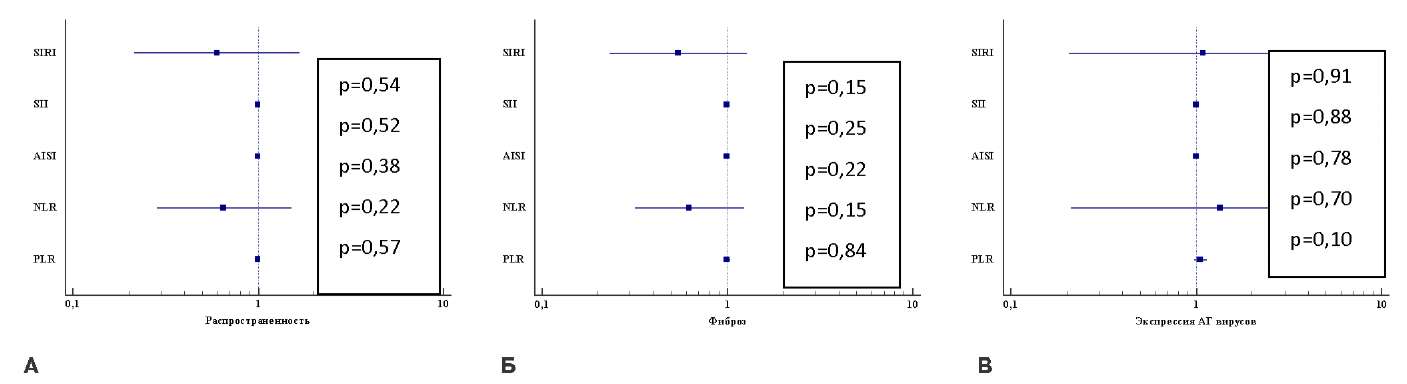
Рис. 3. Диаграммы результатов однофакторного регрессионного анализа влияния показателей системного воспалительного ответа на распространенность (очаговый или диффузный) миокардита (А), стадию фиброза (Б), экспрессию антигенов вирусов (В).
Сокращения: АГ — антигены, AISI (Aggregate Inflammation Systemic Index) — совокупный системный индекс воспаления, NLR (Neutrophil-lymphocyte ratio) — нейтрофильно-лимфоцитарное соотношение, PLR (Platelet-lymphocyte ratio) — тромбоцито-лимфоцитарное соотношение, SII (Systemic Inflammation Index) — индекс системного воспаления, SIRI (Systemic inflammatory response index) — индекс системного воспалительного ответа.
Показатель MLR отличался у пациентов с разной стадией фиброза (рис. 4). Так, выявлена тенденция, указывающая, что моноцито-лимфоцитарное соотношение было больше у больных с 2 и выше стадией фиброза, т.е. там, где он выражен значительнее. Однако ввиду небольшой выборки больных с более выраженным фиброзом, статистической достоверности не выявлено (p=0,06).
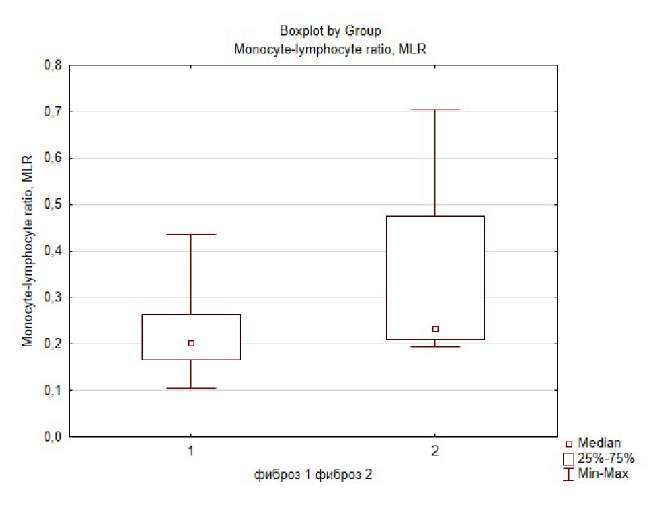
Рис. 4. Сравнение показателя MLR у пациентов с 0 или 1 стадией фиброза (1), и 2 и более стадией фиброза (2).
Обнаружено, что у одного пациента, который по данным биопсии имел самую большую третью стадию фиброза, были значительно повышены показатели SIRI, AISI и MLR.
Проанализированы индексы системного воспалительного ответа у больных с разной тяжестью симптомов ФП. Так, выявлено, что у больных с II и выше классом тяжести симптоматики по классификации EHRA, индексы SIRI и MLR значимо ниже, чем у больных с классом I и 0 (рис. 5).

Рис. 5. Сравнение показателей SIRI (А) и MLR (Б) у пациентов с разной тяжестью симптомов ФП, где 1 — соответствует классу EHRA 0 или I, а 2 — классу II и III.
Сокращения: EHRA — European Heart Rhythm Association (Европейская ассоциация сердечного ритма), MLR (Monocyte-lymphocyte ratio) — моноцито-лимфоцитарное соотношение, SIRI (Systemic inflammatory response index) — индекс системного воспалительного ответа.
Однофакторный регрессионный анализ подтвердил влияние этих факторов на тяжесть симптомов. Отношение шансов (ОШ) для SIRI составило ОШ 2,26, 95% доверительный интервал (ДИ): 0,9947-5,1390, р=0,03, для MLR — ОШ 3,09, 95% ДИ: 1,280-7,475, р=0,03.
Обсуждение
Патогенез воспаления миокарда представляет собой сложный процесс. Глобально, его можно поделить на 3 стадии: 1. прямая вирусная инвазия в кардиомиоциты с их повреждением; 2. фаза воспаления, характеризующаяся иммунологической активацией, опосредованного клеточным ответом и каскадом цитокиновых реакций; 3. миоцитарный некроз с развитием дисфункции миокарда [9]. При миокардите активизируется противовирусная и аутоиммунная реакция, обеспечивая как локальный, так и системный ответ организма. Учитывая различный характер течения и прогрессирования миокардита различной этиологии и восприимчивости к нему, своевременная диагностика этой патологии представляет большую проблему. В настоящее время ни один неинвазивный метод диагностики не может заменить ЭМБ для постановки окончательного этиологического диагноза, когда гистология, иммуногистология и полимеразная цепная реакция на наличие микроорганизмов оцениваются в совокупности. В своей работе мы сделали попытку выделить особенности пациентов с миокардитом с помощью общедоступных показателей системного воспалительного ответа. Обладая опытом проведения ЭМБ у пациентов с различными нарушениями ритма сердца, авторы попытались сравнить различные индексы системного воспаления у больных, с диагностированным с помощью гистологии миокардитом.
Так, в исследовании показано, что SIRI, совокупный SII и MLR достоверно были выше в группе пациентов без миокардита. Ранее в нескольких работах описана роль новых биомаркеров воспаления в развитии ФП. Так, Cakmak A, et al. выявили повышение маркеров воспаления, таких как SII (ОШ: 1,01, 95% ДИ: 1,01-1,02, p<0,001), SIRI (ОШ: 1,87, 95% ДИ: 1,65-2,12, p<0,001), PLR (ОШ: 1,04, 95% ДИ: 1,03-1,04, p<0,001) и NLR (ОШ: 4,02, 95% ДИ: 2,05-8,03, p<0,001). Эти показатели были достоверно выше у больных с наличием неклапанной ФП [10]. О связи между ФП и системным воспалением уже давно говорится в литературе [11]. Предыдущие исследования показали, что маркеры воспаления, такие как С-реактивный белок и интерлейкин-6, тесно связаны как с наличием, так и с продолжительностью ФП, а в образцах тканей предсердий обнаруживаются инфильтраты из воспалительных клеток. Считается, что воспаление запускает ремоделирование предсердий через механизмы, включающие окислительный стресс, апоптоз и фиброз, тем самым предрасполагая к развитию ФП [12][13]. Кроме того, воспаление может способствовать развитию тромботических осложнений, связанных с ФП, вызывая эндотелиальную дисфункцию, активацию тромбоцитов и коагуляцию [14]. Эти результаты подчеркивают, что воспалительная реакция играет важнейшую роль в патогенезе неклапанной ФП, помимо традиционных клинических факторов риска.
По нашим данным также отмечено повышение индексов системного воспалительного ответа у пациентов с ФП. Однако в группе больных с ФП и миокардитом эти показатели оказались достоверно ниже. Ранее показатели системного воспаления у больных с миокардитом в литературе не описывались, следовательно, в настоящий момент возникают сложности с интерпретацией данных. Вероятно, более активный процесс хронического воспаления миокарда может приводить к нарушению баланса между провоспалительными (нейтрофилы и моноциты) и регуляторными (лимфоциты) иммунными компонентами. В показателях (SIRI, SII, MLR) в числителе находятся уровень нейтрофилов, моноцитов и тромбоцитов, а в знаменателе во всех случаях уровень лимфоцитов. В нашей выборке при примерно одинаковых показателях в знаменателе (лимфоцитов), наблюдались более высокие показатели в числителе (в группе без миокардита), что в целом приводит к статистически значимым отличиям этого соотношения у пациентов с хроническим персистирующим лимфоцитарным миокардитом, который имеет место в данном исследовании.
Оценена роль новых биомаркеров системного воспаления в развитии фиброза различной интенсивности. Выявлена тенденция, указывающая, что MLR было больше у больных с 2 и выше стадией фиброза миокарда у пациентов с миокардитом. На данный фактор оказал влияние уровень моноцитов крови у этих больных. Роль моноцитов в патогенезе фиброза остаётся дискутабельной. Так, Lafuse WP, et al. утверждают, что после повреждения тканей моноциты и тканевые макрофаги претерпевают заметные фенотипические и функциональные изменения и становятся ключевыми регуляторами восстановления, регенерации и фиброза тканей [15]. Кроме того, Kubota A, et al. показали, что макрофаги реагируют на изменения в содержании цитокинов и составе внеклеточного матрикса в окружающей среде и выделяют фиброгенные и ангиогенные медиаторы, играя ключевую роль в восстановлении поврежденного сердца [16]. Другие работы показывают, что воспалительные изменения фенотипа макрофагов, получаемых из моноцитов, могут приводить к регрессии фиброза [17]. Очевидно, что фибронеогенез — это комплексный механизм, при котором важен баланс положительных (профиброгенных) и отрицательных (антифиброгенных) сил, возникающих в результате взаимодействия различных цитокинов [18]. Дальнейшее изучения показателя MLR у больных с разной стадией фиброза представляет большой интерес и, возможно, при увеличении выборки, может сыграть роль биомаркера фиброза сердца.
В работе также продемонстрировано, что SIRI и MLR значимо ниже у больных с более тяжелой симптоматикой ФП по классификации EHRA. Различные исследования показывают, что симптоматика и качество жизни больных с ФП прогрессивно ухудшаются на пути от пароксизмальной к персистирующей форме аритмии [19][20]. В нашей работе в группах с различной степенью выраженности симптомов ФП количество пациентов с различными формами аритмии было сопоставимо. При сравнении этих групп никаких особенностей отмечено не было. В настоящий момент интерпретация полученных данных представляет трудности и требует дальнейшего изучения.
Заключение
Такие показатели, как индекс системного воспалительного ответа, совокупный SIRI и MLR достоверно были выше в группе пациентов без миокардита. Многофакторный регрессионный анализ, в т.ч. с поправкой на возраст и пол, не показал значимого влияния этих показателей на ассоциацию с миокардитом. Выявлена тенденция, указывающая, что MLR было больше у больных с 2 и выше стадией фиброза миокарда. SIRI и MLR значимо ниже у больных с более тяжелой симптоматикой по классификации EHRA.
Отношения и деятельность: все авторы заявляют об отсутствии потенциального конфликта интересов, требующего раскрытия в данной статье.
1. База данных исследования зарегистрирована «Регистр результатов биопсии пациентов с идиопатической формой фибрилляции предсердий (RBPIAF)» Арчаков Е. А., Баталов Р. Е., Эшматов О. Р., Усенков С. Ю., Попов С. В. Свидетельство о регистрации базы данных RU 2022621011, 05.05.2022. Заявка № 2022620814 от 19.04.2022.
Чтобы читать статью войдите с логином и паролем от scardio.ru
Ключевые слова
Для цитирования
Арчаков Е.А., Баталов Р.Е., Эшматов О.Р., Хлынин М.С., Атабеков Т.А., Степанов И.В., Попов С.В. Показатели системного воспаления при хроническом миокардите у пациентов с фибрилляцией предсердий. Российский кардиологический журнал. 2025;30(4S):6663. https://doi.org/10.15829/1560-4071-2025-6663. EDN: PCZAEQ
Скопировать