Апикальная гипертрофическая кардиомиопатия как маска острого коронарного синдрома. Клинические наблюдения
В большинстве случаев причиной развития острого коронарного синдрома (ОКС) является тромботическая окклюзия коронарной артерии. Однако под маской ОКС в стационар могут поступать пациенты с различной патологией, в т.ч. с различными формами кардиомиопатий.
Апикальная необструктивная гипертрофическая кардиомиопатия (ГКМП) иди синдром Yamaguchi — подтип ГКМП, основным признаком которого является концентрическая гипертрофия верхушки миокарда левого желудочка (ЛЖ), в результате чего его полость в конце диастолы приобретает своеобразную форму, напоминающую туз пик. В систолу происходит полная облитерация верхушки полости ЛЖ из-за соприкосновения сокращающихся частей гипертрофированного миокарда друг с другом. Данное заболевание было впервые описано японскими исследователями Sakamoto T, et al. в 1976г и Yamaguchi H, et al. в 1979г [1]. Редкая встречаемость данной формы ГКМП зачастую ошибочно приводит к гипердиагностике ОКС и отсроченной постановке диагноза.
Ниже представлено два клинических случая пациентов с апикальной формой ГКМП, клинически дебютировавшей под маской ОКС.
Мужчина А., 43 года, поступил с подозрением на ОКС без подъема сегмента ST, жалобами на давящую боль за грудиной при минимальной физической нагрузке и в покое, длительностью до 30 мин, с иррадиацией в левую руку.
У пациента с 2008г отмечается повышение артериального давления (АД), максимально до 200 и 100 мм рт.ст., с его слов, перенес инфаркт миокарда (ИМ) в 2015г. Регулярно принимает только препараты ацетилсалициловой кислоты. Давящие боли за грудиной при физической нагрузке беспокоили пациента в течение месяца. По данным эхокардиографии (ЭхоКГ), выполненной за 2 дня до госпитализации, обнаружена гипокинезия среднего переднего, среднего переднебокового сегментов, акинезия среднего заднебокового, верхушечного перегородочного, верхушечного переднего, верхушечного бокового, верхушечного заднего сегментов, умеренная концентрическая гипертрофия стенок ЛЖ, фракция выброса (ФВ) по Симпсону составила 45%, а индекс массы миокарда ЛЖ 125 г/м?. Выполненная стрессЭхоКГ выявила снижение толерантности к физической нагрузке и углубление исходной косонисходящей депрессии ST в II, III, aVF, V4-V6 до 1,7 мм. В течение последних 10 дней ангинальная боль при ходьбе стала чаще, длительнее, ирадиировала в левую руку, сопровождалась потливостью, одышкой. Ночью накануне поступления дважды возникла боль за грудиной давящего характера, длительностью до 30 мин.
На момент поступления состояние средней степени тяжести, сознание ясное, кожные покровы нормальной окраски, влажные, теплые. Тоны сердца приглушены, шумов нет. Ритм правильный. Частота сердечных сокращений 65 уд./мин, АД 150 и 90 мм рт.ст. Индекс массы тела — 35 кг/м?. Нет признаков застоя по обоим кругам кровообращения. При аускультации легких дыхание везикулярное, хрипов нет. Живот мягкий, безболезненный. Печень по краю реберной дуги. Симптом Пастернацкого отрицательный с двух сторон.
Семейный анамнез не отягощен, случаи ИМ, смерти в молодом возрасте, ранней хронической сердечной недостаточности у близких родственников отрицает. Интересный факт — дед пациента по национальности был японец.
На электрокардиографии (ЭКГ) при поступлении регистрировалась депрессия сегмента ST в отведениях I, II, V4-V6, глубокие отрицательный зубцы Т в I, II, AVL, V2-V6 отведениях, подъем ST в III, признаки гипертрофии ЛЖ (рис. 1). Тропонин I — 0,40 пг/мл (референсные значения 0-0,5 пг/мл). Шкала GRACE 90 баллов (риск низкий). Показатели общего и биохимических анализов крови в пределах референсных значений, без отрицательной динамики.

Рис. 1. Исходная ЭКГ пациента А. при поступлении в стационар.
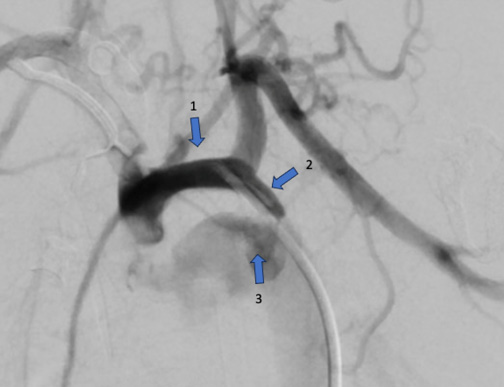
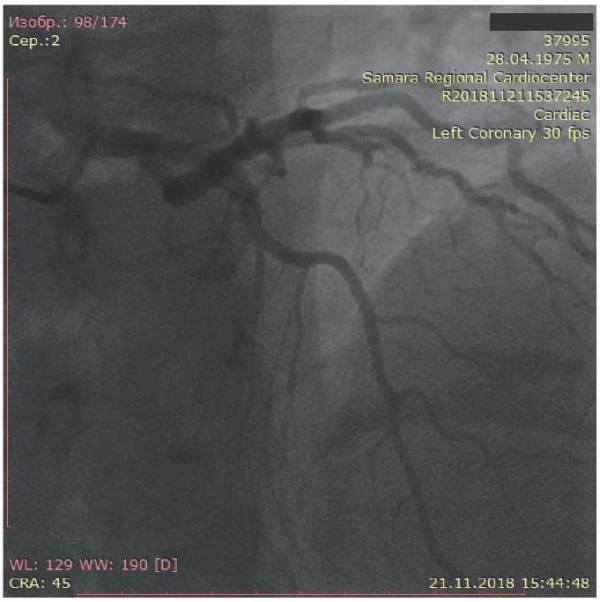
Пациенту была проведена коронарная ангиография для оценки степени поражения коронарного русла сердца и последующего решения вопроса о необходимости проведения реваскуляризации миокарда. По результатам коронарографии выявлено: тип кровоснабжения сердца — правый. Ствол левой коронарной артерии: с неровными контурами. Передняя межжелудочковая ветвь: с неровными контурами, в средней трети 2 сегмента визуализируется «мышечный мостик» со стенозированием в систолу до 75%. Огибающая артерия: с неровными контурами, без гемодинамически значимых стенозов (рис. 2). Правая коронарная артерия (рис. 3): с неровными контурами, в средней трети 1-го сегмента имеется незначительное аневризматическое расширение, стеноз 30% в средней трети 3-го сегмента. Задняя межжелудочковая ветвь представлена двумя ветвями, одна из которых отходит от средней трети 3-го сегмента, с устьевым стенозом 30%.

Рис. 2. Коронарная ангиография: левая коронарная артерия пациента А.

Рис. 3. Коронарная ангиография: правая коронарная артерия пациента А.
При проведении ЭхоКГ выявлена ассиметричная гипертрофия стенок ЛЖ, папиллярных мышц митрального клапана с незначительной внутрижелудочковой обструкцией на уровне основания папиллярных мышц митрального клапана (рис. 4) — вариант Yamaguchi. Масса ЛЖ составила 321 г, индекс массы 126 г/м?. Выходной отдел ЛЖ 18,8 мм, пиковый градиент 7 мм рт.ст., межжелудочковая перегородка (МЖП) в апикальной части в диастолу 15 мм, верхушка в диастолу 22 мм, передняя стенка в апикальном сегменте в диастолу 17 мм, апикально-латеральный сегмент в диастолу 14 мм, внутрижелудочковый пиковый градиент на уровне основания папиллярных мышц 18 мм рт.ст. Нарушений локальной сократимости ЛЖ не выявлено. ФВ по Симпсону 64%.

Рис. 4. ЭхоКГ пациента А. В режим, апикальная четырехкамерная позиция. Гипертрофия верхушки ЛЖ, нижних сегментов МЖП, передней, боковой стенок, папиллярных мышц.
Таким образом, опираясь на данные проведенных исследований, пациенту был выставлен диагноз апикальной ГКМП (болезнь Yamaguchi) и была назначена следующая терапия: бисопролол 5 мг/сут., периндоприл 5 мг/сут.
Второй случай, мужчина, 46 лет обратился с жалобами на повышение АД до 220 и 120 мм рт.ст., сопровождающееся головной болью, дискомфортом за грудиной. Из анамнеза известно, что ухудшение состояния отмечается в течение двух дней, когда на фоне высоких цифр АД появился дискомфорт за грудиной. Пациент обратился в поликлинику по месту жительства, на ЭКГ обнаружена депрессия сегмента ST в I, II, V4-V6, отрицательные зубцы Т в I, II, AVL, V2-V6 отведениях, пациент направлен на госпитализацию с диагнозом ОКС без подъема сегмента ST. Повышение АД пациент отмечает в течение 20 лет, максимальные цифры — 220 и 120 мм рт.ст. Гипотензивную терапию регулярно не получает. Ранее ангинальная боль не беспокоила. Госпитализирован в кардиологическое отделение в экстренном порядке.
Семейный анамнез не отягощен, случаи ИМ, смерти в молодом возрасте, раннего развития хронической сердечной недостаточности у близких родственников отрицает.
На момент поступления состояние средней степени тяжести, сознание ясное, кожные покровы нормальной окраски, влажные, теплые. Тоны сердца приглушены, шумов нет. Ритм правильный. Частота сердечных сокращений 81 уд./мин, АД 180 и 100 мм рт.ст. Индекс массы тела — 28,4 кг/м?. Отсутствуют признаки застоя по обоим кругам кровообращения. При аускультации легких дыхание везикулярное, хрипов нет. Живот мягкий, безболезненный. Печень по краю реберной дуги. Симптом Пастернацкого отрицательный с двух сторон.
ЭКГ при поступлении: депрессия сегмента ST до 1 мм в отведениях I, II, V4-V6, глубокие отрицательный зубцы Т в I, II, AVL, V2-V6 отведениях, признаки гипертрофии ЛЖ (рис. 5).

Рис. 5. ЭКГ пациента В. при поступлении в стационар.
Высокочувствительный тропонин I — 0,10 нг/мл (референсные значения 0-0,0175 нг/мл). Время взятия анализа от начала болевого синдрома составило приблизительно 48 ч. Показатели общего и биохимических анализов крови в пределах референсных значений, без отрицательной динамики.
ЭхоКГ при поступлении: выходной отдел ЛЖ 18 мм с пиковым градиентом в покое 32 мм рт.ст., при пробе Вальсальвы — 37 мм рт.ст. (рис. 6). В области верхушки толщина стенки в диастолу 23 мм, боковая стенка в нижней части средней трети 23 мм. МЖП на всем протяжении 23 мм. Дилатация левого предсердия (43 мм). Нарушений локальной сократимости ЛЖ не выявлено. ФВ 68%. Заключение: асимметричная гипертрофия ЛЖ типа Yamaguchi с незначительной обструкцией ЛЖ на уровне средней трети МЖП и папиллярных мышц митрального клапана.

Рис. 6. ЭхоКГ пациента В. В режим, апикальная четырехкамерная позиция. Гипертрофия верхушки ЛЖ, МЖП, передней стенки.
Учитывая жалобы, анамнестические данные и данные ЭхоКГ, было принято решение о выполнении мультиспиральной компьютерной томографии (МСКТ) коронарных артерий.
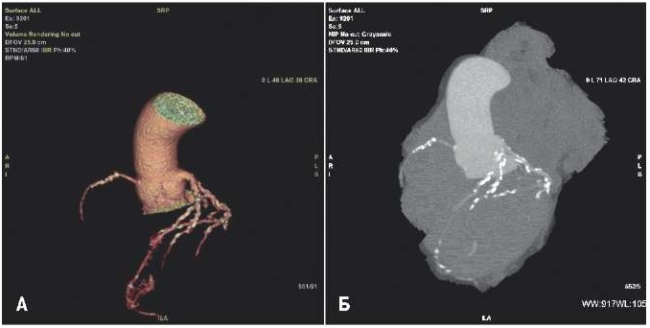
По данным МСКТ коронарных артерий индекс кальция по шкале Agatston 2 (RCA). КТ-признаков сужения коронарных артерий не выявлено, CADRADS 0. «Мышечный мостик» передней межжелудочковой артерии (рис. 7). Учитывая данные МСКТ, диагноз ОКС без подъема сегмента ST был исключен, выставлен диагноз апикальной ГКМП (болезнь Yamaguchi). Повышение уровня тропонина было связано с гипертоническим кризом. В соответствии с диагнозом была назначена медикаментозная терапия: бисопролол 5 мг/сут., периндоприл 10 мг/сут., амлодипин 10 мг/сут., моксонидин 0,6 мг/сут.

Рис. 7. 3D-реконструкция восходящего отдела аорты и коронарных артерий пациента В.
Обсуждение
Распространенность апикальной формы необструктивной кардиомиопатии среди всех пациентов с ГКМП составляет в странах Азии до 25%, в других странах до 10%. Кардиомиопатия Yamaguchi чаще диагностируется у мужчин, дебют заболевания приходится на возраст 40-60 лет [1].
Жалобы пациентов с данной патологией разнообразны и неспецифичны, включают: кардиалгии, которые у части пациентов носят ангинозных характер; одышку при физической нагрузке, реже сердцебиение, головокружение, чрезвычайно редко наблюдаются случаи выраженной сердечной недостаточности и внезапной смерти. У 33-43% клинические проявления заболевания отсутствуют [1][2].
При физикальном исследовании можно обнаружить усиление верхушечного толчка и патологический IV или, реже, III тон; границы относительной тупости сердца, как правило, не расширены. Ввиду отсутствия патогномоничных признаков, а также скудной клинической симптоматики данного заболевания, поводом к его диагностике зачастую служит случайное обнаружение изменений ЭКГ: наличие инвертированных зубцов Т большой амплитуды (>1 мВ) в грудных V4-V6 и в стандартных (I, II, III, aVF, aVL) отведениях, отражающих усиление электрического потенциала верхушечных сегментов ЛЖ. Также наблюдаются депрессия сегмента ST, признаки гипертрофии миокарда ЛЖ [3]. Из-за редкой встречаемости и низкой настороженности врачей в отношении апикальной формы ГКМП, подобные изменения ЭКГ зачастую ошибочно интерпретируются клиницистами, что приводит к гипердиагностике ИМ. Такой клинический случай был представлен отечественными авторами [4]. В этом случае помощь в постановке диагноза оказывает трансторакальная ЭхоКГ. Характерными ультразвуковыми признаками данной патологии являются: изолированная гипертрофия миокарда верхушечной области ЛЖ; «пикообразная» форма полости ЛЖ в конце диастолы с острием «пики» в области верхушки; исчезновение в конце систолы верхушечной части полости ЛЖ в связи с полным соприкосновением сегментов верхушки; отсутствие признаков субаортальной обструкции выходного тракта ЛЖ [3]. Глобальная систолическая функция ЛЖ, оцениваемая по параметрам сократимости, у пациентов с ГКМП сверхнормальная, что выражается высокой ФВ ЛЖ [5]. Однако в первом клиническом наблюдении у пациента по данным ЭхоКГ, выполненном до госпитализации, выявлена систолическая дисфункция ЛЖ: ФВ 45%, зоны гипои акинезии. Систолическая дисфункция могла быть связана как с синдромом ишемии миокарда ЛЖ вследствие выраженной гипертрофии, так и субъективной интерпретацией данных специалистом, выполнявшим исследование.
Во втором клиническом наблюдении по данным ЭхоКГ у пациента имеет место как асимметричная гипертрофия МЖП, так и области верхушки ЛЖ. Данный тип ГКМП классифицируется как смешанный тип апикальной ГКМП [3]. Также у пациента имеется обструкция на уровне средней трети МЖП с пиковым градиентом в покое 32 мм рт.ст., при пробе Вальсальвы — 37 мм рт.ст. Согласно действующим клиническим рекомендациям Российского кардиологического общества по ГКМП, критериев градиента давления для среднежелудочковой обструкции не выработано [5]. Таким образом, мы расценивали данное клиническое наблюдение как апикальную форму ГКМП.
При визуализации коронарных артерий у пациентов был выявлен «мышечный мостик» в передней межжелудочковой ветви. В большинстве случаев при данной аномалии коронарных артерий клиническая симптоматика отсутствует, и патология остается не диагностированной. Однако в условиях гипертрофированного миокарда возникает относительная недостаточность коронарного кровотока, и наличие мышечного мостика может усугубить несоответствие перфузии миокарда его потребностям.
В большинстве случаев ЭКГ и трансторакальная ЭхоКГ позволяют поставить правильный диагноз, однако иногда распознавание апикальной ГКМП по ЭхоКГ затруднено, т.к. миокард верхушки ЛЖ менее доступен для визуализации в связи с артефактами ближнего поля. В случае сомнений, для контурирования эндокарда должны применяться внутривенные ультразвуковые контрастные вещества. Верифицировать апикальную форму ГКМП также можно с помощью вентрикулографии или магнитно-резонансной томографии сердца. При этом выявляется характерное сужение полости ЛЖ в нижней трети с заострением в области верхушки, что и подтверждает данные, полученные при ЭхоКГ [3].
В настоящее время не представлено четких рекомендаций по диагностике, семейному скринингу и стратификации риска пациентов с апикальной формой ГКМП. Согласно рекомендациям Американской ассоциации по проблемам сердца совместно с Американской коллегией кардиологов по диагностике и лечению пациентов с ГКМП 2020г, для лечения синдрома стенокардии у пациентов с необструктивной ГКМП рекомендованы бета-адреноблокаторы, верапамил, дилтиазем при отсутствии обструктивной коронарной болезни сердца [6].
Кардиомиопатия Yamaguchi имеет менее благоприятный прогноз, чем считалось ранее. В исследование Klarich KW, et al. было включено 193 пациента с апикальной формой ГКМП, которые сравнивались с пациентами соответствующего возраста и пола без ГКМП [1]. 20-летняя выживаемость у пациентов с апикальной формой ГКМП оказалась достоверно хуже — 47% vs 60%. Прогностически неблагоприятными факторами оказались возраст, женский пол и исходная фибрилляция предсердий.
Ограничения исследования. В данных клинических случаях не проводилось магнитно-резонансной томографии сердца с контрастированием, т.к. диагноз был установлен посредством трансторакальной ЭхоКГ при исключении патологии коронарных артерий.
Заключение
Приведенные клинические наблюдения демонстрируют вариант течения апикальной формы ГКМП с ведущим клиническим синдромом — болью в грудной клетке, что зачастую может явиться причиной гипердиагностики ОКС.
Отношения и деятельность: все авторы заявляют об отсутствии потенциального конфликта интересов, требующего раскрытия в данной статье.
Чтобы читать статью войдите с логином и паролем от scardio.ru
Ключевые слова
Для цитирования
Гончарова Д.Ю., Бикбаева Г.Р., Тухбатова А.А., Муллова И.С., Дупляков Д.В. Апикальная гипертрофическая кардиомиопатия как маска острого коронарного синдрома. Клинические наблюдения. Российский кардиологический журнал. 2022;27(4S):5262. https://doi.org/10.15829/1560-4071-2022-5262
Скопировать