Волнообразное течение хронической сердечной недостаточности при дилатационной кардиомиопатии, развившейся после вирусного миокардита
Аннотация
Введение. Хронический миокардит часто переходит в дилатационную кардиомиопатию, которая является одной из причин возникновения сердечной недостаточности (СН) и жизнеугрожающих состояний, сопряженных с высоким риском внезапной сердечной смерти. «Золотым стандартом» диагностики миокардита у пациентов с прогрессирующей СН и рецидивирующими жизнеугрожающими нарушениями ритма является эндомиокардиальная биопсия (ЭМБ), но применение этого метода в клинической практике пока остаётся весьма ограниченным. Тем не менее своевременная диагностика воспалительного поражения миокарда по данным ЭМБ имеет принципиальное значение, поскольку обеспечивает возможность раннего назначения этиотропной и патогенетической терапии.
Краткое описание. Клиническое наблюдение посвящено описанию пациента с вирусным миокардитом с исходом в дилатационную кардиомиопатию (ДКМП), который манифестировал с застойной СН и выраженным снижением сократительной способности сердца. Наблюдение пациента осуществлялось в течение 4 лет. Пациент неоднократно госпитализировался в связи с декомпенсацией хронической СН (ХСН), пароксизмами неустойчивой желудочковой тахикардии, эпизодом острой СН. С целью верификации диагноза была проведена ЭМБ, что позволило установить окончательный диагноз. Благодаря своевременному установлению этиологического фактора была проведена противовирусная терапия миокардита. В последующем течение ХСН имело волнообразный характер с периодом декомпенсации после повторных пневмоний и компенсации на фоне интенсивной терапии СН и противовирусного лечения.
Дискуссия. Данный клинический случай соответствует воспалительной ДКМП, при которой воспаление сердца (или миокардит) является непосредственной причиной дисфункции миокарда, вызывая повреждение, которое приводит к ремоделированию и ДКМП. Развитие интеркуррентных инфекций на фоне ХСН может провоцировать «срыв» компенсации, однако адекватная терапия позволяет эффективно восстанавливать сердечную деятельность.
Заключение. В представленном клиническом случае установление этиологического фактора по данным ЭМБ позволило своевременно провести противовирусное лечение, а использование квадротерапии ХСН позволило достичь устойчивой компенсации СН.
Введение
Миокардит составляет 30% всех некоронарогенных заболеваний сердца [1], а последствия инфекционного миокардита лежат в основе патогенеза ~30% случаев дилатационной кардиомиопатии (ДКМП) [2-4]. Трансформация подострого вирусного миокардита в воспалительную ДКМП с систолической дисфункцией левого желудочка (ЛЖ) является одним из наиболее неблагоприятных исходов [5]. Этим объясняются результаты многочисленных исследований, показавших, что неблагоприятный прогноз наблюдается в среднем у 30% больных с различными вариантами течения миокардитов, подтвержденными биопсией миокарда [6]. При медиане наблюдения в течение 10,1 года, долгосрочная смертность у пациентов с подтвержденным биопсией миокардитом составила 39,3% от всех причин, 27,3% от сердечных причин и 10,9% от внезапной сердечной смерти [7].
Временная шкала (рис. 1).

Рис. 1. Временная шкала.
Сокращения: АИКД — автоматизированный кардиовертер-дефибриллятор, ДКМП — дилатационная кардиомиопатия, ЖТ — желудочковая тахикардия, ЛЖ — левый желудочек, МРТ — магнитно-резонансная томография, ОДН — острая дыхательная недостаточность, ОПП — острое повреждение почек, ФВ — фракция выброса, ХМ-ЭКГ — холтеровское мониторирование электрокардиограммы, ХСН — хроническая сердечная недостаточность, ЭМБ — эндомиокардиальная биопсия, ЭхоКГ — эхокардиография.
Клинический случай
Пациент 54 лет поступил в (НИИ кардиологии) г. Томска в феврале 2021г с жалобами на одышку при минимальных физических нагрузках, приступы удушья в ночное время, отеки нижних конечностей, ощущение перебоев в работе сердца.
На момент поступления в НИИ кардиологии состояние пациента удовлетворительное. При физикальном осмотре выявлены признаки бивентрикулярной сердечной недостаточности (СН).
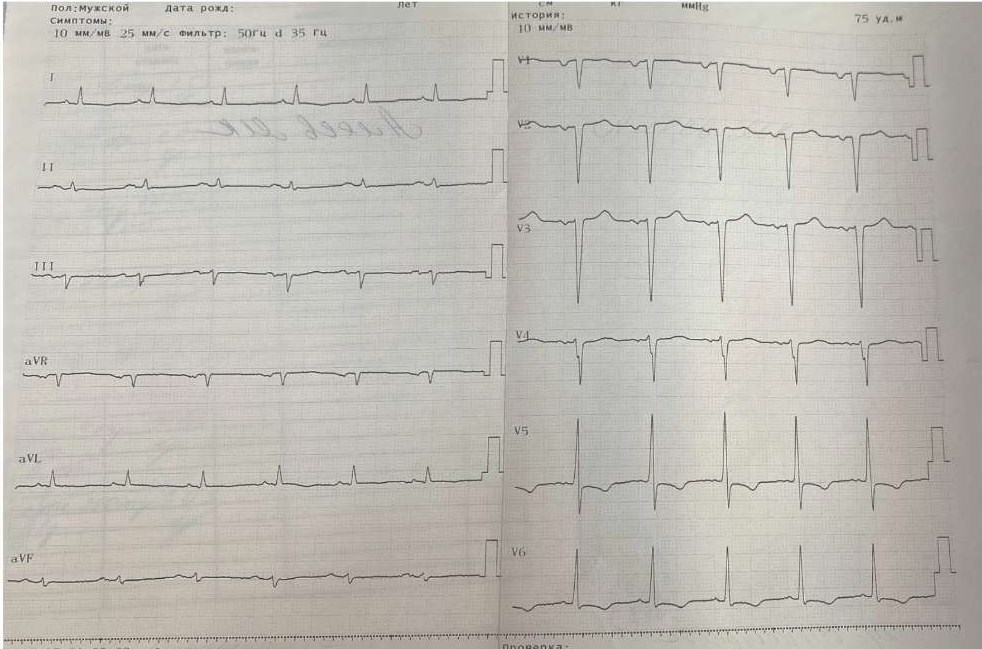
На электрокардиограмме при поступлении (рис. 2): ритм синусовый с частотой сердечных сокращений 75 уд./мин, нарушение процессов реполяризации в виде косонисходящей депрессии сегмента ST в отведении V5-V6 (признаки систолической перегрузки ЛЖ).

Рис. 2. ЭКГ при поступлении.
По результатам эхокардиографии (ЭхоКГ): фракция выброса (ФВ) ЛЖ по Симпсону 17%, снижение ударного объема до 39 мл. Выраженная дилатация ЛЖ, расширение левого и правого предсердий. Индекс массы миокарда 140 г/м², при этом толщина стенок ЛЖ в норме. Сократимость правого желудочка умеренно снижена, площадь отверстия трикуспидального клапана -7,5 см². На митральном и трикуспидальном клапанах регургитация 1 степени.
По данным селективной коронароангиографии стенозирующего атеросклероза коронарных артерий обнаружено не было.
Магнитно-резонансная томография сердца с контрастированием в отсроченную фазу контрастирования (в режиме «инверсия-восстановление») выявила очаги позднего накопления контраста с локализацией интрамурально в базальном и среднем передне- и нижнеперегородочном сегментах, в нижних сегментах, что характерно для некоронарогенной патологии миокарда в виде фиброза в исходе хронического воспаления (рис. 3).

Рис. 3. Магнитно-резонансная томография сердца с контрастированием.
Примечание: А — изображения отсроченного контрастирования, очаги (указаны стрелкой), накапливающие контраст интрамурально в базальном и среднем передне- и нижнеперегородочном сегментах, в нижних сегментах. Б-1 — в полости ЛЖ в области верхушки визуализируется пристеночный тромб и тромбированные фрагменты пристеночно по ходу передней и передне-боковой стенки ЛЖ (Б-2). В — транссудат в плевральной полости с двух сторон.
По данным холтеровского мониторирования электрокардиограммы зарегистрированы нестойкие пароксизмы желудочковой тахикардии, парные политопные желудочковые экстрасистолы (882 за сутки) и одиночные наджелудочковые экстрасистолы (21 за сутки). В целях профилактики внезапной сердечной смерти аритмологом было рекомендовано решение вопроса об имплантации однокамерного автоматизированного кардиовертера-дефибриллятора (АИКД). С целью верификации диагноза была выполнена эндомиокардиальная биопсия (ЭМБ) миокарда. По результатам ЭМБ, выявлены признаки воспалительной ДКМП в исходе энтеровирусного хронического миокардита в стадии умеренной активности по шкале активности G-score (рис. 4). После получения результатов ЭМБ проведена медикаментозная терапия: фуросемид, амиодарон 200 мг, бисопролол 5 мг, апиксабан 5 мг — 2 раза/сут., эплеренон 50 мг, пантопразол 20 мг. Инициирована противовирусная терапия энтеровирусного миокардита: свечи «Виферон-2 (500000 МЕ) — по 1 свече 2 раза/сут. в течение 14 дней, капсулы «Арбидол» 200 мг — 4 раза/сут. в течение 14 дней.

Рис. 4. Данные ЭМБ.
Примечание: А — позитивное окрашивание активированных T-лимфоцитов (отмечены стрелкой), Б — позитивное окрашивание макрофагов (отмечены стрелками).
Это привело к значительному улучшению состояния в виде уменьшения одышки, увеличения толерантности к физическим нагрузкам. По ЭхоКГ отмечалось возрастание ФВ ЛЖ с 23% до 27%, на митральном клапане — регургитация 3 степени. В связи с сохранением пароксизмальной неустойчивой желудочковой тахикардии по данным холтеровского мониторирования электрокардиограммы произведена первичная имплантация однокамерного АИКД Boston Scientific Dynagen EL ICD VR и электрода Boston Scientific Reliance 4-front. Рекомендовано продолжить прием апиксабана 5 мг 2 раза/сут., амиодарона 200 мг, валсартана + сакубитрила в дозе 50 мг 2 раза/сут., бисопролола 5 мг, эплеренона 50 мг, пантопразола 20 мг, дапаглифлозин 10 мг. С учетом результатов комплексного клинико-инструментального обследования, включая анализ данных ЭМБ, сформулирован клинический диагноз: Основное заболевание: подострый миокардит, ассоциированный с энтеровирусной инфекцией, умеренной активности, с исходом в ДКМП. Пароксизмальная неустойчивая желудочковая тахикардия. Первичная имплантация однокамерного АИКД. Сочетанное заболевание: гипертоническая болезнь II стадии, целевой уровень артериального давления достигнут. Риск 4. Осложнение основного заболевания: хроническая СН (ХСН) I стадии со сниженной ФВ (27%), функционального класса II (NYHA).
В феврале 2022г пациент повторно госпитализирован в НИИ кардиологии для динамического наблюдения. По результатам ЭхоКГ отмечалось увеличение ФВ ЛЖ до 32% и уменьшение степени митральной регургитации до 1 ст.
В мае 2023г пациент перенес внебольничную двустороннюю полисегментарную пневмонию, после чего экстренно госпитализирован в отделение реанимации и интенсивной терапии. Тяжесть состояния была обусловлена развитием острой СН в виде отека легких, кардиогенного шока, присоединившейся острой дыхательной недостаточностью и острым повреждением почек. По данным ЭхоКГ выявлено снижение ФВ ЛЖ с 32% до 18%, регургитации на клапанах до 3 ст. В связи с положительным тестом на новую коронавирусную инфекцию пациент был переведен в респираторный госпиталь, в котором он получал противовирусное лечение — молнупиравир 200 мг по 4 таблетки 2 раза/сут. в течение 5 дней. Также была продолжена квадротерапия ХСН в сочетании с амиодароном 200 мг. По решению врачебной комиссии пациенту было рекомендовано проведение трансплантации сердца, однако при повторной госпитализации через 3 мес. с целью инвазивной оценки гемодинамики жалоб у пациента не было, пациент отмечал улучшение качества жизни и восстановление работоспособности [8]. По ЭхоКГ документировано повышение ФВ (36%), показания для трансплантации сердца отсутствовали. Таким образом, при динамическом наблюдении в течение 4 лет у пациента отмечалась волнообразная динамика ХСН в виде увеличения ФВ ЛЖ с 17% до 32% с преходящим её снижением до 18%, развитием кардиогенного шока после вирусной пневмонии, с последующим восстановлением ФВ ЛЖ до 36% и компенсацией клинических проявлений СН на фоне использования квадротерапии ХСН.
Обсуждение
Хронический миокардит с исходом в ДКМП был диагностирован в период прогрессирующей ХСН с низкой ФВ ЛЖ. Учитывая, что вирусная кардиомиопатия обуславливает неблагоприятный прогноз с высоким риском развития острой СН [9][10], важно отметить особенность данного клинического наблюдения. Последующее развитие острой СН с явлениями кардиогенного шока и полиорганной недостаточности, имевшее связь с вирусной пневмонией, было успешно компенсировано медикаментозной терапией, приведшей к регрессу симптомов ХСН и не потребовавшей трансплантации сердца. Представленный клинический случай подчеркивает важность длительного динамического наблюдения за пациентами после перенесенного миокардита, даже при временной нормализации сократительной способности ЛЖ. Рецидивирующая декомпенсация ХСН, провоцируемая интеркуррентными инфекциями, является неблагоприятным осложнением и требует соблюдения мер профилактики респираторных заболеваний, прежде всего ежегодной вакцинации против гриппа и пневмококка [11]. Ведение пациентов с воспалительной кардиомиопатией требует работы мультидисциплинарной команды, персонализированного подхода и своевременной коррекции лечения.
Заключение
Представленное клиническое наблюдение показывает, что использование квадротерапии в соответствии с современными клиническими рекомендациями позволяет добиться купирования выраженных признаков СН и значительного улучшения качества жизни больного.
Информированное согласие. От пациента получено письменное добровольное информированное согласие на публикацию результатов его обследования и лечения (дата подписания 08.04.2025).
Отношения и деятельность: все авторы заявляют об отсутствии потенциального конфликта интересов, требующего раскрытия в данной статье.
Чтобы читать статью войдите с логином и паролем от scardio.ru
Ключевые слова
Для цитирования
Шаракшанова А.Ч., Мордовин В.Ф., Трисс С.В., Степанов И.В., Сухарева А.Е., Фальковская А.Ю. Волнообразное течение хронической сердечной недостаточности при дилатационной кардиомиопатии, развившейся после вирусного миокардита. Клинический случай. Российский кардиологический журнал. 2026;31(1S):6562. https://doi.org/10.15829/1560-4071-2026-6562. EDN: JKXGGC
Скопировать