Сравнение открытого и пункционного доступов при эндоваскулярной реконструкции грудного отдела аорты: двухцентровое ретроспективное исследование
Аннотация
Цель. Проанализировать эффективность и безопасность пункционной методики чрескожного эндопротезирования при патологии грудного отдела аорты.
Материал и методы. В ретроспективное исследование включены 89 пациентов с патологией аорты, для которых была выбрана эндоваскулярная коррекция: 51 пациент с расслоением аорты (I типом по Де Бейки — 30 (58,8%) и III типом — 21 (41,2%)), 38 пациентов с аневризмой аорты (43%). Медиана возраста составила 57 лет (минимальный возраст 17 лет, максимальный — 75 лет), большинство пролеченных мужского пола (82%). Пациенты разделены на две группы: в 1 группе (48 пациентов) эндопротезирование аорты проводилось под эндотрахеальным наркозом с хирургическим (открытым доступом) выделением общей бедренной артерии (ОБА), во 2 группе (41 пациента) чрескожным пункционным методом под местной анестезией. Проведен анализ технических характеристик и клинических исходов вмешательств.
Результаты. Технический успех эндопротезирования достигнут в 100% случаев в обеих группах. Продолжительность операции в группе с пункционным доступом была статически значимо короче (120 (94-150) мин vs 87 (60-120) мин, р=0,001). А также короче время нахождения больного в палате интенсивной терапии и период госпитализации в клинике (18 (14-22) ч vs 1 (0-3) ч, р=0,001; 5 (4-6) дней vs 4 (3-5) дней, р=0,03). В 1 группе у 2 (4,2%) пациентов развились осложнения, связанные с доступом — острый тромбоз ОБА и гематома послеоперационной раны, что потребовало дополнительного хирургического пособия — тромбэктомия из ОБА, у второго эвакуация гематомы послеоперационной раны. Во 2 группе таких осложнений не наблюдались. В обеих группах не зафиксировано неврологического дефицита и госпитальной летальности.
Заключение. Эндопротезирование грудного отдела аорты с использованием чрескожного доступа под местной анестезией у стабильных пациентов доказало свою высокую безопасность и эффективность. Снижается время операции, появляется возможность ранней мобилизации пациента. Также данный подход в большинстве случаев исключает необходимость нахождения пациента в палате интенсивной терапии в раннем послеоперационном периоде и уменьшает сроки госпитализации.
Эндоваскулярные методики произвели революцию в лечении пациентов с различными патологиями аорты, но несмотря на существенный технический прогресс в изготовлении инструментария, доставляющие системы стен-графтов имеют крупный диаметр от 18F до 26F, что требует адекватного доступа к общей бедренной артерии (ОБА) и может рассматриваться как лимитирующий фактор для чрескожного метода [1-3]. По этой причине на современном этапе ряд центров предпочитает открытый хирургический доступ. Однако открытая артериотомия связана с рядом возможных серьезных осложнений, таких как формирование гематомы, лимфомы, серомы, лимфоцеле, послеоперационного рубца и инфицирования раны, что приводит к необходимости дополнительных вмешательств и увеличивает сроки госпитализации пациентов [4][5].
Появление на рынке устройств для чрескожного пункционного наложения шва на стенку артерии совершило переворот в области эндоваскулярной реконструкции аорты. Использование устройств Perclose Proglide (Abbott Vascular, Redwood City, CA, USA) является важным шагом в снижении инвазивности процедуры. Всё чаще в специальной литературе приводятся примеры рутинного применения подобных устройств. К сожалению, многие из них не зарегистрированы на отечественном рынке.
Некоторые авторы отмечают, что в ряде клиник эта методика является полноценной альтернативой хирургическому выделению бедренной артерии [6]. Более того, у пациентов этой группы повышается общая удовлетворенность лечебным процессом за счёт сокращения времени операции и длительности пребывания в клинике [7][8]. Применение локальной анестезии при пункционном доступе способствует не только ранней диагностике неврологических нарушений — ишемия спинного мозга и головного, но и в целом снижает инвазивность процедуры. В момент проведения доставки эндопротеза оказывается значительное давление на стенку аорты, особенно это выраженно в области перешейка. Это может вызвать дискомфорт, который предупреждает хирурга об опасности разрыва или ретроградного расслоения аорты. Пациент, находящийся в состоянии эндотрахеального наркоза, не сможет об этом сообщить [9][10].
Цель исследования — сравнение открытого и пункционного доступов при эндоваскулярном эндопротезировании грудной аорты.
Материал и методы
Проведен ретроспективный анализ девятилетнего опыта работы ФГУ ФЦССХ Минздрава России г. Астрахань и ФГБОУ ВО Башкирского государственного медицинского университета в период с 2012 по 2021гг. В исследование включены пациенты с аневризмой и расслоением грудного отдела аорты. Исключение составили пациенты в острой фазе патологического процесса и пролеченные с использованием эндоваскулярной методики. Всего включено 89 пациентов, из них 82% мужчин (73 человека). Медиана возраста составила 57 лет (минимальный возраст 17 лет, максимальный — 75 лет). Эндопротезирование при аневризмах грудного отдела аорты проведено 38 пациентам (43%), при расслоении аорты — 51 пациенту (57%). I тип по Де Бейки зафиксирован в 30 случаях (58,8%), III тип в 21 случае (41,2%). А тип по Стенфорду — 31 случай (61%), тип В — 20 случаев (39%).
Исследование включает две группы пациентов. В 1 группе 48 пациентов — имплантация стент-графта в аортальную позицию выполнялось с использованием эндотрахеального наркоза и традиционным выделением ОБА. 2 группа состоит из 41 пациента. В данном случае была использована локальная анестезия и пункционная чрескожная методика проведения эндопротеза.
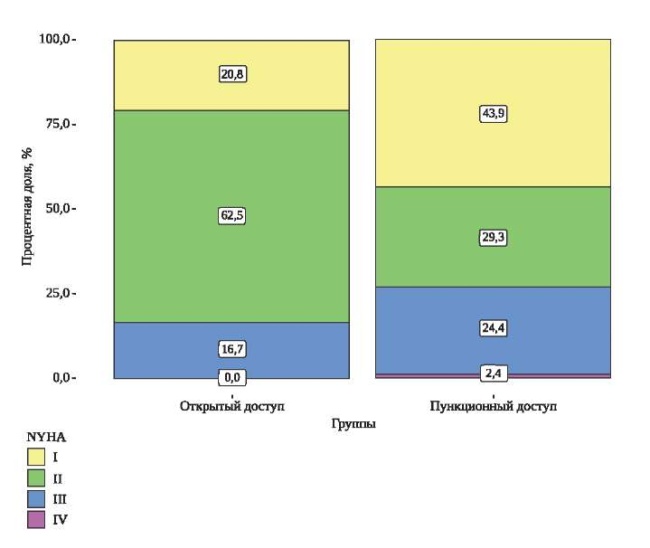
По основным демографическим показателям и сопутствующими заболеваниями группы не различались (табл. 1, рис. 1 и 2). Пункционный метод чаще применялся более возрастным пациентам — медиана возраста в группе открытого доступа составила 56 лет (46-61), а в группе с пункционным чрескожным доступом — 62 года (53-69), р=0,01. В связи с небольшой выборкой пациентов мы решили отказаться от проведения propensity score matching и, несмотря на статистическую значимую разницу в возрасте, провести ретроспективный анализ. Тяжелая сердечная недостаточность III-IV функционального класса по New York Heart Association (NYHA) встречалась в обеих группах без статистически достоверной разницы (у 8 пациентов 1 группы (16,7%) и у 10 пациентов 2 группы (24,4%), р=0,4).
Таблица 1
Общая характеристика больных, включенных в исследование

Сокращения: АГ — артериальная гипертензия, ИБС — ишемическая болезнь сердца, КШ — коронарное шунтирование, ОНМК — острое нарушение мозгового кровообращения, ФК — функциональный класс, ХБП — хроническая болезнь почек, ХОБЛ — хроническая обструктивная болезнь легких, ЧКВ — чрескожное коронарное вмешательство, NYHA — New York Heart Association/Нью-Йоркская ассоциация сердца.

Рис. 1. Возраст больных, включенных в исследование в зависимости от доступа.

Рис. 2. Анализ показателя функционального класса по NYHA в зависимости от доступа.
Технические аспекты вмешательств. В обеих группах для лечения больных использовались стентграфты Valiant Captivia фирмы Medtronic и Ankura компании Lifetech. Доставляющее устройство имеет диаметр 22-25F. Морфология сосудов прицельно анализируется по результатам мультиспиральной компьютерной томографии с контрастированием. В группе с открытым доступом эндопротезирование аорты проводилось под эндотрахеальным наркозом с хирургическим выделением ОБА. В группе с чрескожным пункционным доступом эндопротезирование аорты проводилось под местной анестезией. Местное обезболивание проводилось путем обкалывания места пункции раствором лидокаина 0,25% — 20 мл. В случае невозможности достичь адекватную местную анестезию добавляли внутривенное болюсное или непрерывное введение раствора фентанил 0,005% — 1,0-2,0 мл в разведении с NaCl 0,9% — 20,0 мл. Ушивание артерии при пункионном доступе выполняли с помощью двух устройств Perclose Proglide (Abbott Vascular, Redwood City, CA, USA) согласно принятой методике: после выполнения пункции артерии по Сельдингеру и установки интродьюссера 6F выполнялось прошивание двумя устройствами поочередно (с ангуляцией прошивающих систем на 90? относительно друг друга), с последующей повторной установкой интродьюссера и дальнейшим заведением жесткого проводника и имплантацией стентграфта. Конверсий с переходом в эндотрахеальный наркоз и открытый доступ не было. В течение всей операции все пациенты находились в сознании, постоянно проводился неврологический мониторинг для своевременной диагностики интраоперационного нарушения кровообращения головного и спинного мозга.
Интраоперационно проводилась ангиография артерий нижних конечностей на стороне доступа. В послеоперационном периоде всем пациентам проводился контроль места пункции и дуплексное ультразвуковое исследование паховой области и забрюшинного пространства для ранней диагностики забрюшинной гематомы.
Статистический анализ. Статистическую обработку материала выполняли с использованием пакета программного обеспечения IBM SPSS Statistics 26 (Chicago, IL, USA), Jamovi (Version 1.6.9) (Computer Software). Выполнена проверка всех количественных переменных на тип распределения с помощью критерия Шапиро-Уилка, т.к. количество пациентов в обеих группах <50. Количественные показатели, имеющие нормальное распределение, описывались с помощью средних арифметических величин (M) и стандартных отклонений (SD), границ 95% доверительного интервала (95% ДИ). В случае отсутствия нормального распределения количественные данные описывались с помощью медианы (Me) и нижнего и верхнего квартилей (Q1-Q3). Категориальные данные описывались с указанием абсолютных значений (n) и процентных долей (%). Сравнение двух групп по количественному показателю, имеющему нормальное распределение, при неравных дисперсиях выполнялось с помощью t-критерия Уэлча. Сравнение двух групп по количественному показателю, распределение которого отличалось от нормального, выполнялось с помощью U-критерия Манна-Уитни. Сравнение процентных долей при анализе четырехпольных таблиц сопряженности выполнялось с помощью критерия хи-квадрат Пирсона (при значениях ожидаемого явления >10), точного критерия Фишера (при значениях ожидаемого явления <10). Сравнение процентных долей при анализе многопольных таблиц сопряженности выполнялось с помощью критерия хи-квадрат Пирсона. Критический уровень значимости при проверке статистических гипотез принимали за 0,05.
Результаты
Технический успех имплантации стент-графтов был достигнут в 100% случаев в исследуемых группах. Продолжительность операции в группе с пункционным доступом была статически значимо короче (120 (94-150) мин vs 87 (60-120) мин, р=0,001). Зафиксировано сокращение времени нахождения пациента в палате интенсивной терапии (18 (14-22) ч vs 1 (0-3) ч, р=0,001), что привело к достоверному сокращению всего периода госпитализации (5 (4-6) дней vs 4 (3-5), р=0,03). В 1 группе у 2 (4,2%) пациентов развились осложнения, связанные с доступом — острый тромбоз ОБА и гематома послеоперационной раны, что потребовало дополнительного хирургического пособия — тромбэктомия из ОБА, у второго эвакуация гематомы послеоперационной раны. Во 2 группе подобных осложнений, потребовавших вмешательств в послеоперационном периоде, не наблюдалось. В 3 случаях (7,3%) определялся неудовлетворительный гемостаз сразу после прошивания двумя системами Perclose Proglide, что потребовало использования дополнительного сшивающего устройства Angioseal 8F (Terumo). Статистически достоверной разницы по развитию осложнений со стороны доступа между группами не выявлено. Ни у одного из пролеченных пациентов не зафиксировано развитие неврологического дефицита. Показатель госпитальной летальности составил 0 в обеих группах.
Интра- и послеоперационные данные представлены в таблице 2 и на рисунках 3 и 4.
Таблица 2
Интра- и послеоперационные показатели

Сокращение: ПИТ — палата интенсивной терапии.

Рис. 3. Длительность операции в зависимости от доступа.

Рис. 4. Время нахождения в палате интенсивной терапии в зависимости от доступа.
Сокращение: ПИТ — палата интенсивной терапии.
Обсуждение
Расширение показаний к использованию чрескожного пункционного доступа для устройств большого калибра доставки не приводит к увеличению количества осложнений со стороны доступа, при сохранении максимального показателя технического успеха всей процедуры. С накоплением опыта работы с зашивающими устройствами в наших клиниках изменена тактика по их применению — активно используем комбинацию устройств с разным механизмом закрытия дефекта артерии. В настоящий момент первым всегда используется одна система Perclose Proglide. В конце операции после затягивания узла оценивается качество гемостаза. Если имеет место выраженное кровотечение, применяем дополнительно второе устройство Perclose Proglide. В том случае, если сохраняется подтекание из места пункции, дополняем гемостаз использованием устройства Angioseal 8F. При отсутствии подобного устройства допустимо проведение длительной мануальной компрессии до достижения полного гемостаза, что активно выполняют в ряде центров. На наш взгляд применение дополнительного устройства для окончательного гемостаза является наиболее надежным и позволяет уверенно предотвращать кровотечения в послеоперационном периоде, особенно когда пациент начинает вставать и передвигаться. Отметим, что в нашем центре одно зашивающее устройство применяется при работе с инструментарием калибра не более 16F. Важность изучения эффективности и безопасности использования количества и видов зашивающих устройств обусловлена не только накоплением опыта применения, но и появлением новых систем гемостаза и прогрессивным уменьшением диаметра доставляющих систем эндоваскулярного инструментария.
Отслеживание результатов протезирования аорты с использованием пункционного доступа, а именно получение достоверного снижения времени пребывания пациентов в палате интенсивной терапии, привело к изменению подходов к послеоперационной логистике. Так, на данном этапе после вмешательства пациенты переводятся сразу в хирургическую палату, минуя палату интенсивной терапии, что является безопасным, более комфортным для пациентов и несет экономическую выгоду для клиники.
Важным аспектом данного исследования является анализ результатов лечения пациентов под местной анестезией. Такой подход обуславливает неоспоримые преимущества благодаря возможности ранней диагностики серьезных осложнений, особенно неврологического дефицита. Выполнение вмешательства под местной анестезией — очередной шаг к ранней диагностике ишемии спинного мозга, позволяющий снижать выраженность ее проявлений при развитии, которые остаются одними из самых разрушительных осложнений эндоваскулярного протезирования грудного отдела аорты [9].
Ограничения исследования. Данным ограничением является ретроспективный анализ и невозможность провести propensity score matching в связи с маленькой группой пациентов.
Заключение
Рутинное применение чрескожной пункционной методики и местной анестезии у стабильных больных, которым мы выполняли эндопротезирование грудного отдела аорты, показало высокую эффективность и безопасность. Сочетание местной анестезии и чрескожного пункционного доступа ассоциируется с меньшим количеством осложнений, присущих традиционному хирургическому доступу под эндотрахеальным наркозом. Сокращаются сроки госпитализации и реабилитации, что в совокупности с прочими факторами благоприятнее переносится пациентами. Отсутствие общей анестезии позволяет на протяжении всей операции проводить постоянный нейромониторинг. Это способствует раннему выявлению неврологических осложнений. Мы считаем, что наиболее надежное закрытие дефекта артериальной стенки осуществляется при использовании комбинации сшивающих устройств. Это позволяет безопасно применять доставляющие устройства крупного калибра до 25F. Минимизированы риски нарушения кожной чувствительности, лимфореи и присоединения инфекции. Значительно сокращается время операции. В большинстве случаем отсутствует необходимость наблюдения пациентов в раннем послеоперационном периоде в палате интенсивной терапии. А также появляется возможность ранней мобилизации пациента. Все эти факторы позволяют значительно сократить сроки госпитализации и экономические затраты.
Отношения и деятельность: все авторы заявляют об отсутствии потенциального конфликта интересов, требующего раскрытия в данной статье.
Чтобы читать статью войдите с логином и паролем от scardio.ru
Ключевые слова
Для цитирования
Гапонов Д.П., Хафизов Т.Н., Кочкина К.В., Чернов И.И., Энгиноев С.Т., Шапошникова Е.И. Сравнение открытого и пункционного доступов при эндоваскулярной реконструкции грудного отдела аорты: двухцентровое ретроспективное исследование. Российский кардиологический журнал. 2022;27(3S):5135. https://doi.org/10.15829/1560-4071-2022-5135
Скопировать