Результаты субанализов рандомизированного клинического исследования AUGUSTUS
 Фибрилляция предсердий (ФП) — наиболее распространенная форма нарушения ритма сердца, которая, согласно данным последних эпидемиологических исследований, регистрируется у 2-4% населения [1]. В ближайшие десятилетия ожидается дальнейший прирост числа пациентов с данным видом аритмии как за счет общего увеличения продолжительности жизни, так и вследствие улучшения диагностических подходов к выявлению ФП [2]. Кроме того, в последние годы регистрируется неуклонное возрастание распространенности заболеваний, способствующих возникновению ФП, — артериальной гипертонии, ишемической болезни сердца (ИБС), сахарного диабета, сердечной недостаточности, хронической болезни почек, ожирения [3][4][5]. Как правило, при ведении пациентов с ФП врачи опасаются, в первую очередь, развития таких опасных осложнений, как кардиоэмболический инсульт (вследствие гиперкоагуляции, характерной для данного вида аритмии) или кровотечение (вследствие обязательного применения антикоагулянтов). Однако, согласно статистическим данным, наиболее частыми причинами летальных исходов среди пациентов с ФП являются сердечно-сосудистые — в 46% случаев, в то время как смерть вследствие тромбоэмболических и геморрагических осложнений — в 5,7% и 5,6% случаев, соответственно [6]. Действительно, неклапанная ФП и ИБС нередко протекают сочетано: до 10% пациентов, нуждающихся в проведении чрескожного коронарного вмешательства (ЧКВ), страдают ФП [7]; риск впервые возникшей ФП на фоне инфаркта миокарда (ИМ) составляет 60-77% [8]. ФП встречается у 6-21% больных с острым коронарным синдром (ОКС), что негативно влияет на их прогноз вследствие повышения риска возникновения ишемического инсульта, а также госпитальной летальности и смертности в отдаленном периоде [9].
Фибрилляция предсердий (ФП) — наиболее распространенная форма нарушения ритма сердца, которая, согласно данным последних эпидемиологических исследований, регистрируется у 2-4% населения [1]. В ближайшие десятилетия ожидается дальнейший прирост числа пациентов с данным видом аритмии как за счет общего увеличения продолжительности жизни, так и вследствие улучшения диагностических подходов к выявлению ФП [2]. Кроме того, в последние годы регистрируется неуклонное возрастание распространенности заболеваний, способствующих возникновению ФП, — артериальной гипертонии, ишемической болезни сердца (ИБС), сахарного диабета, сердечной недостаточности, хронической болезни почек, ожирения [3][4][5]. Как правило, при ведении пациентов с ФП врачи опасаются, в первую очередь, развития таких опасных осложнений, как кардиоэмболический инсульт (вследствие гиперкоагуляции, характерной для данного вида аритмии) или кровотечение (вследствие обязательного применения антикоагулянтов). Однако, согласно статистическим данным, наиболее частыми причинами летальных исходов среди пациентов с ФП являются сердечно-сосудистые — в 46% случаев, в то время как смерть вследствие тромбоэмболических и геморрагических осложнений — в 5,7% и 5,6% случаев, соответственно [6]. Действительно, неклапанная ФП и ИБС нередко протекают сочетано: до 10% пациентов, нуждающихся в проведении чрескожного коронарного вмешательства (ЧКВ), страдают ФП [7]; риск впервые возникшей ФП на фоне инфаркта миокарда (ИМ) составляет 60-77% [8]. ФП встречается у 6-21% больных с острым коронарным синдром (ОКС), что негативно влияет на их прогноз вследствие повышения риска возникновения ишемического инсульта, а также госпитальной летальности и смертности в отдаленном периоде [9].
Развитие ОКС и/или выполнение ЧКВ у пациентов с ФП требует назначения комбинированной антитромботической терапии (АТТ). До недавнего времени в данной клинической ситуации рассматривалась возможность одновременного назначения двух антитромбоцитарных препаратов (ацетилсалициловой кислоты (АСК) и блокатора тромбоцитар- ных рецепторов к аденозиндифосфату P2Y12) и одного орального антикоагулянта (ОАК) — то есть трёхкомпонентная АТТ — на достаточно длительный срок (до 12 мес.). Однако на фоне такой терапии риск геморрагических осложнений возрастает в 2-4 раза [10][11], при этом частота возникновения тяжелых кровотечений достигает 2,2% в течение первого месяца лечения и 4-12% — в течение первого года терапии [12].
Одним из первых этапов решения проблемы, связанной с высокой частотой развития геморрагических осложнений при одновременном использовании и антитромбоцитарных, и антикоагулянтных препаратов, стало исследование WOEST, которое показало, что применение у данных больных двухкомпонентной терапии (антагонист витамина К (АВК) варфарин и клопидогрел) статистически значимо снижает частоту развития любых кровотечений в сравнении с трёхкомпонентной терапией (АВК варфарин, клопидогрел и АСК) [13]. При этом частота любых тромботических осложнений не увеличивалась, а общая смертность в группе двухкомпонентной АТТ в течение года наблюдения была ниже в сравнении с трёхкомпонентной АТТ (2,5% и 6,4%, соответственно; р=0,027).
Следующим этапом оптимизации подходов к ведению пациентов с ФП, ОКС и/или выполнением ЧКВ явилось проведение рандомизированных клинических исследований (РКИ) с прямыми оральными антикоагулянтами (ПОАК) — PIONEER AF PCI (ривароксабан) [14], RE-DUAL PCI (дабигатран) [15] и AUGUSTUS (апиксабан) [16], которые были выполнены на большом клиническом материале. Результаты данных РКИ показали, что использование ПОАК у пациентов с ФП, ОКС и/или ЧКВ значительно снижает частоту кровотечений в сравнении с АВК варфарином, подтвердив, таким образом, вывод исследования WOEST о безопасном и эффективном применении двухкомпонентной АТТ (ОАК и антиагрегант) в сравнении с трёхкомпонентной АТТ (ОАК и двойная антитромбоцитарная терапия (ДАТТ)).
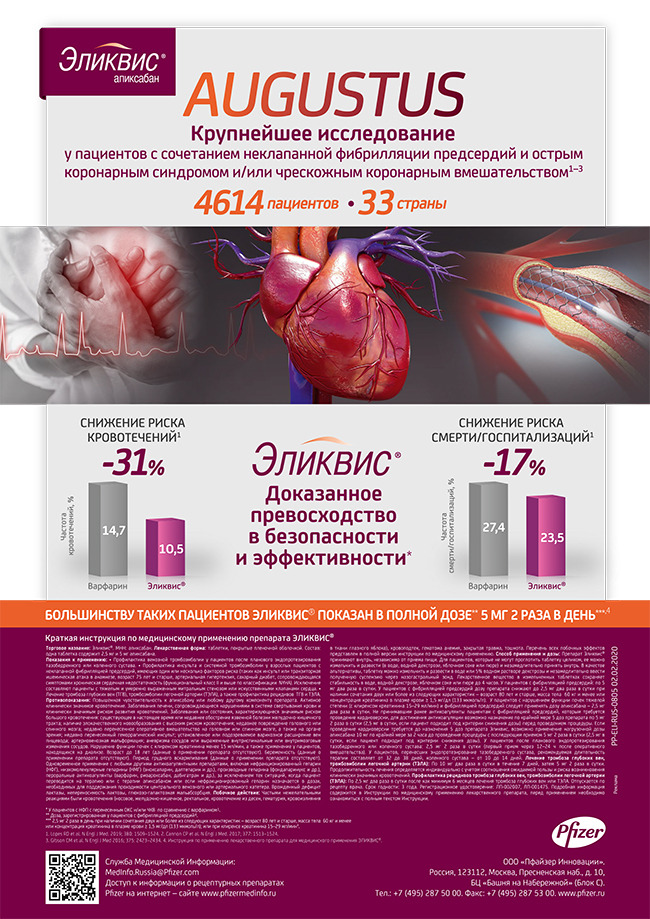
Наиболее крупным из перечисленных РКИ было исследование AUGUSTUS, в котором оценивалась безопасность апиксабана в сравнении с АВК и аспирина в сравнении с плацебо аспирина у пациентов с ФП и/или ОКС или ЧКВ [16]. В данное исследование было включено 4614 пациентов из 33 стран мира, в т.ч. и из России (762 больных). Следует особо подчеркнуть, что РКИ AUGUSTUS имело уникальный факториальный дизайн 2×2, что позволило оценить одновременно две независимые гипотезы:
- сравнение апиксабана в дозе 5 мг 2 раза/сут. и варфарина в сочетании с ДАТТ или с монотерапией ингибитором P2Y12 в достижении исхода безопасности — большого и клинически значимого небольшого кровотечения в соответствии с критериями международного общества тромбоза и гемостаза (International Society on Thrombosis Haemostasis — ISTH) — первичная конечная точка безопасности.
- оценка превосходства монотерапии ингибитором P2Y12 над ДАТТ в достижении исхода безопасности — большого и клинически значимого небольшого кровотечения по определению
Кроме того, дизайн данного исследования имел ещё несколько важных отличий от РКИ PIONEER AF PCI и RE-DUAL PCI. Во-первых, анамнез перенесённого инсульта или транзиторной ишемической атаки не являлся критерием исключения; во-вторых, популяция РКИ AUGUSTUS впервые включала пациентов с ОКС и консервативной тактикой ведения (23,9%); в-третьих, у пациентов, не имеющих стандартных показаний к снижению дозы апиксабана, данный препарат применялся в полной дозе — 5 мг 2 раза/сут. Также следует отметить, что рандомизация к аспирину/плацебо проходила в течение 14 дней после ОКС или ЧКВ и пациенты минимум неделю после основного события получали АСК в открытом режиме. Таким образом, перечисленные особенности дизайна РКИ AUGUSTUS позволили получить доказательства эффективности и безопасности апик- сабана в клинических ситуациях, соответствующих реальной врачебной практике.
Первичная конечная точка исследования (частота больших и небольших клинически значимых кровотечений) была зарегистрирована у 10,5% пациентов группы апиксабана и 14,7% пациентов группы АВК варфарина (отношение рисков (ОР) 0,69; 95% доверительный интервал (ДИ) 0,58-0,81; р<0,001 для анализа “апиксабан лучше” и “апиксабан не хуже”). Частота кровотечений у больных, получавших трёхкомпонентную АТТ с АСК, составила 16,1%, двухкомпонентную АТТ — 9,0% (ОР 1,89; 95% ДИ 1,592,24; р<0,001). Изучение частоты наступления исхода смерть или ишемическое событие (ИМ, инсульт, верифицированный или вероятный тромбоз стента (ТС) или экстренная реваскуляризация) выявило их сопоставимость в группах пациентов, получающих апиксабан или варфарин (6,7 и 7,1%, соответственно; ОР 0,93; 95% ДИ 0,75-1,16; p — статистически незначимо). В рамках данной составной конечной точки также было установлено снижение риска развития инсульта в группе апиксабана в сравнении с группой варфарина — 1,2 и 2,4 на 100 пациенто-лет (ОР 0,50; 95% ДИ 0,26-0,97). В группе апиксабана в сравнении с группой АВК варфарина была зарегистрирована меньшая частота одной из вторичных конечных точек — частоты смерти и госпитализаций (23,5% vs 27,4%; ОР 0,83; 95% ДИ 0,74-0,93; р=0,002), что было достигнуто за счет снижения числа госпитализаций.
Таким образом, РКИ AUGUSTUS доказало, что у пациентов с ФП и показаниями к приёму ДАТТ лечение апиксабаном в комбинации с ингибитором рецепторов P2Y12 ассоциируется со статистически значимым снижением частоты больших и клинически значимых небольших кровотечений, а также с уменьшением частоты госпитализаций. Кроме того, частота смерти от всех причин и всех случаев госпитализаций была на 17% ниже при применении апиксабана в сравнении с варфарином. Информация, полученная в РКИ AUGUSTUS, дополнила данные предыдущих исследований с апиксабаном, которые показали высокий профиль его безопасности в сравнении с АВК варфарином у пациентов с неклапанной ФП.
В целом результаты РКИ PIONEER AF PCI, REDUAL PCI и AUGUSTUS повлияли на модификацию подходов к использованию комбинированной АТТ у больных с ФП, перенесших ОКС и/или ЧКВ [17]. В новой версии клинических рекомендаций Европейского общества кардиологов (European Society of Cardiology — ESC) по ведению пациентов с ФП, которая была опубликована в конце августа 2020г [18], впервые указывается, что длительность трёхкомпонентной АТТ у больных с ФП и ОКС, перенесших неосложнённое ЧКВ, может составлять <1 нед., после чего АСК отменяется и пациент продолжает принимать два препарата, блокирующих систему гемостаза — ОАК и блокатор рецепторов P2Y12 (предпочтительно клопидогрел) в течение 12 мес., если риск ТС расценивается как низкий или вероятность возникновения кровотечений выше, чем вероятность развития ишемических событий, независимо от типа имплантированного стента (класс рекомендаций — I, уровень доказательности — В). Возможность продления приёма трёхкомпонентной терапии (АСК, клопидогрел и ОАК) у данной категории больных на более длительный период (до 1 мес.) может быть рассмотрена в случае, если риск ТС выше, чем риск кровотечений; при этом общая длительность трёхкомпонентной АТТ должна быть чётко определена при выписке пациента из стационара (класс рекомендаций — IIa, уровень доказательности — C).
Рекомендации по длительности АТТ у пациентов с ФП, перенесших ЧКВ по поводу хронического течения ИБС, также впервые определяют период трёхкомпонентной АТТ после неосложнённого ЧКВ до 1 нед., после чего АСК следует отменить. Двухкомпонентная АТТ (ОАК и клопидогрел) продолжается до 6 мес., если риск развития ТС низкий или если опасения по поводу риска кровотечения преобладают над опасениями по риску развития ТС, независимо от типа используемого стента (класс рекомендаций — I, уровень доказательности — В). Возможность продления трёхкомпонентной АТТ до 1 мес. должна быть рассмотрена в случае, если риск ТС выше, чем риск кровотечений; при этом общая длительность трёхкомпонентной АТТ должна быть чётко определена при выписке пациента из стационара (класс рекомендаций — IIa, уровень доказательности — C).
В связи с рекомендованной необходимостью применения трёхкомпонентной АТТ в течение, как минимум, 1-4 нед., следует подчеркнуть, что среди ПОАК на настоящий момент только апиксабан имеет доказательную базу по эффективности и безопасности применения в составе трёхкомпонентной АТТ у пациентов с ФП, перенесших ОКС и/или ЧКВ, в полной дозе, зарегистрированной для профилактики инсульта и системной эмболии, в то время как другие ПОАК у данной категории больных изучались только в составе двухкомпонентной АТТ.
Из представленных выше положений следует, что основным осложнением, риск развития которого вызывает необходимость применения комбинированной АТТ, является ТС. И действительно, имплантированный стент представляет собой инородное тело, которое инициирует целый ряд патофизиологических механизмов, способствующих гиперактивации свёртывающей системы крови, что может привести к развитию ТС. Это наиболее опасное осложнение ЧКВ, при котором внутригоспитальная летальность составляет 5-10%, а 30-суточная — 10-25% [19][20][21].
Общепризнанная в настоящее время классификация ТС была предложена в 200 6г Академическим исследовательским Консорциумом (Academic Research Consortium — ARC) и принята на заседании Food and Drug Administration (FDA) [22]. В зависимости от степени верификации диагноза классификация ARC подразделяет ТС на три категории:
Определенный ТС — при наличии ангиографиче- ского или патологического подтверждения:
- Ангиографическое подтверждение ТС, основанное на оценке состояния кровотока по шкале TIMI (Thrombolysis In Myocardial Infarction), считается достаточным, если в пределах 48 ч выявлен хотя бы один из следующих критериев:
- новое острое появление симптомов ишемии в покое;
- новые изменения электрокардиограммы, свидетельствующие об острой ишемии;
- типичная динамика миокардиальных биомаркеров как признак острого ИМ.
- Патологоанатомическое подтверждение недавнего ТС, полученное или на аутопсии, или при исследовании ткани биоптата.
Вероятный ТС — в случае, если у пациента после ЧКВ развивается:
- Любая необъяснённая смерть — в течение первых 30 сут. после ЧКВ.
- Вне зависимости от времени, прошедшего после выполнения ЧКВ — развитие любого ИМ, связанного с ишемией в бассейне имплантированного стента без ангиографического подтверждения ТС и в отсутствие любой другой явной причины.
Возможный ТС — любая необъяснённая смерть более, чем через 30 сут. после ЧКВ.
Эффективная профилактика ТС, как и любого осложнения, невозможна без выявления основных факторов риска, провоцирующих его развитие. Согласно рекомендациям ESC (2020), факторами риска ТС у пациентов с ИБС являются стентирование ствола левой коронарной артерии или последней оставшейся проходимой артерии; неполное раскрытие стента; длина стента >60 мм; сахарный диабет; хроническая болезнь почек; имплантация двух стентов в место бифуркации; полная окклюзия; анамнез ТС на фоне оптимальной АТТ [18].
Исходя из информации, изложенной выше, чрезвычайно важными являются результаты субанализа РКИ AUGUSTUS, целью которого была оценка частоты и сроков развития ТС, а также их исходов у пациентов с ФП, перенесших ЧКВ [23]. В целом данный субанализ включал 3498 пациентов, которым было проведено ЧКВ. В течение периода наблюдения (6 мес.) ТС развился у 57 (1,6%) больных. Из них 20 (0,6%) ТС были определенными, 10 (0,3%) — вероятными и 27 (0,8%) — возможными. Большинство событий (80%) произошло в течение первых 30 сут. после выполнения ЧКВ. Число пациентов с определенным или вероятным ТС через 6 мес. составило 13 (0,74%) для апиксабана и 17 (0,97%) для АВК варфарина (ОР 0,76; 95% ДИ 0,37-1,56); 11 (0,63%) для аспирина и 19 (1,08%) для плацебо (ОР 0,58; 95% ДИ 0,28-1,22). Частота ТС в группах апиксабана с аспирином, апиксабана без аспирина, вар- фарина с аспирином и варфарина без аспирина составила 5 (0,57%), 8 (0,91%), 6 (0,69%) и 11 (1,26%), соответственно.
Результаты субанализа также показали увеличение частоты кровотечений в группе пациентов, принимавших АСК, почти в 2 раза. Для того, чтобы в группе АСК в сравнении с группой плацебо предотвратить развитие одного ТС в течение первого месяца после ЧКВ, необходимо пролечить 176 пациентов, а чтобы вызвать одно серьезное кровотечение — 100. Число пациентов, которых необходимо пролечить в течение 6 мес., чтобы избежать одного ТС в группе аспирина по сравнению с плацебо, составляет 222, а чтобы вызвать одно серьезное кровотечение — 41.
Таким образом, среди пациентов с ФП и недавно проведенным ЧКВ, принимавших аспирин в течение только первой недели, ТС встречается редко, при этом большинство событий происходит в раннем периоде после ЧКВ. Частота ТС ниже при приёме аспирина в сравнении с плацебо, и при приёме апик- сабана в сравнении с АВК варфарином. Авторы делают заключение, что полученные результаты обосновывают применение апиксабана и ингибитора P2Y12 без аспирина в течение первых 6 мес. для большинства пациентов, учитывая почти двукратное увеличение кровотечений на фоне приёма аспирина. У пациентов с высоким риском тромбоза стента и низким риском кровотечения следует рассмотреть возможность применения аспирина в течение 30 дней после ЧКВ.
Таким образом, выводы субанализа РКИ AUGUSTUS, опубликованные в марте 2020г [23], полностью соответствуют новым рекомендациям ESC по ведению пациентов с ФП и ОКС и/или ЧКВ [18].
Европейские рекомендации уделяют внимание и оценке риска развития кровотечений у пациентов с ФП, для чего целесообразно использовать шкалу HAS-BLED. Однако необходимо помнить, что с течением времени вероятность возникновения геморрагических осложнений может значительно варьировать в зависимости от состояния больного и сопутствующей терапии. Именно поэтому повторная стратификация риска должна проводиться регулярно, при этом больным из группы высокого геморрагического риска (общее количество баллов по шкале HAS-BLED >3) требуется более частая переоценка [18]. Следует также подчеркнуть, что данный документ рекомендует пациентам с высоким риском кровотечений снижать дозу ривароксабана до 15 мг 1 раз/сут. и дабигатрана до 110 мг 2 раза/сут. (класс рекомендаций — IIa, уровень доказательности — В). При этом апиксабан у этой категории пациентов должен применяться в полной дозе, учитывая благоприятный профиль его безопасности. Важное положение новой версии рекомендаций ESC касается и возобновления антикоагулянтной терапии после недавнего геморрагического эпизода — внимание врача должно быть обращено, в первую очередь, на устранение причины кровотечения (например, кровоточащей язвы или полипа у пациентов с кровотечениями из желудочно-кишечного тракта), после чего необходимо как можно скорее возобновить приём ОАК по решению мультидисциплинарной команды специалистов. При этом предпочтение должно быть отдано полной дозе апиксабана (5 мг 2 раза/сут.) или сниженной дозе дабигатрана (110 мг 2 раза/сут.), которые не ассоциированы с повышением риска желудочно-кишечных кровотечений в сравнении с варфарином [18].
Один из важных выводов РКИ AUGUSTUS свидетельствует о меньшей частоте одной из вторичных конечных точек — частоты смерти и госпитализаций в группе апиксабана в сравнении с группой варфа- рина, что было достигнуто за счет снижения числа госпитализаций. Субанализ, который позволил сделать данный вывод [24], показал, что за время проведения исследования всего были госпитализированы 1125 пациентов (24,4%), из них 384 (34,1%) имели 2 или более госпитализаций. Среди участников исследования 780 пациентов (16,9%) хотя бы один раз были госпитализированы по причине сердечно-сосудистых заболеваний, 208 (4,5%) имели как минимум 1 госпитализацию в связи с кровотечением, и 359 (7,8%) — как минимум 1 госпитализацию по другой причине. При этом частота госпитализаций была ниже в группе апиксабана в сравнении с группой АВК варфарина (22,5% vs 26,3%; ОР 0,83; 95% ДИ 0,74-0,93; p=0,002), что объяснялось более низкой частотой госпитализаций по поводу сердечно-сосудистых заболеваний (15,4% vs 18,5%; ОР 0,81; 95% ДИ 0,71-0,94) и госпитализаций в связи с кровотечением (3,6% vs 5,4%; ОР 0,65; 95% ДИ 0,50-0,86). Частота госпитализаций в группах аспирина и плацебо не различалась (25,4% vs 23,4%; ОР 1,10; 95% ДИ 0,98- 1,24), как и частота госпитализаций по поводу сердечно·-сосудистых заболеваний (16,8% vs 17,0%; ОР 0,99; 95% ДИ 0,86-1,14). Однако частота госпитализаций, связанных с кровотечением, была более чем в 2 раза выше у пациентов, получавших аспирин, чем плацебо (6,1% vs 2,9%; ОР 2,11; 95% ДИ 1,58-2,81).
Особый интерес представляют результаты анализа РКИ AUGUSTUS, касающиеся группы консервативного лечения ОКС, которая состояла из 1097 пациентов. Фактически данный анализ является единственным крупным исследованием, изучавшим 6 мес. исходы у пациентов с ФП и ОКС, лечившихся консервативно, т.к. в РКИ PIONEER AF PCI и REDUAL PCI подобные больные не включались. При сравнении апиксабана с АВК варфарином в случае консервативного лечения число больших и небольших клинически значимых кровотечений было ниже у получающих апиксабан в сравнении с варфарином при ОКС (ОР 0,44; 95% ДИ 0,28-0,68; p взаимодействия =0,052). При этом риск смерти и госпитализации в данной группе пациентов был статистически значимо ниже при применении апиксабана по сравнению с АВК варфарином (ОР 0,71; 95% ДИ 0,540,92). Аспирин чаще, чем плацебо, вызывал кровотечения в группе консервативного лечения (ОР 1,49; 95% ДИ 0,98-2,26; p взаимодействия =0,479), а частота комбинированных конечных точек смерть/госпитализации и смерть/ишемические исходы не различалась в группах аспирина и плацебо (р взаимодействия =0,787 и 0,710, соответственно). В итоге, в данной группе риск кровотечения при применении апиксабана был на 56% ниже по сравнению с применением АВК, а риск смерти или госпитализации был на 29% ниже при приёме апиксабана по сравнению с применением АВК. Напротив, риск кровотечения был на 49% выше при приеме аспирина по сравнению с плацебо без существенного различия по смертности и ишемическим событиям. Таким образом, данные, полученные у пациентов с ФП и ОКС с медикаментозным ведением, свидетельствуют в пользу выбора комбинации апиксабана с ингибитором P2Y12, по крайней мере, в течение первых 6 мес.
Следует еще раз подчеркнуть, что в соответствии с дизайном РКИ AUGUSTUS подавляющее число пациентов группы апиксабана принимало данный ПОАК в полной суточной дозе — 5 мг 2 раза/сут. При этом профиль безопасности апиксабана был статистически значимо лучше, чем АВК варфарина. Данная закономерность сохранялась и во всех подгруппах исследования.
Заключение
Коморбидность является характерной чертой современного пациента. Сочетание ФП и различных форм ИБС широко распространено в реальной клинической практике, при этом развиваются дополнительные патофизиологические механизмы, усугубляющие течение каждого из заболеваний, что закономерно ухудшает прогноз пациента. Ведение больных с ФП, перенесших ОКС и/или ЧКВ, является сложной задачей, решить которую помогают крупномасштабные клинические испытания. РКИ AUGUSTUS с апиксабаном, благодаря уникальному дизайну с двухфакторной оценкой двух независимых гипотез, позволило доказать, что использование полной суточной дозы апиксабана превосходит по безопасности АВК варфарин, не уступая при этом в эффективности. Данная закономерность сохранялась и при выполнении нескольких значимых субанализов, посвященных таким проблемам, как тромбоз стента, частота госпитализаций и консервативное ведение пациентов с ОКС. Полученные результаты исследования AUGUSTUS нашли отражение в новой версии рекомендаций ESC по ведению пациентов с ФП.
Чтобы читать статью войдите с логином и паролем от scardio.ru
Ключевые слова
Для цитирования
Павлова Т.В., Дуплякова П.Д., Шкаева О.В., Кривова С.П. Результаты субанализов рандомизированного клинического исследования AUGUSTUS. Российский кардиологический журнал. 2020;25(3S):4104. https://doi.org/10.15829/1560-4071-2020-4104
Скопировать