Определение оптимальной стратегии ведения пациентов с инфарктом миокарда с подъемом сегмента ST при позднем поступлении в центр чрескожного коронарного вмешательства (более 12 часов)
Ишемическая болезнь сердца (ИБС) занимает лидирующие позиции среди причин смертности, при этом максимальная летальность среди всех форм ИБС отмечается при развитии инфаркта миокарда (ИМ) с подъемом сегмента ST (ИМпST). Согласно статистическим данным, в России в 2020г от ИБС умерли 508,6 тыс. человек [1]. ИМ может стать дебютом ИБС либо быть ее проявлением у лиц с уже установленным диагнозом [2]. Успех лечения пациентов данного профиля во многом зависит от своевременного оказания специализированной медицинской помощи, в первую очередь — от восстановления кровотока по инфаркт-связанной артерии (ИСА), которого необходимо достичь в течение минимального срока от момента начала заболевания с применением медикаментозной или инвазивной стратегии. Однако далеко не всегда пациенты с ИМпST поступают в специализированные центры, выполняющие чрескожное коронарное вмешательство (ЧКВ), в ранние сроки развития заболевания, при этом госпитализация больного более, чем через 12 ч от начала симптомов ишемии миокарда, является предиктором неблагоприятного исхода и свидетельствует о высоком риске смерти. В случае поступления пациента с ИМпST >12 ч от начала симптомов ишемии миокарда, тромболитическая терапия не применяется, и в качестве метода реваскуляризации используется ЧКВ. Однако именно такие пациенты в реальной клинической практике зачастую ведутся консервативно.
К настоящему моменту опубликованы данные нескольких регистров, которые свидетельствуют о том, что отсроченная реваскуляризация (>12 ч от начала симптомов), выполненная у пациентов с ИМпST, приводит к улучшению их выживаемости как в краткосрочном периоде, так и в долгосрочном [3-5]. Этот факт может быть объяснен гипотезой “открытой артерии”, предложенной К. Кимом и Е. Браунвальдом, согласно которой даже достаточно позднее восстановление кровотока по окклюзированной артерии снижает выраженность постинфарктного ремоделирования миокарда и улучшает отдаленные исходы пациентов [6].
В действующей версии рекомендаций Европейского общества кардиологов по реваскуляризации миокарда (2018г) класс рекомендаций рутинного первичного ЧКВ у пациентов, госпитализированных >12 ч от начала симптомов, достигает IIA, что означает наличие противоречивых данных и/или расхождение мнений о пользе/эффективности конкретного метода лечения, при этом большинство данных/мнений говорит о его пользе/эффективности [7].
Учитывая отсутствие полной ясности в отношении тактики лечения пациентов с ИМпST, поступивших в период 12-48 ч после начала симптомов, нами был проведен обзор доступных литературных источников, изучавших исходы таких больных в зависимости от инвазивной или консервативной стратегии их ведения, а также ретроспективный анализ данных Самарского регионального регистра по острому коронарному синдрому за 2013-2018гг.
Материал и методы
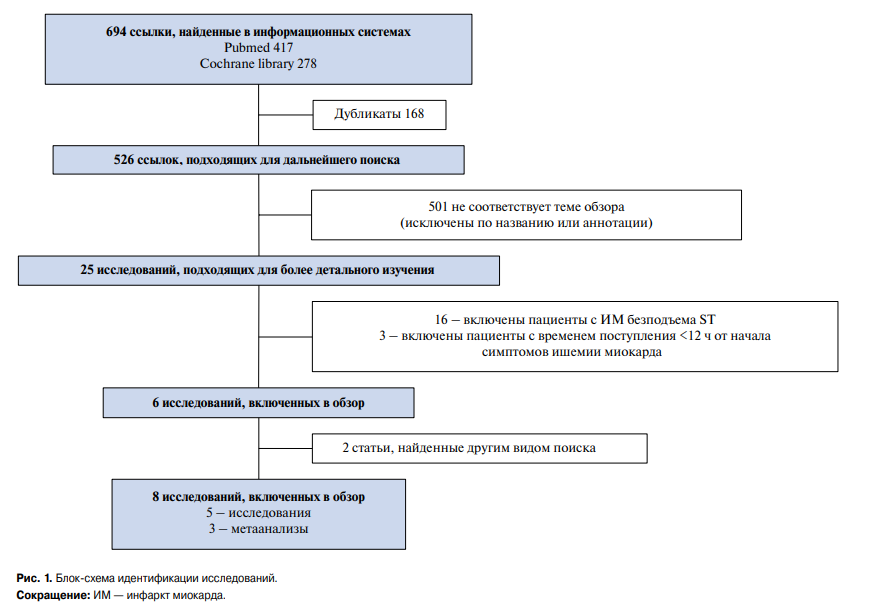
Обзорное исследование проводилось с сентября 2019г по май 2020г. Поиск проводился в следующих информационных системах: PubMed, Cochrane library, с использованием ключевых слов: acute myocardial infarction (острый инфаркт миокарда), acute coronary syndrome with ST segment elevation (острый коронарный синдром с подъемом сегмента ST), percutaneous coronary intervention (чрескожное коронарное вмешательство), revascularization (реваскуляризация). Критерии включения были следующими: рандомизированное распределение на группы лечения, сравнение ЧКВ с консервативным ведением больных, гемодинамическая стабильность пациентов, ЧКВ полностью окклюзированной ИСА, выполненное >12 ч после появления симптомов ишемии миокарда. В итоге критериям нашего обзора соответствовало 8 работ, из них 5 клинические исследования и 3 метаанализы (рис. 1). К настоящему моменту проведено небольшое количество исследований по изучению целесообразности выполнения позднего ЧКВ при ИМпST, при этом полученные данные противоречивы.

Рис. 1. Блок-схема идентификации исследований.
Сокращение: ИМ — инфаркт миокарда.
Обзор исследований
Исследование BRAVE-2 (2005) [8] оценивало как краткосрочные, так и долгосрочные исходы у пациентов, поступивших с ИМпST через 12-48 ч от начала симптомов, в зависимости от стратегии лечения. В это исследование было включено 365 пациентов с ИМпST, поступивших в поздние сроки от начала симптомов. Больные были рандомизированы на группу инвазивного лечения (n=182) и группу консервативного лечения (n=183). Длительность наблюдения за пациентами составила 4 года. На первом этапе в качестве первичной конечной точки рассматривался финальный размер ИМ, который оценивался с использованием однофотонной эмиссионной компьютерной томографией сразу после рандомизации и через 5-10 дней. По результатам статистического анализа было показано, что инвазивная стратегия у пациентов, поступивших с ИМпST >12 ч после начала симптомов, связана со спасением объема жизнеспособного миокарда и уменьшением конечного размера ИМ. Согласно полученным результатам, финальный размер ИМ был достоверно меньше у пациентов в инвазивной группе по сравнению с консервативной группой — 8,0% (2,0-15,8) и 12% (3,2-25,0) от размера левого желудочка (ЛЖ); P=0,004. Индекс сохраненного миокарда составил в инвазивной группе 0,44 (0,13-0,8) vs 0,23 в консервативной группе (0,0-0,5); P<0,001. На втором этапе исследования BRAVE-2 оценивались частота развития смерти вследствие сердечно-сосудистых причин, ИМ, инсульта, необходимость выполнения реваскуляризации. В группе больных, перенесших ЧКВ, смерть наступила у 20 пациентов (11,1%; 95% доверительный интервал (ДИ) 7,3-16,7), и у 34 пациентов (18,9%; 95% ДИ 13,9-25,4) в группе медикаментозной терапии (нескорректированное отношение рисков (ОР) 0,57; 95% ДИ 0,33-0,99; Р=0,047; скорректированное ОР 0,55; 95% ДИ 0,31-0,97; Р=0,04). Частота возникновения ИМ и инсульта, зарегистрированная в течение 4 лет, не различалась между группами: ИМ возник у 12 пациентов (6,8%; 95% ДИ 3,9- 11,7) в группе инвазивного лечения и у 10 пациентов (5,6%; 95% ДИ 3,0-10,1) в группе консервативного лечения (нескорректированный ОР 1,20; 95% ДИ 0,52-2,78; Р=0,66); инсульт развился у 3 пациентов (1,6%), перенесших ЧКВ, и у 2 больных (1,1%), получавших только медикаментозную терапию; Р=0,65. Последующая реваскуляризация ИСА была выполнена 45 пациентам в инвазивной группе, в то время как в группе консервативного ведения — 125 больным (25,8% vs 69,1%; Р=0,001). Авторы исследования делают вывод, что проведение ЧКВ даже в поздние сроки (>12 ч от начала симптомов ишемии миокарда) не только сохраняет объем жизнеспособного миокарда, но и улучшает долгосрочный прогноз, снижая частоту сердечно-сосудистых осложнений и уменьшая летальность в группе инвазивной стратегии лечения [3].
Цель исследования Gierlotka M, et al. (2011) состояла в том, чтобы выяснить, улучшает ли реперфузия при первичном ЧКВ 12-мес. выживаемость у пациентов с ИМпST при позднем поступлении. Использовались данные польского регистра острого коронарного синдрома (PL-ACS). Информация собиралась квалифицированными врачами, и первоначально в анализ было включено 23517 пациентов с ИМпST, которые госпитализировались в стационары с июня 2005г по август 2006г. Критериями исключения стали: кардиогенный шок, отек легких, проведенный тромболизис. В итоге были проанализированы данные 2036 пациентов с ИМпST, поступивших в период от 12 до 24 ч от начала симптомов ишемии миокарда. Больные, которым проводилась коронарография в этот временной период, включались в группу инвазивного лечения, которую составили 910 (44,7%) человек (92% из них перенесли реперфузию методом ЧКВ). Все остальные пациенты, получавшие только медикаментозную терапию или коронарографию, выполненную через 24 ч после появления симптомов, были включены в группу консервативной стратегии. Через 12 мес. были оценены основные исходы: смерть от всех причин, рецидивирующий ИМ, инсульт. У пациентов с инвазивным подходом отмечалось статистически значимое снижение смертности через 12 мес., в сравнении с больными с консервативным подходом (9,3% vs 17,9%; Р<0,0001). Основной вывод данного анализа заключается в том, что современная клиническая тактика инвазивного лечения пациентов с ИМпST, несмотря на их позднее поступление, приводит к снижению 12-мес. смертности по сравнению с консервативным подходом [4].
В исследовании Fan Y, et al. (2015) изучены данные пациентов с ИМпST, которые были госпитализированы в период с 2009 по 2011гг в ЧКВ центры. В целом в анализ было включено 1090 пациентов, которые или перенесли позднее ЧКВ (n=786), или получали только стандартную медикаментозную терапию (n=304). ЧКВ считалось поздним, если время от начала симптома до выполнения баллонной ангиопластики составляло >24 ч. Критериями исключения были определены: идиопатическая кардиомиопатия, врожденные пороки сердца, клапанные пороки сердца, ревматические или аутоиммунные заболевания, злокачественные опухоли, тяжелая дисфункция печени или почек или другие неконтролируемые системные заболевания, а также невозможность проведения ЧКВ. Первичная конечная точка включала такие неблагоприятные сердечно-сосудистые события, как смерть от всех причин, сердечнососудистая смерть, повторная госпитализация по поводу сердечной недостаточности (СН), повторная госпитализация по поводу симптомов стенокардии, рецидивирующий нефатальный ИМ, повторная коронарная реваскуляризация и инсульт. Были изучены эхокардиографические параметры, характеризующие процесс ремоделирования ЛЖ. Исходно данные показатели в сравниваемых группах не различались. Средний период наблюдения составил 36 мес. В группе консервативного лечения ремоделирование ЛЖ было более выраженным по сравнению с группой, в которой больным проводилось позднее ЧКВ. Пациенты в консервативной группе имели больший диаметр, объем и массу ЛЖ, у них регистрировались более выраженные нарушения сократительной функции ЛЖ. Статистический анализ с применением логистической регрессии показал, что позднее ЧКВ независимо и отрицательно коррелирует с ремоделированием ЛЖ (отношение шансов 0,356; 95% ДИ 0,251-0,505; Р<0,001). Анализ Каплана-Мейера показал более низкий риск развития основных неблагоприятных сердечно-сосудистых событий, смерти от всех причин и повторной госпитализации по поводу декомпенсации СН в группе позднего ЧКВ в сравнении с группой консервативного лечения [5].
В исследовании TOSCA-2 (2006) рассматривалось влияние ЧКВ на показатели сократимости миокарда и его ремоделирования у стабильных пациентов, перенесших ИМпST от 3 до 28 сут. назад. Оценивались фракция выброса (ФВ) ЛЖ и конечные систолический (КСО) и диастолический объемы (КДО) ЛЖ через 1 год после рандомизации. В период с мая 2000г по июль 2005г пациенты с окклюзированной нативной ИСА (n=381) были рандомизированы на две группы: ЧКВ со стентированием и группу медикаментозной терапии. Повторная коронарография и ангиография ЛЖ была выполнена через 1 год после рандомизации (n=332, 87%). В качестве конечных точек анализировались проходимость ИСА, изменение ФВ ЛЖ, КСО и КДО. По окончанию периода наблюдения было установлено достоверное увеличение ФВ ЛЖ (Р=0,001) в обеих группах в сравнении с исходными значениями, без межгрупповых различий: ЧКВ 4,2±8,9 (n=150) vs медикаментозной терапии 3,5±8,2 (n=136; Р=0,47). Медиана изменения (интерквартильный диапазон) индекса КСО ЛЖ уменьшилась на 0,5 мл/м2 (9,3-5,0) в инвазивной группе против увеличения на 1,0 мл/м2 (5,7-7,3) в медикаментозной группе (Р=0,1). Медиана изменения индекса КДО ЛЖ достигла 3,2 (8,2-13,3) vs 5,3 (4,6-23,2) мл/ м2 (Р=0,07) в группах ЧКВ (n=86) и медикаментозной терапии (n=76), соответственно. Исследование выявило тенденцию к улучшению изученных показателей при условии выполнения ЧКВ пациентам с ИМпST при позднем поступлении в стационар, однако различия не достигали статистической значимости [9].
Abbate A, et al. (2008) выполнили метаанализ десяти рандомизированных исследований, сравнивавших выживаемость гемодинамически стабильных пациентов в группах ЧКВ и консервативного лечения при условии позднего поступления в специализированный стационар. Общее число больных составило (n=3560). Продолжительность наблюдения варьировала от 42 дней до 10,2 лет (в среднем медиана наблюдения -2,8 года). Пациенты были разделены на группу ЧКВ (n=1779) и группу консервативного лечения (n=1781). Число смертельных исходов составило 112 (6,3%) и 149 (8,4%), соответственно, что свидетельствует о статистически значимом улучшении выживаемости в группе ЧКВ (отношение шансов 0,49; 95% ДИ 0,26-0,94; Р=0,03). Кроме того, было выявлено увеличение ФВ ЛЖ в группе ЧКВ на 4,4% (95% ДИ 1,1-7,6; Р=0,009) по сравнению с группой консервативного лечения. Таким образом, результаты статистического анализа показали, что хирургическая тактика ведения ассоциировалась с лучшим прогнозом для жизни и приводила к нарастанию ФВ ЛЖ у пациентов, перенесших ИМ 3-28 сут. назад, в сравнении с медикаментозным лечением [10]. Ограничениями данного исследования являются значительный разброс по срокам, прошедшим от начала симптомов (12 ч — 60 сут.), и отсутствие данных по оптимальному времени проведения ЧКВ.
В исследовании Appleton DL, et al. (2008) был выполнен метаанализ пяти исследований, в которые вошли в общей сложности 648 пациентов: 342 из них составили группу ЧКВ и 306 — группу консервативного лечения. По результатам работы было установлено наличие статистически значимого различия в приросте ФВ ЛЖ в пользу ЧКВ группы (+3,1%, 95% ДИ 1,0- 5,2, P<0,0004). Кроме того, были выявлены статистически значимые различия в изменениях как КДО ЛЖ (уменьшение на 5,1 мл в пользу ЧКВ, 95% ДИ от -9,4 до -0,8; P=0,02), так и КСО ЛЖ (уменьшение на 5,3 мл в пользу ЧКВ, 95% ДИ от -8,3 до -2,4; P=0,0005). Авторы сделали вывод, что поздняя реваскуляризация окклюзированной ИСА может улучшить систолическую функцию миокарда и снизить выраженность его ремоделирования, что поддерживает гипотезу “открытой артерии”, упоминавшуюся ранее [11].
В метаанализе Hai-Tao Yang, et al. (2019) были оценены результаты 18 исследований, включивших 14677 пациентов, из которых 5157 получили позднюю реперфузию ЧКВ и 9520 медикаментозную терапию. В данный анализ вошли рандомизированные контролируемые исследования, а также обсервационные и когортные исследования, в которых пациентам с ИМ была выполнена поздняя реперфузия (>12 ч) или назначена медикаментозная терапия. Среднее время наблюдения составило 12 мес. Авторы сравнивали такие исходы, как смертность от всех причин, неблагоприятные сердечно-сосудистые события, декомпенсация СН в группах консервативного лечения и позднего ЧКВ. Результаты анализа установили, что позднее ЧКВ ассоциировалось со снижением смертности от всех причин (ОР 0,60; 95% ДИ 0,44- 0,83; Р=0,002), основных неблагоприятных сердечно-сосудистых исходов (ОР 0,67; 95% ДИ 0,50 0,89; Р<0,001) и СН (ОР 0,76; 95% ДИ 0,60-0,97; Р=0,03) в сравнении с медикаментозной терапией. Также наблюдалась тенденция к снижению рецидивирования ИМ в группе инвазивного лечения (ОР 0,70; 95% ДИ 0,47-1,05; Р=0,08). При этом позднее ЧКВ статистически значимо улучшало исходы только в случае, если выполнялось в период 12-48 ч от начала симптомов ишемии, в то время как проведение реваскуляризации в более поздние сроки (2-60 сут.) не оказывало положительного влияния [12].
Исследование OAT (2006) является одной из работ, которые указывают на отсутствие преимуществ по отдаленным исходам при проведении ЧКВ у пациентов в течение 3-28 дней от начала симптомов ишемии миокарда с сохраняющейся окклюзией ИСА. В это исследование с февраля 2000г по декабрь 2005г включались пациенты (n=2166) с тотальной окклюзией ИСА, поступившие в период 3-28 сут. от начала симптомов ишемии миокарда. Исключались больные с СН III-IV классов по NYHA, шоком, уровнем креатинина >221 мкмоль/л, значимым поражением ствола левой коронарной артерии или трехсосудистым поражением, приступами стенокардии в покое, выраженной ишемией, выявленной при нагрузочном тесте. Пациенты были рандомизированы в группу ЧКВ (n=1082) и в группу медикаментозного ведения (n=1084). Первичной конечной точкой была совокупность смерти от разных причин, ИМ, госпитализации по поводу СН IV класса по NYHA. Средний срок наблюдения составил 2,8 года. В итоге запланированные исходы имели место у 161 пациента в инвазивной группе по сравнению с 140 пациентами в группе медикаментозной терапии. Общая частота первичной конечной точки за 4 года составила 17,2% в группе ЧКВ vs 15,6% в группе консервативного ведения (ОР 1,16; 95% ДИ 0,92-1,45; P=0,20). Частота ИМ между группами также не различалась, составив 7,0% в группе больных с проведенным ЧКВ vs 5,3% в группе медикаментозного лечения (ОР 1,36; 95% ДИ 0,92-2,00; P=0,13). Частота СН IV класса по NYHA составила 4,4% в группе инвазивной тактики ведения и 4,5% в группе пациентов, которым ЧКВ не проводилось (P=0,92). Смертность от разных причин — 9,1% и 9,4% в группах, соответственно (P=0,81). Авторы данного исследования делают вывод, что эффективность ЧКВ у стабильных больных с сохраняющейся окклюзией ИСА, поступивших от 3 до 28 сут. от начала симптомов, оказалась сопоставимой с оптимальной консервативной терапией [13].
Для объединённого анализа включённых в обзор публикаций представилось возможным использовать 11 исследований, т.к. в них были прописаны необходимые детальные данные. Общее количество пациентов составило 15038. В инвазивную группу вошло 5660 пациентов, в консервативную — 9378 человек. Комбинированной конечной точкой были выбраны основные неблагоприятные сердечно-сосудистые события, такие как смерть, ИМ, госпитализация по поводу СН. Данные исходы были значительно выше в консервативной группе (12,6%) по сравнению с инвазивной группой (9,2%) (ОР 1,3; 95% ДИ 1,2- 1,5; P<0,05).
В таблице 1 представлен перечень работ, включенных в метаанализы и обзор по данной теме с указанием основных характеристик популяции пациентов, длительности наблюдения и полученных результатов.
Учитывая противоречивые данные о целесообразности проведения инвазивной процедуры пациентам с ИМпST, поступившим в ЧКВ-центр через 12-48 ч от начала симптомов, нами был проведен ретроспективный анализ данных Самарского регионального регистра по острому коронарному синдрому за 2013-2018гг.
Таблица 1
Характеристики исследований


Результаты
За указанный временной период число пациентов с ИМпST, поступивших 12-48 ч от начала симптомов ишемии миокарда, составило 606. Далее из анализа были исключены следующие пациенты: с показаниями к выполнению первичного ЧКВ, с тяжелой сопутствующей патологией, с наличием показаний к приему пероральных антикоагулянтов; перенесшие введение тромболитического препарата в индексную госпитализацию, лица старше 80 лет. В итоге популяция исследования составила 258 человек. Средний возраст пациентов достигал 60±11 года. Больные были разделены на две группы в зависимости от первоначально выбранной стратегии ведения: группа инвазивного (I) и группа консервативного (II) лечения. Пациентам I группы, помимо оптимальной медикаментозной терапии, выполнялась коронарная ангиография с последующей реваскуляризацией ИСА (n=193; 74,8%). Группа II получала только оптимальную медикаментозную терапию, без ЧКВ (n=65; 25,2%). Анализировалась частота летальных исходов за период госпитализации. Данный показатель был значительно выше во II группе (7,9%) в сравнении с группой I (0,5%) (ОР 14,8; 95% ДИ 1,7-124,7; P<0,05).
Таким образом, результаты нашего исследования показали, что инвазивная стратегия улучшает госпитальную выживаемость у пациентов с ИМпST, поступивших в период 12-48 ч после начала симптомов ишемии. Эти результаты согласуются с выводами целого ряда работ, описанных выше [3-5][10][12].
Обсуждение
Анализ работ, представленных в данном обзоре, свидетельствует, что большинство авторов установили благоприятное влияние позднего ЧКВ на выживаемость больных, частоту сердечно-сосудистых осложнений, выраженность ремоделирования миокарда.
Следует особо отметить, что в рассматриваемых исследованиях отсутствуют единые критерии, по которым пациентов включали в группы консервативного и инвазивного лечения. Ряд авторов в группу хирургического вмешательства относили не только тех пациентов, которым проводилось стентирование ИСА, но и больных, которым была выполнена лишь коронароангиография. В других исследованиях выполнение коронароангиографии рассматривалось как диагностическая процедура. На наш взгляд, более правильным является классификация пациентов, перенесших только коронароангиографию без последующего стентирования, в группу оптимальной медикаментозной терапии. Также во многих работах нет ясности по времени выполнения ЧКВ.
Улучшение прогноза жизни у пациентов с ИМпST при позднем поступлении в случае выполнения им ЧКВ можно объяснить несколькими причинами. Вопервых, жизнеспособный миокард в бассейне ИСА может сохраняться и после 12 ч от начала симптомов ИМ, при этом открытие ИСА благоприятно влияет на спасение “гибернирующих” кардиомиоцитов, даже если оно происходит достаточно поздно и выходит за пределы стандартного срока, установленного для спасения миокарда от некроза [6]. Во-вторых, даже поздняя реперфузия ускоряет процесс заживления тканей после перенесенного ИМ, в течение которого большая популяция инфильтрирующих клеток может играть значительную роль в синтезе коллагена и лизиса некротизированного миокарда. Поздняя реперфузия не только способствует пролиферации кардиомиоцитов, но и защищает их от апоптоза [14]. В-третьих, коллатеральное кровообращение является одним из факторов, сохраняющих коронарный кровоток на уровне, необходимом для поддержания жизнеспособности миокарда после коронарной окклюзии, что и определяет возможность функционального восстановления ЛЖ после поздней механической реперфузии [15-17].
Ограничением нашего обзора являются следующие представленные моменты. Критерием включения в наш обзор была полная окклюзия ИСА, при этом выводы данной публикации не распространяются на группу больных со спонтанной поздней реканализацией. Несколько опубликованных исследований, включенных в метаанализы, не содержали детального описания данных. Следует учесть возможность синергетического влияния на исходы исследования BRAVE-2, применение не только ЧКВ в изучаемой группе больных, но и абциксимаба.
Заключение
Таким образом, большинство проанализированных нами источников литературы свидетельствуют о том, что выбор инвазивной стратегии ведения пациентов с ИМпST, поступивших в ЧКВ-центр через 12-48 ч от начала симптомов, улучшает их госпитальный и долгосрочный прогноз. Результаты ретроспективного анализа, проведенного нами, показали улучшение выживаемости в течение периода госпитализации. С одной стороны, патофизиологические механизмы, лежащие в основе данного феномена, достаточно подробно описаны. С другой стороны, опубликовано несколько работ, не подтверждающих преимуществ ЧКВ у данной категории пациентов. Более того, до настоящего времени нет однозначного мнения о сроках, в течение которых выполнение ЧКВ улучшает прогноз пациентов в случае их поступления в ЧКВ центр >12 ч от начала заболевания. Целесообразным представляется проведение проспективного рандомизированного исследования для окончательного определения влияния отсроченного ЧКВ на исходы пациентов и определения временного периода, в течение которого инвазивное лечение статистически значимо повышает выживаемость у данного профиля.
Отношения и деятельность: все авторы заявляют об отсутствии потенциального конфликта интересов, требующего раскрытия в данной статье.
Чтобы читать статью войдите с логином и паролем от scardio.ru
Ключевые слова
Для цитирования
Воронцова С.А., Павлова Т.В., Хохлунов С.М., Подлипаева А.А. Определение оптимальной стратегии ведения пациентов с инфарктом миокарда с подъемом сегмента ST при позднем поступлении в центр чрескожного коронарного вмешательства (более 12 часов). Российский кардиологический журнал. 2021;26(3S):4518. https://doi.org/10.15829/1560-4071-2021-4518
Скопировать