Изолированный саркоидоз сердца: клинический случай
Аннотация
Введение. Желудочковые нарушения ритма сердца (НРС) являются фактором риска внезапной сердечной смерти. Нарушения ритма и проводимости могут быть единственным субъективным проявлением изолированного саркоидоза сердца, который встречается у 25% от общего числа пациентов с этим заболеванием.
Краткое описание. Представлен клинический случай изолированного саркоидоза сердца у молодой пациентки, основным клиническим проявлением которого были приступы учащенного сердцебиения, обусловленные желудочковой тахикардией, и эпизоды аритмогенного шока без сердечно-сосудистого анамнеза. По данным эхокардиографии и магнитно-резонансной томографии сердца с контрастированием у пациентки была выявлена асимметричная гипертрофия левого желудочка и очаговые образования миокарда его стенок. Были высказаны предположения о новообразовании и саркоидозе сердца. Окончательный диагноз был выставлен на основании результатов гистологического и иммуногистохимического исследования эндомиокардиальных биоптатов, документировавших саркоидоз. Системных появлений саркоидоза не обнаружено.
Дискуссия. Случай иллюстрирует возможности комплексного инструментального исследования в диагностике саркоидоза сердца и его дифференциального диагноза с другой кардиальной патологией.
Заключение. Саркоидоз сердца сложен для диагностики и требует обязательной патогистологической верификации у больных с гипертрофией левого желудочка и НРС, а врачи должны иметь определённую настороженность в отношении этого редкого и в отсутствии специфического лечения прогностически неблагоприятного заболевания.
Желудочковые нарушения ритма сердца (НРС) являются фактором риска внезапной сердечной смерти [1][2]. Аритмогенным субстратом могут являться структурные изменения миокарда вследствие ишемической болезни сердца, кардиомиопатий, миокардита, болезней накопления, опухолевых процессов в сердце, а также поражений аутоиммунной природы, в т. ч. саркоидоза. Нарушения ритма и проводимости могут быть единственным субъективным проявлением кардиального саркоидоза [3]. Уникальность представленного случая состоит в том, что в отсутствии высокоспецифичных визуальных паттернов саркоидоза только выполнение эндомиокардиальной биопсии (ЭМБ) с целью дифференциальной диагностики позволило получить гистологическую верификацию патологического процесса.
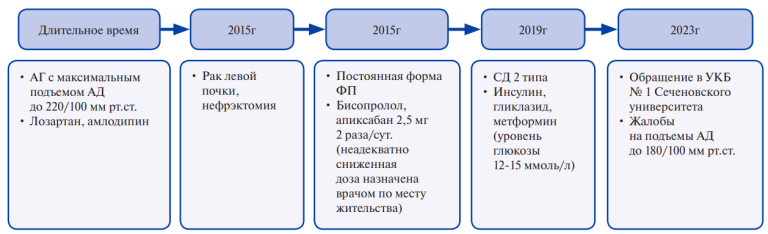
Временная шкала (рис. 1).

Рис. 1. Временная шкала.
Сокращения: ГЛЖ — гипертрофия левого желудочка, ЖТ — желудочковая тахикардия, ИГХ — иммуногистохимическое, ЛЖ — левый желудочек, МРТ — магнитно-резонансная томография, ЭМБ — эндомиокардиальная биопсия, ЭхоКГ — эхокардиография.
Клинический случай
Женщина 34 лет, монголоидной расы, поступила в кардиологическое отделение в плановом порядке 24.10.2023 для обследования и определения тактики лечения в связи с жизнеугрожающими НРС. Предъявляла жалобы на эпизоды учащенного сердцебиения. Наличие болей в грудной клетке отрицала. Впервые учащенное сердцебиение пациентка ощутила около 3 нед. назад, в связи с чем она записалась на прием к кардиологу 09.10.2023, во время которого у пациентки развился аритмогенный шок. При записи электрокардиограммы (ЭКГ) зарегистрирована тахикардия с широкими комплексами (рис. 2 А). Пароксизм был купирован медикаментозной кардиоверсией (детальные сведения о которой в первичной документации отсутствуют), и пациентку в порядке скорой медицинской помощи госпитализировали в стационар по месту жительства. На следующий день пароксизм желудочковой тахикардии (ЖТ) с явлениями аритмогенного шока повторился. Синусовый ритм был восстановлен электрической кардиоверсией (от 10.10.2023). По результатам обследования выставлен диагноз: Гипертрофическая кардиомиопатия. Аневризма передне-верхушечной стенки левого желудочка (ЛЖ). Пароксизмальная ЖТ. Аритмогенный шок (от 09.10.2023 медикаментозная кардиоверсия, от 10.10.2023 — электрическая кардиоверсия). Пациентке была рекомендована терапия (карведилол 12,5 мг/сут., амиодарон 200 мг/сут. и спиронолактон 25 мг/сут.) и обследование в федеральном медицинском центре. При суточном мониторировании ЭКГ, выполненном на амбулаторном этапе, зарегистрированы единичная, парная и групповая политопная полиморфная желудочковая экстрасистолия (2758 шт.), преходящие блокады левой ножки пучка Гиса. Наследственный анамнез пациентки отягощен по сердечно-сосудистым заболеваниям — отец страдал от аритмии (выяснить характер НРС не удалось), умер в 53 года, причина смерти неизвестна.
При поступлении в НИИ кардиологии состояние больной удовлетворительное. Результаты физикального обследования объективных изменений не выявили. В клиническом и биохимическом анализах крови без особенностей.
На ЭКГ при поступлении: ритм синусовый, с частотой сердечных сокращений 59 ударов в 1 мин., блокада правой ножки пучка Гиса, частая парная желудочковая экстрасистолия (рис. 2 Б).

Рис. 2. ЭКГ пациентки: А — от 09.10.2023. Б — на момент госпитализации.
По данным эхокардиографии: фракция выброса ЛЖ по Симпсону (2Д) 49%, выявлены утолщение стенок ЛЖ (межжелудочковая перегородка (МЖП) =14,1 мм, задняя стенка ЛЖ =12,8 мм), гипертрофия ЛЖ (индекс массы миокарда ЛЖ 165 г/м²), овальные образования по базальному сегменту задне-боковой стенки ЛЖ (размером 16,9×21,6 мм) и по переднему сегменту МЖП (размерами 7,24×16,15 мм и 14,08×18,08 мм).
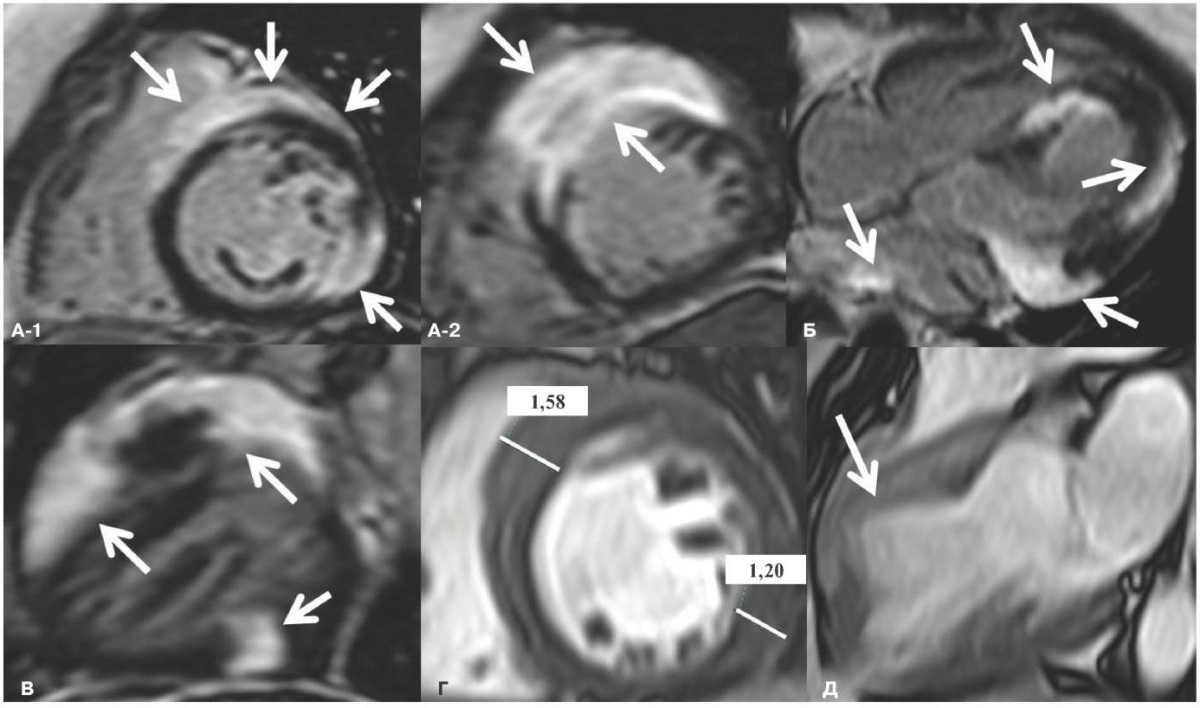
По данным магнитно-резонансной томографии (МРТ) сердца с контрастированием, на Т2 TSE выявлены неоднородность миокарда ЛЖ и повышение сигнальных характеристик за счет отека пограничного характера и неравномерного утолщения в задне-боковых, передних и передне-перегородочных сегментах ЛЖ с признаками распространения утолщения на стенку правого желудочка (ПЖ), аневризма передней стенки ЛЖ, акинез всех передне-перегородочных сегментов (рис. 3). На изображениях с отсроченным контрастированием определяется трансмуральное контрастное усиление очагового характера по задней стенке и разлитого характера по передней и боковой стенкам ЛЖ с распространением на ПЖ, перикард, частично на эндокард ЛЖ. Было высказано предположение о возможном новообразовании или саркоидозе.

Рис. 3. МРТ сердца с контрастным усилением.
Примечание: А — изображения отсроченного контрастирования по короткой оси ЛЖ, базальный отдел (А-1), средний отдел ЛЖ (А-2). Изображения отсроченного контрастирования в четырехкамерной (Б) и двухкамерной (В) проекциях. Стрелками указаны участки разлитого трансмурального накопления контраста миокардом ЛЖ с распространением на ПЖ, эпикард, левое предсердие (Б). Г — динамическое cine изображение в проекции по короткой оси ЛЖ, фаза диастолы — указана толщина миокарда ЛЖ в базальном передне-перегородочном отделе (15,8 мм), в заднебоковом отделе (12,0 мм). Д — динамическое cine изображение в двухкамерной проекции по длинной оси ЛЖ, фаза систолы — стрелкой указана аневризма передней стенки ЛЖ.
Во время проведения ЭМБ из правых отделов сердца для исключения коронарного атеросклероза как причины желудочковых НРС была выполнена селективная коронарография, во время которой окклюзионно-стенотические изменения коронарного русла не были обнаружены. В полученных препаратах из области верхушки и МЖП обнаружены «штампованные гранулемы» из гигантских многоядерных клеток без признаков некроза, астероидные тельца и тельца Шаумана (рис. 4). Проведение дополнительного иммуногистохимического исследования (рис. 5) позволило сделать заключение, что морфологическая картина и иммунофенотип в большей степени соответствуют саркоидозу.

Рис. 4. Данные гистологического исследования биоптатов миокарда.
Примечание: гранулемы «штампованного» вида в толще миокарда (А) и субэндокардиально (Б) без признаков некроза, гигантские многоядерные клетки типа клеток Пирогова-Лангханса (отмечены стрелками), лимфо-макрофагальный инфильтрат по периферии, участки фиброза. Окраска гематоксилином и эозином, увеличение ×200. Гигантская многоядерная клетка (стрелка), увеличение ×400, окраска гематоксилином и эозином (В), окружена фиброзной тканью из зрелых коллагеновых волокон (ярко-малинового цвета), окраска по Ван Гизону (Г). Д — астероидное тельце (стрелка), Е — тельце Шаумана (стрелка). Окраска гематоксилином и эозином, увеличение ×630. Цветное изображение доступно в электронной версии журнала.

Рис. 5. Иммуногистохимическая реакция с антителами к CD68 (clone 514H12, Leica).
Примечание: яркое позитивное цитоплазматическое окрашивание (коричневый цвет) в гигантских многоядерных клетках и гистиоцитарно-макрофагальных клеточных элементах. Увеличение ×200. Цветное изображение доступно в электронной версии журнала.
По данным мультиспиральной компьютерной томографии органов грудной клетки, патологии легких и внутригрудных лимфоузлов не обнаружено (рис. 6), что свидетельствует об изолированном характере заболевания.

Рис. 6. Мультиспиральная компьютерная томография органов грудной клетки.
Примечание: изображения в мягкотканном (верхний ряд) и легочном (нижний ряд) окнах. Пневмофиброз с наличием тяжей и утолщения интерстициального компонента. Лимфоузлы средостения не увеличены, обычной плотности с чёткими, ровными контурами.
Окончательный диагноз: Основное заболевание: Саркоидоз сердца. Пароксизмальная ЖТ.
Осложнения основного: Хроническая сердечная недостаточность I ст. с умеренно сниженной фракцией выброса (49%), функциональный класс II (NYHA). Аневризма ЛЖ.
Сопутствующие заболевания: Хронический гастрит, ремиссия, Полип нижней трети желудка. Хронический тонзиллит, вне обострения.
Была инициирована терапия преднизолоном 35 мг/сут. из расчета 0,5 мг/кг массы тела в течение 4 нед. с последующим снижением дозы на 5 мг/сут. с интервалом в 1 мес. до поддерживающей дозы 5-10 мг/сут. В связи с высоким риском внезапной сердечной смерти была рекомендована имплантация двухкамерного автоматизированного имплантируемого кардиовертера-дефибриллятора, от которой пациентка отказалась. С целью коррекции желудочковых НРС был назначен амиодарон. Пациентка была выписана 21.11.2023 с рекомендациями продолжить прием преднизолона, амиодарона, омепразола 20 мг 2 раза/сут., метопролола 25 мг/сут., осуществления динамического наблюдения кардиологом по месту жительства, проведения позитронно-эмиссионной томографии и контрольной МРТ сердца через 3 мес.
Обсуждение
Распространенность кардиального саркоидоза в США и Европе составляет от 10 до 40 человек на 100 тыс. населения [3]. Изолированное поражение сердца встречается примерно у 25% пациентов с саркоидозом [4]. Существующие клинические рекомендации по диагностике и лечению этого заболевания имеют низкий уровень доказательности, большинство имеющихся исследований являются эмпирическими, ретроспективными и основаны на небольших группах пациентов с вариабельным диагнозом или подозрением на кардиальный саркоидоз [5].
Сложности диагностики саркоидоза сердца у пациентки заключались в отсутствии экстракардиальных проявлений заболевания, первым клиническим появлением было развитие жизнеугрожающих НРС. Аналогичные результаты были получены другими исследователями [6][7].
Одним из больших критериев поражения сердца при саркоидозе, по данным позитронно-эмиссионной томографии, является аномальное накопление в миокарде 18F-фтордезоксиглюкозы [8]. Исследование не было выполнено в связи с отсутствием технической возможности. Однако выполнение МРТ позволило выявить повышение сигнальных характеристик на Т2-ВИ и отсроченное контрастирование на Т1-ВИ, что также соответствует диагностическим критериям [8]. Тем не менее проводился дифференциальный диагноз с новообразованием.
В данном случае проведение ЭМБ, являющейся «золотым стандартом» диагностики кардиального саркоидоза [9], предоставило убедительные подтверждения диагноза. Таким образом, морфологической основой выявленных при МРТ очаговых изменений миокарда были воспалительные уплотнения, характерные для саркоидных гранулём. Однако мозаичность характера инфильтрации, ограниченная доступность исследованию наиболее частых зон поражения — ЛЖ, в частности его нижней стенки, зачастую могут лимитировать информативность этого исследования [10].
В отсутствии специфического лечения прогноз больных саркоидозом сердца крайне неблагоприятный [11]. Терапия кортикостероидами является основой лечения кардиального саркоидоза, но эффект этого лечения в отношении желудочковых НРС был установлен только в обсервационных исследованиях. Исходя из патофизиологии саркоидоза, воспаление играет существенную роль в развитии рубцовых изменений миокарда. Однако доказательства того, что желудочковые НРС напрямую вызываются активным воспалением, до настоящего времени отсутствуют. При этом интрамуральный или эпикардиальный субстрат, связанный с рубцом, объясняет большинство ЖТ у пациентов с саркоидозом сердца [1]. Назначение кортикостероидов улучшает отдаленный прогноз за счет снижения частоты госпитализаций по поводу сердечной недостаточности и уменьшения скорости прогрессирования систолической дисфункции ЛЖ [12]. В настоящее время не существует установленных протоколов инициации, снижения дозы и поддержания терапии преднизолоном у пациентов с поражением сердца при саркоидозе [8]. Имеются сведения о возможном ухудшении функции ЛЖ и повышении риска смерти на фоне отмены кортикостероидов [3]. В связи с этим рекомендован длительный приём преднизолона под контролем позитронно-эмиссионной томографии. Более того, описан случай, когда снижение дозы преднизолона и переход к его интермиттирующему приему сопровождались рецидивом пароксизмов ЖТ [6].
Согласно рекомендациям Европейского общества кардиологов [1], с целью вторичной профилактики внезапной сердечной смерти пациентам с кардиальным саркоидозом и документированной устойчивой ЖТ показана имплантация кардиовертера-дефибриллятора (I класс рекомендаций с уровнем доказательности B), от которой в представленном нами случае пациентка отказалась. Однако, в соответствии с действующими клиническими рекомендациями Российского кардиологического общества [2], данная процедура имеет класс рекомендаций IIb и уровень доказательности C. У пациентов с рецидивирующей устойчивой ЖТ при неэффективности, противопоказаниях или непереносимости медикаментозной терапии может обсуждаться вопрос о проведении катетерной аблации [1]. В представленном случае было принято решение воздержаться от ее проведения в связи с низкой доказательной базой рекомендации (IIb класс рекомендаций с уровнем доказательности C) и назначением иммуносупрессивной и антиаритмической терапии, эффективность которой требует динамической оценки.
Заключение
Представленный клинический случай демонстрирует важность комплексного подхода к обследованию у пациентов с НРС для исключения как коронарогенной, так и некоронарогенной их природы. Выполнение МРТ сердца с контрастированием и ЭМБ с последующим гистологическим и иммуногистохимическим исследованиями позволили установить диагноз саркоидоза сердца и назначить специфическую терапию.
Информированное согласие. От пациентки получено письменное добровольное информированное согласие на проведение диагностических и лечебных мероприятий и на использование ее медицинских данных (результатов обследования, лечения) в научных целях.
Благодарности. Авторы выражают благодарность Павлюковой Е. Н. (д. м. н., зав. отделением атеросклероза и хронической ишемической болезни сердца НИИ кардиологии Томского НИМЦ) за проведение эхокардиографии; Бородину О. Ю. (д. м. н., зав. отделением рентгенодиагностики Томского областного онкологического диспансера) за консультативную помощь в интерпретации магнитно-резонансных изображений сердца.
Отношения и деятельность: все авторы заявляют об отсутствии потенциального конфликта интересов, требующего раскрытия в данной статье.
Чтобы читать статью войдите с логином и паролем от scardio.ru
Ключевые слова
Для цитирования
Скомкина И.А., Мордовин В.Ф., Трисс С.В., Степанов И.В., Рюмшина Н.И., Полякова М.А., Баталов Р.Е., Фальковская А.Ю. Изолированный саркоидоз сердца: клинический случай. Российский кардиологический журнал. 2024;29(2S):5897. https://doi.org/10.15829/1560-4071-2024-5897. EDN: IUXVYQ
Скопировать