Легочная гипертензия у пациента с истинной полицитемией
Аннотация
Истинная полицитемия (ИП) — это коварное и прогрессирующее миелопролиферативное новообразование (МПН), характеризующееся увеличением массы эритроцитов, которое практически всегда ассоциируется с мутацией драйвера Янус-киназы (JAK) 2, может осложняться легочной гипертензией (ЛГ). ЛГ из-за МПН определяется в группе 5 по классификации Всемирной организации здравоохранения: ЛГ из-за различных хронических заболеваний, но с плохо охарактеризованными или понятыми механизмами. Кроме того, механизмы ЛГ могут гемодинамически различаться между прекапиллярной, посткапиллярной и комбинированной посткапиллярной и прекапиллярной ЛГ. Мы описываем случай комбинированной пре-посткапиллярной ЛГ у пациента с впервые выявленной ИП. Из-за различных механизмов развития ЛГ при ИП, таких как хроническая тромбоэмболическая ЛГ, легочная артериопатия и заболевания левых отделов, идеальный терапевтический подход среди пациентов с ЛГ и ИП не установлен. Есть литературные данные о случаях, которые продемонстрировали, что ингибирование JAK руксолитинибом улучшило ЛГ, связанную с МПН, в связи с чем нашей пациентке была инициирована терапия данным препаратом.
Истинная полицитемия (ИП) — это коварное и прогрессирующее миелопролиферативное новообразование (МПН), характеризующееся увеличением массы эритроцитов, которое практически всегда ассоциируется с мутацией драйвера Янус-киназы 2 (JAK2). Как воспалительные последствия активации сигнализации JAK2, так и повышенная вязкость, связанная с эритроцитозом, являются механизмами, которые предрасполагают пациентов с ИП к тромбозу [1]. Кроме того, МПН может осложняться легочной гипертензией (ЛГ), хотя сообщаемая распространенность сильно различается [2][3].
ЛГ — это прогрессирующее и смертельно опасное состояние, характеризующееся повышенным давлением в легочной артерии, которое, в свою очередь, вызывает правожелудочковую сердечную недостаточность. ЛГ характеризуется такими симптомами, как одышка, боль в груди, предобморочное состояние, отек нижних конечностей и сильная усталость, многие из которых совпадают с клинической картиной МПН. Всемирная организация здравоохранения подразделяет ЛГ в соответствии с лежащими в основе патофизиологическими механизмами. ЛГ из-за МПН определяется в группе 5: ЛГ из-за различных хронических заболеваний, но с плохо охарактеризованными или понятыми механизмами. Кроме того, механизмы ЛГ могут гемодинамически различаться между прекапиллярной, посткапиллярной и комбинированной посткапиллярной и прекапиллярной ЛГ. Эксперты сходятся во мнении, что диагностика ЛГ в условиях МПН должна соответствовать определенным алгоритмам обследования ЛГ, включая направление в экспертный центр и лечение в нем. Когда первоначальный скрининг, основанный на анамнезе, физическом состоянии, жизненно важных показателях, электрокардиограмме и основных лабораторных исследованиях, таких как натрийуретический пептид β-типа, вызывает подозрение на ЛГ или сердечную болезнь, оправдан скрининг на основе эхокардиографического исследования (ЭхоКГ), возможно, с последующим кардиопульмональным стресс-тестом. Пациентов с повышенным риском ЛГ следует направлять в специализированный центр ЛГ для комплексной оценки, включающей катетеризацию правых отделов сердца (КПКС), что на практике встречается довольно редко [4].
Считается, что ИП имеет более низкую распространенность ЛГ, чем первичный и вторичный миелофиброз [5]. Тем не менее некоторые исследования сообщают о распространенности ЛГ при ИП до 55% [6]. Следует отметить, что, хотя КПКС является золотым стандартом диагностического метода, в актуальной литературе по группе 5 ЛГ в качестве суррогатного маркера риска ЛГ используется скорость регургитации трехстворчатого клапана, полученная с помощью ЭхоКГ, из-за высокой корреляции между оценками ЭхоКГ и инвазивно измеренным давлением в легочной артерии, а также относительной простотой получения ЭхоКГ по сравнению с КПКС. Общая популяция пациентов с ИП имеет медианную выживаемость не менее 14 лет, а пациенты, получающие специфическую терапию данного заболевания, предполагают выживаемость >20 лет [7].
Мы описываем случай комбинированной пре-посткапиллярной ЛГ у пациента с впервые выявленной ИП.
Описание клинического случая
Пациентка Г. 64 лет самостоятельно обратилась в приемный покой ГБУЗ «НИИ-ККБ № 1» г. Краснодара с жалобами на выраженную слабость, головокружение, одышку при минимальной физической нагрузке (ходьба до 10 м).
Из анамнеза известно следующее:
Одышка беспокоит ~15 лет, по поводу чего обследована на предыдущем месте жительства (г. Красноярск), где была выявлена высокая ЛГ по данным ЭхоКГ (систолическое давление в легочной артерии 80 мм рт.ст.). Была выполнена ангиопульмонография, исключена тромбоэмболия легочной артерии, патологии легких и средостения не выявлено.
В марте 2023г появились боли ангинозного характера, по поводу чего в плановом порядке пациентке была выполнена чрескожная транслюминарная балонная ангиопластика передней межжелудочковой артерии с имплантацией стента, после чего ангинозные боли не рецидивировали.
С 2020г у пациентки диагностирован сахарный диабет 2 типа, по поводу чего назначен метформин 1000 мг в сутки.
Хирургическая менопауза в 57 лет (экстирпация матки с придатками по поводу миомы), пациентка отмечала ранее склонность к маточным кровотечениям, неоднократно проводилось раздельное диагностическое выскабливание полости матки, проводились гемотрансфузии.
У пациентки постоянная форма фибрилляции предсердий в течение 15 лет, клинически не ощущает. Повышение артериального давления (АД) с 40 лет. Максимальное АД 200/100 мм рт.ст., адаптирована к 120/70 мм рт.ст. В г. Красноярске пациентке назначена терапия: апиксабан 5 мг 2 раза/сут., бисопролол 10 мг утром, валсартан/сакубитрил 50 мг 2 раза/сут., торасемид 10 мг, аторвастатин 80 мг, дигоксин 0,25 мг 1/4 таблетки 2 раза/сут. На фоне данной терапии пациентка отмечает склонность к гипотонии <100/70 мм рт.ст.
При поступлении в стационар состояние удовлетворительное. АД на руках справа 110/80 мм рт.ст., слева 108/75 мм рт.ст. Частота желудочковых сокращений 110 в мин, дефицит пульса 8.
Пациентка гиперстенического телосложения. Рост 170 см, вес 99 кг. Индекс массы тела составил 34,26 кг/м2. Селезенка пальпировалась на 15 см ниже реберной дуги. Тест с 6-минутной ходьбой: 160 м. Сатурация на воздухе 96% до пробы и 95% после пробы.
На электрокардиограмме: фибрилляция предсердий с частотой желудочковых сокращений 94 уд./мин, электрическая ось сердца отклонена влево, отрицательные зубцы Т во II, III, aVF, V4-V6 отведениях (рис. 1).
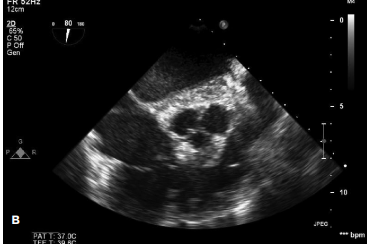
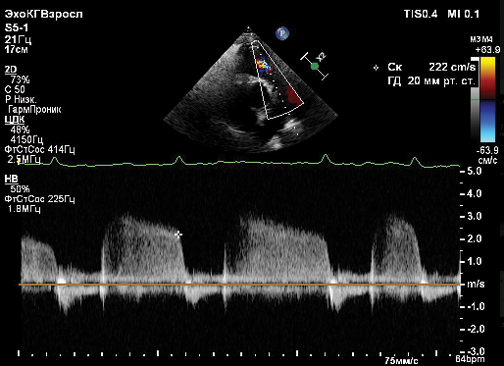
По данным ЭхоКГ: левое предсердие расширено (в 4-х камерном сечении: 46×64 мм), конечный диастолический размер левого желудочка (ЛЖ) 42 мм, общая сократимость миокарда ЛЖ >55%, локальная сократимость миокарда ЛЖ не нарушена, правое предсердие расширено (в 4-х камерном сечении 36×62 мм), полость правого желудочка расширена до 38 мм, свободная стенка правого желудочка несколько утолщена до 6-7мм, допплерография на трикуспидальном клапане (оценка по глубине струи регургитации) 2-3 ст., vena contracta 4-5 мм, систолическое давление в легочной артерии 80 мм рт.ст., диастолическое давление в легочной артерии 30 мм рт.ст., скорость диастолического потока в раннюю фазу 235 см/с, допплерография легочной артерии (оценка по глубине струи регургитации) 2-3 ст., vena contracta 3 мм (рис. 2, 3, 4).
По данным рентгенографии органов грудной клетки: увеличение сердца, венозный застой в легких и пневмосклероз, атеросклероз аорты, расширение тени легочной артерии (рис. 5).
При поступлении обратил на себя внимание высокий уровень гемоглобина 185 г/л. Пациентка отметила, что такой уровень гемоглобина сохраняется на протяжении 7 лет, дообследование не проводилось. Развернутый анализ крови пациентки представлен в таблице 1.
Начат диагностический поиск.
Выполнена оценка функции внешнего дыхания: слабые рестриктивные нарушения (объем форсированного выдоха на 1 секунде 1,98 л, жизненная емкость легких 2,3 л, форсированная жизненная емкость легких 2,3 л, индекс Тифно 86,19%).
Выполнена компьютерная томография органов грудной клетки с контрастированием: данных за тромбоэмболию легочной артерии, наличие врожденных пороков сердца не получено. Отмечалась выраженная дилатация ствола легочной артерии и легочных артерий, а также обеднение сосудистого рисунка легких (рис. 6).
Выполнен иммунологический скрининг на наличие системных соединительнотканных заболеваний: отрицательно.
Уровень натрийуретического пептида крови составил 669,00 пг/мл. Развернутый биохимический анализ крови представлен в таблице 2.
Ультразвуковое исследование органов брюшной полости и почек: признаки очагового изменения печени, диффузных изменений печени (по типу жирового гепатоза?), поджелудочной железы, паренхимы почек, спленомегалии.
Коронарография не выявила гемодинамически значимых стенозов в коронарных артериях.
Принято решение о проведении зондирования правых отделов сердца методом Сван-Ганса:
— сердечный выброс 4,9 л/мин, после введения оксида азота 5,0 л/мин, через 1 час 4,3 л/мин;
— среднее давление в легочной артерии 57 мм рт.ст., после введения оксида азота 37 мм рт.ст., через 1 час 37 мм рт.ст.;
— давление заклинивания в легочной артерии 30 мм рт.ст., после введения оксида азота 9 мм рт.ст., через 1 час 13 мм рт.ст.;
— сердечный индекс 2,4 л/мин/м2, после введения оксида азота 2,4 л/мин/м2;
— легочно-сосудистое сопротивление в единицах Вуда 5,5.
Таким образом, результаты дообследования соответствуют комбинированной пре-посткапиллярной ЛГ и положительный вазореактивный тест.
Пациентка консультирована гематологом, выставлен диагноз вторичный эритроцитоз. Рекомендовано проведение молекулярно-генетического обследования периферической крови на выявление мутаций BCR-ABL, JAK2. Назначена стартовая терапия амлодипин 5 мг в сутки с учетом склонности к гипотонии с дальнейшей титрацией дозы.
Пациентка направлена к онкологу с целью проведения молекулярно-генетического тестирования, которое выявило мутацию в гене JAK2 (рис. 7).
После дообследования, на основании жалоб (головокружение, выраженные головные боли, одышка), данных анамнеза (неоднократные маточные кровотечения), объективного обследования (спленомегалия), лабораторных показателей (повышение лейкоцитов, эритроцитов, гемоглобина, гематокрита, массы эритроцитов, снижение эритропоэтина), молекулярно-генетического тестирования (мутация в гене JAK2) выставлен диагноз ИП, который манифестировался с ЛГ. Пациентка в настоящее время находится под наблюдением гематолога, решается вопрос о назначении руксолитиниба.

Рис. 1. Электрокардиограмма пациентки при поступлении в стационар.

Рис. 2. ЭхоКГ. Продемонстрирован спектр регургитации на легочном клапане 20 мм рт.ст.

Рис. 3. ЭхоКГ. Визуализируется нижняя полая вена в М-режиме дилатированная и не реагирующая на фазы дыхания.

Рис. 4. ЭхоКГ. Отмечен спектр трикуспидальной регургитации с максимальным градиентом 80 мм рт.ст.

Рис. 5. Рентгенография органов грудной клетки пациентки.
Таблица 1
Общий анализ крови пациентки при поступлении в стационар
|
Показатель |
Значение |
Норма |
|
Эритроциты, 10Е9/л |
5,50 |
4,20-5,60 |
|
Гемоглобин, г/л |
185,00 |
132,00-173,00 |
|
Гематокрит, % |
56,30 |
36,00-48,00 |
|
Средний объем эритроцита, Фл |
102,00 |
80,00-100,00 |
|
Среднее содержание гемоглобина, пг |
102,40 |
24,00-33,00 |
|
Тромбоциты, 10Е9/л |
281,00 |
150,00-400,00 |
|
Лейкоциты, 10Е9/л |
9,98 |
4,00-9,00 |
Таблица 2
Биохимический анализ крови пациентки
|
Показатель |
Значение |
Норма |
|
Эритропоэтин, мМЕ/мл |
2,44 |
4,30-29,00 |
|
Витамин В12, пмоль/л |
250,00 |
142,00-725,00 |
|
Ферритин, нг/мл |
56,90 |
5,00-148,00 |
|
Трансферрин, г/л |
3,01 |
1,73-3,82 |

Рис. 6. Компьютерная томография органов грудной клетки пациентки.

Рис. 7. Результат молекулярно-генетического тестирования пациентки, выявившего мутацию в гене JAK2 V617F.
Обсуждение
Наблюдательные исследования показали, что МПН, включая ИП, связаны с ЛГ. Недавняя оценка гемодинамических параметров среди пациентов с ИП и подозрением на ЛГ выявила ЛГ примерно у 80% пациентов, прекапиллярную ЛГ у 30% пациентов и посткапиллярную ЛГ у 50% пациентов [8]. Из-за различных механизмов развития ЛГ при ИП, таких как хроническая тромбоэмболическая ЛГ, легочная артериопатия и заболевания левых отделов, идеальный терапевтический подход среди пациентов с ЛГ и ИП не установлен [9].
Мы представляем случай пациента с ЛГ, связанной с ИП. Хотя ЛГ и МПН являются совершенно разными заболеваниями, мы предполагаем, что мутации JAK2 могли быть вовлечены в начало и/или прогрессирование этих заболеваний в ходе ИП.
У пациентов с МПН ЛГ является важным осложнением, которое связано с плохим прогнозом. Согласно действующим рекомендациям по ЛГ, ЛГ, связанная с МПН, классифицируется как ЛГ с неясными многофакторными механизмами (группа 5) [10]. Были предложены различные механизмы ЛГ, связанной с МПН, включая тромбоэмболию, портопульмональную гипертензию, высокий сердечный выброс и обструкцию микрососудов легких циркулирующими мегакариоцитами. Мегакариоциты, которые перемещаются из костного мозга в легкие, могут секретировать вазоактивные цитокины, которые могут привести к развитию ЛГ [11]. В нашем случае были обнаружены мутации JAK2. Активация STAT посредством гиперфосфорилирования была вовлечена в патогенез легочной артериальной гипертензии, поскольку она способствует гиперпролиферации эндотелиальных клеток сосудов и ангиогенезу [11]. Есть некоторые сообщения о случаях, которые продемонстрировали, что ингибирование JAK руксолитинибом улучшило ЛГ, связанную с МПН [12]. Tabarroki A, et al. сообщили, что терапия руксолитинибом у пациентов с миелофиброзом улучшила ЛГ. Они продемонстрировали, что руксолитиниб способствовал повышению уровня NO в плазме и снижению воспалительных цитокинов (IL-4, IL-6, IL-8, TNF-α) и фактора, стимулирующего колонии макрофагов гранулоцитов, что позволяет предположить, что аберрантная сигнализация JAK-STAT может опосредовать ЛГ посредством нарушения регуляции уровней NO и цитокинов [13].
Заключение
Мы представляем редкий случай ИП с сопутствующей ЛГ. Ингибиторы JAK играют важную роль в лечении МПН; однако их эффективность в лечении ЛГ, связанной с МПН, не установлена. Поэтому необходимы дальнейшие исследования для выяснения участия мутаций JAK2 в патогенезе ЛГ у пациентов с МПН.
Чтобы читать статью войдите с логином и паролем от scardio.ru
Ключевые слова
Для цитирования
Татаринцева З.Г., Русакова Н.Н., Кручинова С.В., Головина Г.A., Скалецкий К.В., Джоджуа В.Э., Космачева Е.Д. Легочная гипертензия у пациента с истинной полицитемией. Клинический случай. Российский кардиологический журнал. 2025;30(2S):6436. https://doi.org/10.15829/1560-4071-2025-6436. EDN: DQEXFR
Скопировать