Воспалительный фенотип острого и рецидивирующего перикардита. Часть II: Алгоритм обследования и лечения, оценка факторов риска инфекционного перикардита и нормы перикардиальной жидкости
Аннотация
Вторая часть серии статей о перикардите посвящена воспалительному фенотипу острого перикардита и его рецидивирующим формам. Представлены клинические, лабораторные и визуализирующие признаки воспалительного фенотипа, методы обследования и терапии в соответствии с современными знаниями патогенеза. Подробно описаны этапы диагностики — от подтверждения перикардита и исключения миокардита до целенаправленного выявления инфекционных, аутоиммунных, аутовоспалительных и неопластических причин. Приведены данные о факторах риска инфекционного и бактериального перикардита, механизмах его развития и особенностях анализа перикардиальной жидкости. Рассмотрены современные нормы перикардиальной жидкости и диагностическая значимость различных лабораторных показателей. Обсуждены особенности применения инвазивных методов диагностики, включая перикардиоцентез и биопсию перикарда, принципы противовоспалительной терапии с использованием нестероидных противовоспалительных препаратов, колхицина, глюкокортикостероидов и блокаторов интерлейкина-1. В статье предложен практико-ориентированный алгоритм поведения пациентов с воспалительным фенотипом острого перикардита, основанный на комплексном кардиологическом, ревматологическом и иммунологическом подходе.
Острый перикардит — распространённая причина неишемической боли в грудной клетке и одна из наиболее частых патологий перикарда. Диагноз острого перикардита традиционно ставят при наличии ≥2 из 4 критериев: типичная загрудинная боль, шум трения перикарда, характерные изменения на электрокардиограмме и новый/усиливающийся выпот в полости перикарда по данным эхокардиографии [1]. В международной литературе острый перикардит делят на два фенотипа: «воспалительный» и «невоспалительный» [2]. Термин «невоспалительный» условен: при нём воспаление в перикарде присутствует, но концентрация С-реактивного белка (СРБ) обычно остаётся в пределах нормы либо повышается незначительно. Сравнительная характеристика двух фенотипов представлена в таблице 1.
«Воспалительный» фенотип перикардита характеризуется острым началом, выраженным болевым синдромом в грудной клетке, лихорадкой и гриппоподобными проявлениями, лабораторными признаками системного воспаления — нейтрофильным лейкоцитозом, повышением СРБ, ферритина и фибриногена и других белков острой фазы воспаления. В 53% случаев выявляется помимо перикардита малый двусторонний плевральный выпот [3].
У молодых пациентов массивный выпот на фоне воспалительного фенотипа перикардита встречается редко из-за особенностей растяжимости перикарда [4]. Однако даже относительно небольшой, но быстро нарастающий объём жидкости (~250 мл, что в 5 раз превышает норму у пациентов без сердечно-сосудистых заболеваний) способен дестабилизировать гемодинамику и вызвать признаки предтампонады или тампонады сердца.
Подобная клиническая картина требует госпитализации с целью наблюдения из-за риска тампонады и исключения заболеваний, сопровождающихся выраженной воспалительной реакцией: бактериальных и вирусных инфекций, туберкулёза (инфекционные причины), паранеопластических процессов, а также дебюта системных ревматических заболеваний (асептические причины).
Однако, независимо от этиологии, стартовая противовоспалительная терапия с применением нестероидных противовоспалительных препаратов (НПВП) и колхицина является оправданной и не противопоказана при любом генезе острого перикардита. Ограничения к приему колхицина универсальны и указаны в таблице 2.
Острый перикардит по длительности процесса и следствию на перикард может завершиться в течение месяца (в этом случае подразумевается истинный острый перикардит), завершиться в течение до 3 мес. («подострый перикардит»), принять хронический характер несмотря на противовоспалительную терапию (хронический перикардит). Завершиться процесс может без остаточных изменений либо с формированием фиброза перикарда (констриктивный перикардит).
Большинство случаев острого перикардита, относящихся к воспалительному фенотипу, обусловлены воздействием известных триггеров, активирующих врождённый иммунитет перикарда — вирусная инфекция (на момент обследования или перенесённая несколько недель ранее до развития перикардита) (~80-90%) [5], кардиохирургическое вмешательство (~2-30%) [6], первые 8 нед. от начала заместительной почечной терапии (уремический перикардит) либо прием определенных лекарственных препаратов [7]. В подобных случаях воспаление опосредовано реакцией на молекулярные паттерны, ассоциированные с патогенами (PAMPs), и молекулярные паттерны, ассоциированные с повреждением (DAMPs). Хорошо отвечает на терапию НПВП и колхицином, завершается выздоровлением и при отсутствии системных проявлений не требует углублённого этиологического поиска.
Таблица 1
Фенотипы перикардита с высокой и низкой «воспалительной» характеристикой
|
Признак |
Высокая воспалительная активность (воспалительный фенотип) |
Низкая воспалительная активность (невоспалительный фенотип) |
|
СРБ и СОЭ |
Значимое повышение |
В норме или минимальное повышение (СРБ <10 мг/л) |
|
Другие острофазовые показатели |
Повышены |
Обычно в норме; редко изолированное ↑ САА (~17%) |
|
Лейкоцитарная формула |
Нейтрофильный лейкоцитоз |
Часто норма; возможна лимфопения |
|
Лихорадка |
Часто (>70% случаев) |
Редко или субфебрилитет (~20-25%) |
|
Плевральное вовлечение |
Часто (~80%) |
В зависимости от основного заболевания |
|
Боль в груди/ЭКГ |
Классические признаки (боль, шум трения, диффузная элевация ST) |
Часто стёртые проявления; боль доминирует, изменения электрокардиограммы выражены слабо, выпот может быть большим |
|
Осложнения |
Риск тампонады и констрикции |
Тампонада и констрикция зависит от основного заболевания |
|
Ответ на терапию |
Хороший ответ на НПВП, колхицин, блокаторы интерлейкина-1 |
В зависимости от основного заболевания |
|
Ассоциированные состояния (примеры) |
Вирусный и поствирусный перикардит, бактериальный перикардит, туберкулезный перикардит, посткардиотомный синдром, системная красная волчанка, дерматомиозит, аутовоспалительные синдромы (генетические и полигенные), гистиоцитозы, паранеопластический синдром, лекарственные перикардиты (терапия блокаторами контрольных точек, тирозинкиназ, терапия интерферонами), идиопатический рецидивирующий перикардит («воспалительный» фенотип) |
Диффузные заболевания соединительной ткани (включая системную склеродермию), IgG4-ассоциированное заболевание, новообразования перикарда, воспалительные заболевания кишечника, лекарственные перикардиты, посткардиотомный синдром, идиопатический рецидивирующий перикардит («невоспалительный» фенотип), хронический идиопатический перикардит |
Сокращения: НПВП — нестероидные противовоспалительные препараты, САА — сывороточный амилоид А, СОЭ — скорость оседания эритроцитов, СРБ — С-реактивный белок, ЭКГ — электрокардиография.
Таблица 2
Ограничения для использования колхицина и коррекция доз (адаптировано из [4])
|
Категория |
Противопоказания для назначения колхицина |
Коррекция дозировки |
|
Противопоказания |
• Тяжелая почечная недостаточность (СКФ <30 мл/мин) без коррекции дозировки • Тяжелая печеночная недостаточность • Совместное применение с сильными ингибиторами CYP3A4 у пациентов с почечной или печеночной недостаточностью (например, кларитромицин) • Нейтропения 3 ст. (<1*109/л) • Лимфопения 4 ст. (<0,2*109/л) |
Избегать назначения препарата |
|
Назначение с осторожностью |
• СКФ 30-50 мл/мин • Пожилые пациенты (возраст ≥70 лет) • Тяжелая нейропатия • Активный миозит • Нейтропения 2 ст. (<1,5*109/л) • Лимфопения 3 ст. (<0,5*109/л) • Совместное применение с умеренными ингибиторами CYP3A4 или ингибиторами P-гликопротеина (например, верапамил, дилтиазем) • Пациенты с заболеваниями желудочно-кишечного тракта |
Уменьшить стандартную дозу на 25-50%. Избегать высоких начальных доз, титровать дозировку с минимальных до стандартных доз под контролем анализов и самочувствия пациента |
Сокращение: СКФ — скорость клубочковой фильтрации.
Факторы риска бактериального перикардита, нормы перикардиальной жидкости и анализ перикардиальной жидкости
В случаях, когда явные причины, перечисленные выше, отсутствуют, у пациента есть факторы, предрасполагающие к иммуносупрессии, перечисленные в таблице 3, имеются выраженные симптомы интоксикации, пациент не отвечает на противовоспалительную терапию, в первую очередь стоит исключить бактериальную природу перикардита.
Первичное бактериальное поражение перикарда невозможно без существующего источника инфекции, другими словами, бактериальный перикардит происходит гематогенным путем, реже лимфогенным путем, контактным путем и через прямую открытую травму перикарда (табл. 3).
Выявить пациента с потенциальной иммуносупрессией позволяет анамнез и 5 лабораторных исследований (табл. 4).
В случае гипогаммаглобулинемии, т.е. снижения концентрации IgG в крови <4,5 г/л у взрослых1, в первую очередь следует исключить вторичные причины снижения иммуноглобулинов за счет отсутствия достаточного количества белка, достаточного его синтеза либо повышенное выведение через мочевыводящие пути, кишечник и кожу (табл. 5).
Туберкулезный и микобактериальный перикардит, в отличие от других бактериальных перикардитов, может протекать без явного выявленного первичного очага, отсутствие изменений по данным рентгенографии органов грудной клетки не исключает туберкулезный перикардит. Отрицательные культуральные данные из мокроты и крови на кислотоустойчивые микобактерии также не являются 100% гарантом исключения данной патологии [8, 9]. Для подтверждения микобактериального перикардита требуется исследование перикардиальной жидкости с:
- микроскопическим исследованием с окраской по Цилю-Нильсену для выявления кислотоустойчивых микобактерий (КУМ);
- культуральными методами на кислотоустойчивые микобактерии (твердые или жидкие среды);
- полимеразная цепная реакция перикардиальной жидкости для выявления ДНК туберкулезной этиологии (Mycobacterium tuberculosis) инетуберкулезных микобактериозов(Mycobacterium avium);
- исследование активности аденозиндезаминазы в перикардиальной жидкости [10].
Тесты с высвобождением интерферона-гамма (IGRA) — T-SPOT и квантиферованный тест — являются важными скрининговыми методами, могут поддерживать вероятность туберкулёзной этиологии в клиническом контексте. Туберкулинодиагностика (проба Манту, Диаскинтест) не является специфичной, может быть как ложноотрицательной (при микобактериозе), так и ложноположительной при саркоидозе, ретикулогистиоцитозе и других состояниях [11].
В сложных и неоднозначных случаях показана биопсия перикарда для гистологической верификации (казеозные гранулёмы), культурального или подтверждения полимеразной цепной реакцией, а также, при необходимости, иммуногистохимического исследования [9].
Анализ перикардиальной жидкости имеет важное значение для дифференциальной диагностики: он позволяет определить как характер выпота (транссудат vs экссудат), так и провести цитологическое, микробиологическое и биохимическое исследование. В таблице 6 обобщены важные параметры и их возможная интерпретация.
Для оценки перикардиальной жидкости необходимо пользоваться нормами для перикарда. Критерии Лайта Р. В. (The Light criteria) [12] не валидированы для перикардиальной жидкости и использоваться для дифференциальной диагностики между экссудатом и транссудатом не могут. В 2022г Bizzi E, et al. [13] были предложены нормы перикардиальной жидкости, представленные в таблице 7, основанные на данных исследования у пациентов с гидроперикардом [14].
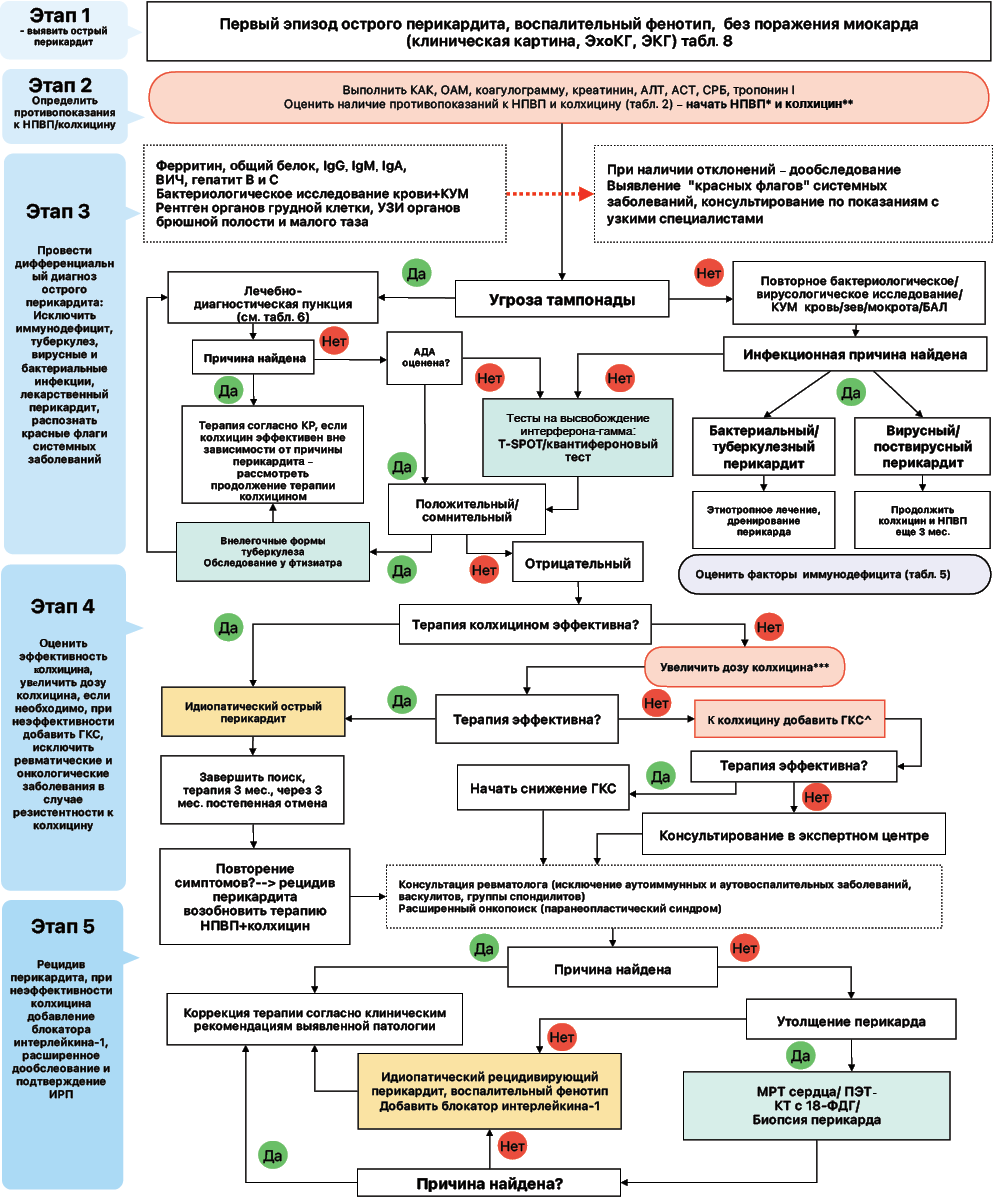
Алгоритм обследования пациента с острым перикардитом, воспалительным фенотипом (рис. 1)
Первый этап — распознание острого перикардита. Первый эпизод острого перикардита с воспалительным фенотипом диагностируется на основании клинической картины, эхокардиографии и электрокардиографии. Для исключения сопутствующего миокардита рекомендуется определение высокочувствительного тропонина I. Нормальный уровень тропонина в сочетании с сохранной фракцией выброса левого желудочка и отсутствием локальных нарушений сократимости миокарда указывает на отсутствие его поражения [1]. Дополнительные находки, которые могут быть выявлены при остром перикардите, но не являются обязательными — скопление свободной жидкости в плевре, брюшной полости и полости малого таза, изменения в анализах крови, повышение температуры тела (таблица 8) [15].
Второй этап — противовоспалительная терапия. После верификации диагноза «острый перикардит» проводится обследование для оценки выраженности системного воспалительного ответа и исключения противопоказаний к назначению НПВП и колхицина. К данным параметрам относят клинический анализ крови, СРБ, ферритин, креатинин, показатели функции печени (аспартатаминотрансфераза, аланинаминотрансфераза, билирубин), а также коагулограмму. При отсутствии противопоказаний комбинированная противовоспалительная терапия НПВП в терапевтических дозах (табл. 9) [17] и колхицином в дозе 1 мг в сутки должна быть начата как можно раньше. Клиническое улучшение обычно отмечается уже через несколько часов, проявляясь уменьшением болевого синдрома и снижением температуры тела, а в течение 72 ч при эффективном лечении симптомы регрессируют [18]. В этом случае диагностический поиск можно остановить, терапия колхицином должна проводиться в течение не менее 3 мес. с постепенным снижением дозы [1].
Третий этап — обследование на частые причины перикардита. Параллельно проводится целенаправленный этиологический поиск, который следует принципу «от частого к редкому» и «от простого к сложному». Он включает детальный сбор анамнеза, выявление «красных флагов» системных заболеваний и первичных иммунодефицитов (табл. 4, 5), а также последовательное выполнение лабораторных и визуализирующих исследований.
Четвертый этап — оценка эффективности терапии. На этом этапе в случае неэффективности противовоспалительной терапии, доза колхицина может быть увеличена2 до 1,5-2 мг/сут. [19], и только при неэффективности увеличенных доз колхицина (либо противопоказаний или развитии побочных эффектов) к лечению могут быть добавлены глюкокортикостероиды в дозировке 0,2-0,5 мг/кг по преднизолону. Высокие дозы назначать нецелесообразно, общепризнанная доза составляет не более 40 мг в сутки по преднизолону. Необходимо учитывать возможные лекарственных взаимодействий, особенно с ингибиторами CYP3A4 и употребление в пищу грейпфрута.
При угрозе тампонады и при подозрении на инфекционную природу процесса показано выполнение лечебно-диагностической пункции перикарда (табл. 6). Обнаружение бактериальной или туберкулёзной инфекции требует назначения этиотропной терапии и, при необходимости, дренирования полости перикарда [1].
В случаях вирусного или поствирусного генеза заболевания поддерживающая терапия колхицином и НПВП продолжается не менее 3 мес., дальнейшее обследование может быть завершено [1].
При отсутствии данных в пользу бактериальных и вирусных причин перикардита, невозможности выполнения диагностикой пункции перикарда (отсутствие технической возможности у стабильного пациента, количество жидкости в перикарде <20 мм), необходимо выполнение тестов с высвобождением интерферона-гамма (T-SPOT или квантифероновый тест). Положительный либо сомнительный результат требует консультации фтизиатра и проведения дополнительных исследований для исключения внелегочной формы туберкулеза и микобактериоза. При отрицательном результате T-SPOT требуется дальнейшее обследование пациента у ревматолога для исключения системных причин перикардита (исключение аутоиммунных, аутовоспалительных заболевании, васкулитов). Одновременно с этим проводится стандартный онкопоиск для исключения паранеопластического синдрома. Терапия в дальнейшем корректируется в соответствии с установленной причиной. При отсутствии выявленных причин перикардита, заболевание пациента может трактоваться как острый идиопатический перикардит, резистентный к колхицину.
Пятый этап — рецидив перикардита и формирование констрикции. При утолщении перикарда показано проведение дополнительных визуализационных исследований — магнитно-резонансной томографии сердца, позитронно-эмиссионной томографии тела с 18-фтордезоксиглюкозой [20], с последующей прицельной биопсией перикарда для уточнения диагноза. Целью исследования будет исключение редких форм поражения перикарда (гистиоцитозы [21], злокачественные образования перикарда [22]) либо редких проявлений частой патологии (туберкулез [23], саркоидоз [24], амилоидоз [25]).
При возникновении рецидива симптомов у пациента-ответчика на колхицин в прошлом, для купирования симптомов требуется возобновление терапии НПВП и колхицином. В случае эффективности в прошлом только глюкокортикостероидов — возобновление данной опции и обследование у ревматолога, если это не было выполнено ранее.
При подтверждении идиопатического рецидивирующего перикардита, резистентного к терапии колхицином и потребного к глюкокортикоидам, назначение блокатора интерлейкина-1 является критически важной опцией для предотвращения как повторных рецидивов, так и потенциальной профилактики грозных осложнений, таких как констриктивный перикардит [26]. Вследствие того, что идиопатический рецидивирующий перикардит является заболеванием-исключением, требуется обследование на системные аутоиммунные и аутовоспалительные заболевания, в т.ч. генетически-детерминированные формы, т.к. от этого будут зависеть длительность и дозы противовоспалительной терапии [27].
Таким образом, представленный метод отражает комплексный подход, основанный на своевременном распознавании воспалительного фенотипа перикардита, исключении инфекционных, аутоиммунных, аутовоспалительных и неопластических причин, а также на умеренной ступенчатой противовоспалительной терапии. Он соответствует современным изобретениям и международным рекомендациям, объединяющим кардиологические, иммунологические и ревматологические подходы к диагностике и отдельным заболеваниям перикарда.
В последней части цикла статей будет рассмотрен спектр вторичных перикардитов, связанных с аутоиммунными и аутовоспалительными заболеваниями, а также онкологическими процессами. Особое внимание будет уделено частоте и особенностям перикардита при различных ревматологических нозологиях, «красных флагах» и алгоритму диагностического поиска, направленного на выявление вторичных причин заболевания.
Таблица 3
Факторы риска генерализованной инфекции, гнойного перикардита
|
Сбор анамнеза |
1. Частые инфекционные события у членов семьи и у пациента (более серьезные по течению, не характерному 2. Качество питания; 3. Хронические интоксикации; 4. Вакцинальный статус; 5. Отсутствие селезенки |
|
Наиболее важными скрининговыми тестами у взрослых пациентов для оценки состояния иммунной системы пациента служат следующие |
|
|
1. Исследование на вирус иммунодефицита человека |
Антитела/ПЦР, вирусная нагрузка |
|
2. Клинический анализ крови с лейкоцитарной формулой |
Нейтропения 3-4 ст. (<1*109/л) или Лимфопения 3-4 ст. (<0,5*109/л) |
|
3. Исследование концентрации общих иммуноглобулинов в сыворотке крови |
IgG, IgM, IgA |
|
4. Снижение или полный дефицит компонентов системы комплемента |
С1q, C3, C4, CH-50 (при пневмококковом либо менингококковом перикардите) |
|
5. Исследование субпопуляции Т-лимфоцитов |
Для скрининга достаточно посмотреть CD3+, CD4+, CD8+ количественно |
Сокращение: ПЦР — полимеразная цепная реакция.
Таблица 4
Механизмы развития гнойного перикардита
|
№ |
Механизм |
Описание |
Примеры возбудителей |
|
1 |
Гематогенное распространение |
Попадание бактерий в перикард из кровотока при бактериемии или сепсисе. Часто наблюдается при эндокардите, пневмонии |
Staphylococcus aureus, Escherichia coli, Bacteroides fragilis, M. tuberculosis |
|
2 |
Контактное распространение |
Проникновение инфекции из близлежащих органов: легких (пневмония, эмпиема), средостения (медиастинит), печени (абсцесс) |
Streptococcus pneumoniae, Actinomyces spp., Bacteroides fragilis, M. tuberculosis, нетуберкулезные микобактерии |
|
3 |
Лимфогенное распространение |
Распространение инфекции через лимфатические сосуды из очагов воспаления в грудной клетке (легкие, плевра, средостение) |
Streptococcus intermedius, M. tuberculosis, нетуберкулезные микобактерии |
|
4 |
Прямое инфицирование |
Прямое попадание бактерий в полость перикарда при травме, операции на сердце, перикардиоцентезе, перфорации пищевода или плевроперикардиальных свищах |
S. aureus, грамм-отрицательные бактерии, анаэробы |
Таблица 5
Иммунодефициты, встречающиеся у взрослых
|
Категория/причина |
Механизм/особенности |
|
Вторичные иммунодефициты |
|
|
ВИЧ/СПИД |
Дефицит CD4+ <200 клеток |
|
Возраст (пожилые, новорождённые) |
Иммуносенесценция/незрелость иммунной системы |
|
Некомпенсированный сахарный диабет |
|
|
Алкоголизм |
Нарушение миграции и фагоцитоза нейтрофилов |
|
Отсутствие селезёнки |
Риск генерализованных инфекций капсульными бактериями (пневмококк, менингококк) |
|
Нейтропения/лимфопения 3-4 ст. |
Многофакторно от наследственных форм, ревматологии до онкологических заболеваний, поражающих костный мозг [8, 9] |
|
Гипогаммаглобулинемия/агаммаглобулинемия (снижение концентрации иммуноглобулина IgG <4,5 г/л до полного его отсутствия в крови): |
|
|
1) Цирроз печени |
Нарушение синтеза иммуноглобулинов |
|
2) Кахексия, расстройство пищевого поведения |
Низкое потребление белка, сниженный синтез сложных белков (иммуноглобулинов) |
|
3) Цитостатическая и иммуносупрессивная терапия |
Подавление лимфоцитов, угнетение синтеза иммуноглобулинов |
|
4) Гематологические опухоли (хронический лимфолейкоз, лимфомы, миелома) |
Подавление нормального синтеза иммуноглобулинов |
|
5) Потеря белка (нефротический синдром, белок-теряющая энтеропатия, ожоги) |
Потеря иммуноглобулинов через почки, желудочно-кишечный тракт или ожоги |
|
6) Наследственный иммунодефицит (первичный) с поздним дебютом симптомов |
Общая вариабельная иммунная недостаточность, генетически-детерминированные гипо/агаммаглобулинемии |
Сокращения: ВИЧ — вирус иммунодефицита человека, СПИД — синдром приобретённого иммунодефицита.
Таблица 6
Исследование перикардиальной жидкости и интерпретация результатов
|
Тип теста |
Описание теста |
Типичные находки при заболеваниях |
|
Макроскопия |
Внешний вид (цвет, прозрачность, запах) |
Геморрагическая: злокачественная опухоль химиолучевая терапия, ТЭЛА, травма, васкулиты, б. Кастельмана Гнилостный запах: анаэробная флора Прозрачная: транссудат/экссудат |
|
Цитология и микроскопия |
Подсчёт клеток и дифференцировка, выявление КУМ, бактерий, мицелия грибов, простейших |
Нейтрофилы: бактериальная инфекция, аутовоспалительные заболевания, паранеопластический синдром, проводимая терапия онкологического заболевания Атипичные клетки: злокачественное образование |
|
Биохимия |
pH |
↓ pH (<7,2): бактерии, онкологическое заболевание, туберкулёз |
|
Глюкоза |
↓ (<60 мг/дл): туберкулёз, онкологические заболевания, аутоиммунные заболевания (редко) |
|
|
ЛДГ, белок, альбумин (см. нормы) |
↑ при экссудате |
|
|
Соотношение белка перикардиальной жидкости к сыворотке крови |
>0,8 (экссудат) <0,5 (транссудат) |
|
|
Амилаза |
↑ панкреатит, разрыв пищевода, онкологическое заболевание |
|
|
Триглицериды |
>110 мг/дл: хилоперикард |
|
|
Аденозиндезаминаза |
АДА >40 Ед/л: туберкулёз Норма: другие причины |
|
|
Микробиологическое исследование |
Посев и окраска по Грамму, культуральное исследование на туберкулез, грибы |
Бактериальный/туберкулезный/грибковый перикардит |
|
Проточная цитометрия |
Соотношение CD4+/CD8+ |
↑ Саркоидоз |
|
Иммунофенотипирование клеток в случае подозрения на МПЗ/ЛПЗ |
Абберантный фенотип клеток — МПЗ/ЛПЗ |
Сокращения: АДА — аденозиндезаминаза, АHЦА — антинейтрофильные цитоплазматические антитела, ВИЧ — вирус иммунодефицита человека, КУМ — кислотоустойчивые микобактерии, ЛДГ — лактатдегидрогеназа, ЛПЗ — лимфопролиферативное заболевание, МПЗ — миелопролиферативное заболевание, ТЭЛА — тромбоэмболия легочной артерии, IgG4-АЗ — иммуноглобулин G4 ассоциированное заболевание.
Таблица 7
Нормы перикардиальной жидкости, предложенные Bizzi E, et al. [13]
|
Показатель |
Референсные значения |
|
Ядерные клетки (всего) |
278-5608 ×106/л |
|
Мононуклеарные клетки |
199-5219 ×106/л |
|
Клетки мезотелия |
40-3790 ×106/л |
|
Лейкоциты |
35-2210 ×106/л |
|
Лимфоциты |
19-1634 ×106/л |
|
Полиморфноядерные клетки |
0-118 ×106/л |
|
Макрофаги |
0-214 ×106/л |
|
Общее содержание белка |
1,7-4,6 г/дл |
|
Альбумин |
1,19-3,06 г/дл |
|
Лактатдегидрогеназа |
141-2613 Ед/л |
|
Глюкоза |
80-134 мг/дл |
|
Общий холестерин |
12-69 мг/дл |
|
Отношение белка в жидкости/сыворотке |
0,29-0,83 |
|
Градиент альбумина (сыворотка — жидкость) |
0,18-2,37 г/дл |
|
Отношение лактатдегидрогеназы в жидкости/сыворотке |
0,4-42,99 |
|
Отношение холестерина в жидкости/сыворотке |
0,07-0,51 |

Рис. 1. Алгоритм обследования пациента с острым перикардитом, воспалительным фенотипом.
Примечание: * — терапевтические дозы ряда НПВП указаны в таблице 9, ** — стартовая доза колхицина 1 мг в сутки ВНЕ зависимости от веса, *** — увеличенная доза колхицина до 1,5-2 мг в сутки (дозу можно разбить на два приема). Необходимо учитывать лекарственные взаимодействия с CYP3A4, нельзя употреблять в пищу грейпфрут; ^ — дозы глюкокортикостероидов: 0,2-0,5 мг/кг по преднизолону (адаптировано из [16]).
Сокращения: АДА — аденозиндезаминаза, АЛТ — аланинаминотрансфераза, АСТ — аспартатаминотрансфераза, БАЛ — бронхо-альвеолярный лаваж, ВИЧ — вирус иммунодефицита человека, ГКС — глюкокортикостероиды, ИРП — идиопатический рецидивирующий перикардит, КАК — клинический анализ крови, КР — клинические рекомендации, КУМ — кислотоустойчивые микобактерии, МРТ — магнитно-резонансная томография, НПВП — нестероидные противовоспалительные препараты, ОАМ — общий анализ мочи, ПЭТ-КТ с 18-ФДГ — позитронно-эмиссионная томография, совмещённая с компьютерной томографией, с 18-фтордезоксиглюкозой, СРБ — С-реактивный белок, УЗИ — ультразвуковое исследование, ЭКГ — электрокардиограмма, ЭхоКГ — эхокардиография, IgG/IgM/IgA — иммуноглобулины классов G, M и A, Т-СПОТ — тест на высвобождение интерферона-гамма.
Таблица 9
Дозировки некоторых НПВП для лечения острого перикардита
|
Препарат |
Полная дозировка НПВП |
|
Аспирин |
750-1000 мг 3 раза/сут. |
|
Ибупрофен |
600-800 мг 3 раза/сут. |
|
Индометацин |
25-50 мг 3 раза/сут. |
|
Напроксен |
550 мг 2 раза/сут. |
Сокращение: НПВП — нестероидные противовоспалительные препараты.
Таблица 8
Симптомы воспалительного фенотипа острого перикардита
|
Показатель |
Характеристика |
|
Клиническая картина |
• В 95% случаев — острая загрудинная «плевритная» боль различной выраженности, в 5% — тупая, давящая боль в груди • Иррадиация — в шею, челюсть или плечи • Усиливается в положении лежа на спине, при кашле и на вдохе. Уменьшается в положении сидя или при наклоне вперед • Не облегчается нитратами • Облегчается НПВП/колхицином • Повышение температуры тела • Гриппоподобный синдром (миалгии/артралгии/общая слабость) |
|
ЭКГ |
25% случаев — диффузный косо-восходящий подъем сегмента ST во всех отведениях (кроме депрессии в aVR), симптом Сподика. На фоне приема НПВП — могут отсутствовать |
|
ЭхоКГ |
Выпот любого объема Малый выпот (до 10 мм расхождение листков перикарда, которое в некоторых клинических ситуациях может рассматриваться как норма) должен также приниматься во внимание |
|
МСКТ ОГК/УЗИ ОБП/УЗИ малого таза |
Малый двусторонний гидроторакс, следы жидкости в брюшной полости/малом тазу |
|
КАК |
Нейтрофильный лейкоцитоз, тромбоцитоз, анемия 1 степени. Нормальные показатели в КАК не исключают острый перикардит |
|
Биохимические показатели |
Повышение белков острой фазы воспаления — СРБ, фибриноген, ферритин (как правило, не выше 2-3 норм) Повышение АСТ и АЛТ (как правило, не выше 2-3 норм) Высокочувствительный тропонин I при отсутствии вовлечения миокарда должен быть в норме |
Сокращения: АЛТ — аланинаминотрансфераза, АСТ — аспартатаминотрансфераза, КАК — клинический анализ крови, МСКТ ОГК — мультиспиральная компьютерная томография органов грудной клетки, НПВП — нестероидные противовоспалительные препараты, СРБ — С-реактивный белок, УЗИ ОБП — ультразвуковое исследование органов брюшной полости, ЭКГ — электрокардиограмма, ЭхоКГ — эхокардиография.
1 Первичные иммунодефициты с преимущественной недостаточностью синтеза антител: клинические рекомендации [Электронный ресурс]/Российская ассоциация аллергологов и клинических иммунологов, Национальная Ассоциация Экспертов в области Первичных Иммунодефицитов. Москва, 2022. Режим доступа: https://cr.minzdrav.gov.ru/preview-cr/735_1.
2 В случае регресса симптомов острого перикардита на фоне увеличенной дозы колхицина дальнейший поиск причин может быть приостановлен.
Чтобы читать статью войдите с логином и паролем от scardio.ru
Ключевые слова
Для цитирования
Мячикова В.Ю. Воспалительный фенотип острого и рецидивирующего перикардита. Часть II: Алгоритм обследования и лечения, оценка факторов риска инфекционного перикардита и нормы перикардиальной жидкости. Российский кардиологический журнал. 2025;30(3S):6636. https://doi.org/10.15829/1560-4071-2025-6636. EDN: VHTBWC
Скопировать