Особенности антикоагуляции при сочетании фибрилляции предсердий и хронической болезни почек
С процессом старения населения и накоплением возраст-ассоциированных заболеваний в популяции на 2-4% увеличивается частота развития фибрилляции предсердий (ФП) [1] и на 14% хронической болезни почек (ХБП) [2]. Комбинация данных факторов риска (0,4-2,0% в популяции) увеличивает частоту тромбоэмболических осложнений, кровотечений и смертельных исходов, что требует обязательного назначения антикоагулянтной терапии. Если раньше варфарин был препаратом выбора, то в настоящее время, в связи с появлением прямых пероральных антикоагулянтов (ПОАК) и накоплением научных данных по их применению, препараты этой группы вошли в клинические рекомендации и широко применяются во всём мире при ФП. Следует отметить, что ПОАК различаются по своим фармакокинетическим свойствам и, соответственно, по параметрам эффективности и безопасности. Кроме того, показания к назначению различных ПОАК отличаются в зависимости от стадии ХБП. При развитии терминальной болезни почек (ТБП) необходимо корректировать их дозировки для предотвращения побочных явлений и кровотечений.
В данном обзоре мы рассматриваем возможности антикоагулянтной терапии при наличии у пациентов сочетания ФП и ХБП.
К чему ведёт сочетание ФП и ХБП?
ХБП — повреждение почек, либо снижение их экскреторной функции в течение трех и более месяцев. Данное заболевание определяется у >14% населения [3].
Выделяют следующие стадии ХБП: I (скорость клубочковой фильтрации (СКФ) >90 мл/мин/1,73 м2), II (СКФ 60-89 мл/мин/1,73 м2 ), IIIa (СКФ 45-59 мл/ мин/1,73 м2), IIIb (СКФ 30-44 мл/мин/1,73 м2), IV (СКФ 15-29 мл/мин/1,73 м2), V (СКФ <15 мл/мин/1,73 м2 ) [4].
Последние две стадии относят к терминальной почечной недостаточности (ТПН). При V стадии больные при отсутствии противопоказаний переводятся на гемодиализ и/или им проводится трансплантация почек.
Во всем мире >500 млн человек страдают от ХБП [5], причем, например, в США из 530 тыс. пациентов с ХБП 370 тыс. имеют ТПН и получают программный гемодиализ [3]. ХБП также является ключевым фактором риска неблагоприятных сердечно-сосудистых событий, таких как инсульт, и связана с другими важными факторами риска инсульта — сахарным диабетом, гипертрофией левого желудочка и артериальной гипертензией [6]. ФП является не только наиболее частой формой аритмии, но и вызывает большое количество неблагоприятных событий, прежде всего тромбоэмболических осложнений и ишемический инсульт [1].
Частота как ХБП, так и ФП увеличиваются с возрастом, и их сочетание составляет 0,4-2,0% в общей популяции. Soliman EZ, et al. [7] сообщили о распространенности ФП у 25% пациентов с ХБП 70 лет и старше, что вызывает прогрессирование хронической сердечной недостаточности и увеличивает частоту сердечно-сосудистых смертей в данной когорте. В эпидемиологическом исследовании с участием 26917 пациентов в США было продемонстрировало, что ХБП была связана с более высоким риском ФП, причём распространенность ФП у пациентов с I-II, III и IV-V стадиями ХБП в популяции составляла 2,8%, 2,7% и 4,2%, соответственно, по сравнению с 1,0% у пациентов без поражения почек [8]. Интересно, что факт наличия ХБП увеличивает риск возникновения ФП, а ФП, в свою очередь — ХБП. Распространенность ФП увеличивается по мере ухудшения экскреторной функции почек и приближается к 15% при ТБП, что более чем в 3 раза больше, чем в контрольной группе [9].
ХБП не только связана с увеличением заболеваемости и распространенности ФП, но также с более высоким риском инсульта и системной эмболии [10]. Патогенез такого неблагоприятного сочетания связан с увеличением риска тромбоэмболии посредством различных патофизиологических механизмов: нарушение релаксации и застой крови в предсердиях и ушке левого предсердия; хроническое воспаление, которое вызывает дисфункцию эндотелия; дисфункция тромбоцитов приводит к гиперреактивности тромбоцитов и связана с повышенным уровнем фактора VII и фибриногена; увеличивается прокоагуляционная активность, а фибринолитическая, наоборот, снижается, что приводит к тому, что фибриновый сгусток становится менее восприимчив к фибринолизу [11]. Таким образом, гиперкоагуляция в сочетании с эндотелиальной дисфункцией и застоем в левом предсердии создает протромботический фон, приводящий к высокому риску инсульта и системной эмболии [12].
В поиске лучшего антикоагулянта при ФП и ХБП
Антагонист витамина К варфарин исторически был краеугольным камнем антикоагулянтной терапии пациентов с ХБП [13]. Он продемонстрировал благоприятные эффекты, снижая смертность в данной категории пациентов [14][15]. У пациентов с ХБП III варфарин приводил к снижению относительного риска ишемического инсульта и системной эмболии на 76% [16]. Несколько других небольших исследований показали снижение частоты инсультов при приеме данного препарата по сравнению с плацебо [11][14][17]. Метаанализ, охватывающий 11 когорт пациентов с ХБП с ФП (n=48000), в т.ч. >11 тыс. пациентов, принимающих варфарин, выявил на 30% меньший риск ишемического инсульта и тромбоэмболии среди пациентов с ХБП, кто принимал данный препарат [18].
В то же время использование варфарина имеет ряд недостатков. При ХБП варфарин, в связи с узким терапевтическим диапазоном, требует постоянного мониторинга международного нормализованного отношения и корректировки дозы для поддержания его концентрации в “терапевтическом окне” [6][19]. Кроме того, продукты, содержащие витамин К, могут вызывать недостаточную антикоагуляцию, а некоторые лекарства, конкурирующие за метаболизм общих ферментов, могут, наоборот, способствовать чрезмерной антикоагуляции [20]. Эти проблемы достоверно увеличивают риск кровотечений. В частности, в ретроспективном исследовании у данных пациентов варфарин, по сравнению с плацебо, удвоил риск геморрагического инсульта [21].
Поиск оптимальных препаратов для антикоагуляции привёл к синтезу ПОАК — дабигатрана, ривароксабана, апиксабана и эдоксабана. Дабигатран является прямым ингибитором тромбина, а остальные — ингибиторами Ха фактора свёртывания. Каждый из них уникальным образом влияет на профиль коагуляции как in vitro, так и in vivo. В частности, ПОАК в разной степени выводится через почки: дабигатран примерно в 80%, ривароксабан — 33% и апиксабан — 26%, что имеет ключевое значение при наличии ХБП. Действительно, апиксабан в основном выводится с помощью непочечных механизмов, таких как цитохром P450, из кишечника и желчных путей и меньше всего экскретируется через мочеполовую систему. Данная фармакокинетика апиксабана объясняет, почему среди других ПОАК именно его у пациентов с ХБП IV и V стадий можно рассматривать как альтернативу варфарину [22].
Антикоагуляция при ФП и ХБП I-III стадий
На данный момент отсутствуют рандомизированные контролируемые исследования (РКИ), в которых ПОАК сравнивались бы напрямую между собой. Поэтому обычно они в РКИ, регистрах и метаанализах у пациентов с неклапанной ФП сравниваются с “золотым стандартом” — варфарином. Так, в РКИ RE-LY с варфарином сравнивался дабигатран в дозировке 150 и 110 мг 2 раза/сут. [23]; в ROCKETAF — ривароксабан в дозе 20 или 15 мг/сут. [24][25]; в ARISTOTLE — апиксабан 5 мг или 2,5 мг 2 раза/сут. [26]. В данные РКИ включались пациенты только I-III стадий ХБП, и если в ROCKET, RE-LY критериями исключения был СКФ <30 мл/мин/1,73 м2, то в ARISTOTLE <25 мл/мин/1,73 м2. В RE-LY в когорте с ХБП дабигатран в дозе 110 мг 2 раза/сут. не уступал варфарину в профилактике инсульта и системной эмболии, но имел меньший риск больших кровотечений. Дибагатран в дозировке 150 мг уменьшил риск тромбоэмболии и больших кровотечений, но увеличил частоту желудочно-кишечных и опасных для жизни кровотечений. В ROCKET-AF ривароксабан не уступал варфарину в профилактике инсульта, но был сравним по частоте больших кровотечений. В ARISTOTLE апиксабан превзошел варфарин в профилактике инсульта и тромбоэмболий и показал меньший риск больших кровотечений [27] (рис. 1). В дальнейшем анализ эффективности и безопасности ПОАК у больных с ХБП проводился в большей степени в регистрах, систематических обзорах и метаанализах. В частности, в регистре INSigHT все ПОАК продемонстрировали хороший профиль безопасности и эффективности как у пациентов с ХБП, так и у пациентов без ХБП. У пациентов с ХБП более высокая частота тромбоэмболических событий наблюдалась в группе ривароксабана, в то время как низкая доза дабигатрана (110 мг 2 раза/сут.) показала превышение числа тромбоэмболических событий [28].

Рис. 1. Эффективность и безопасность апиксабана по сравнениюс варфарином у пациентов с ФП и ХБП (по результатам субанализа РКИ ARISTOTLE) [27].
Сокращения: ДИ — доверительный интервал, ОР — отношение рисков, рСКФ — расчетная скорость клубочковой фильтрации.
В крупном систематическом обзоре Feldberg J, et al. на основе анализа 10 крупных РКИ не было показано существенной разницы между ПОАК и варфарином в снижении частоты инсультов у пациентов с умеренной ХБП, за исключением дабигатрана в дозировке 150 мг и апиксабана, которые были лучше в снижении риска инсульта или других неблагоприятных исходов. У пациентов с умеренной ХБП эдоксабан и апиксабан, по сравнению с варфарином, значительно ограничивали число больших кровотечений, тогда как ривароксабан и дабигатран таких различий не показали [29].
В масштабном обсервационном исследовании реальной клинической практики ARISTOPHANES сравнивались варфарин, апиксабан, дабигатран и ривароксабан у почти 500 тыс. пациентов в 2013-2015гг. Апиксабан (отношение рисков (ОР) =0,61; 95% доверительный интервал (ДИ) 0,54-0,69), дабигатран (ОР=0,80; 95% ДИ 0,68-0,94) и ривароксабан (ОР =0,75; 95% ДИ 0,69-0,82) ассоциировались с меньшей частотой инсульта или серьёзных нежелательных событий по сравнению с варфарином. Апиксабан (ОР=0,58; 95% ДИ 0,54-0,62) и дабигатран (ОР =0,73; 95% ДИ, 0,66-0,81) показали меньший риск больших кровотечений по сравнению с варфарином, а ривароксабан (ОР =1,07; 95% ДИ 1,02-1,13) — больший. Несмотря на то, что в данном исследовании ПОАК не сравнивались между собой напрямую, впервые когорты с разными ПОАК сопоставлялись между собой в подгруппах как с ХБП, так и без данной болезни. Было показано, что апиксабан имел определённое преимущество перед ривароксабаном и дабигатраном в обеих подгруппах, как по количеству рисков инсультов и нежелательных серьёзных кровотечений, так и больших кровотечений (рис. 2) [30].

Рис. 2. Сопоставление ОР между собой при приёме трех ПОАК (апиксабана, ривароксабана и дабигатрана) в подгруппах как без, так и с ХБП в отношении риска инсульта/серьезных нежелательных явлений и больших кровотечений в крупном обсервационном исследовании ARISTOPHANES [30].
Примечание: * — p<0,05.
Сокращения: ДИ — доверительный интервал, ОР — отношение рисков, СЭ — системные эмболии, ХБП — хроническая болезнь почек.
В целом можно констатировать, что ПОАК были безопасны для пациентов со средней-легкой формой ХБП, что также подтверждается метаанализами. Частота возникновения тромбоэмболий и кровотечений была значительно ниже при применении ПОАК по сравнению с варфарином (рис. 3). Преимущество ПОАК перед варфарином в долгосрочных регистрах может быть в т.ч. связанно и с отсутствием характерного для варфарина усиления кальцификации сосудов [31].

Рис. 3. Влияние основных ПОАК на частоту развития больших кровотечений в исследованиях ARISTOTLE (апиксабан), RE-LY (дабигатран) и ROCKET AF (ривароксабан), по сравнению с варфарином.
Примечание: * — дабигатран 110 мг vs варфарин, ** — дабигатран 150 мг vs варфарин.
Сокращения: ДИ — доверительный интервал, КИ — клиническое исследование, КлКр — клиренс креатинина, ОР — отношение рисков.
Антикоагуляция при ТБП (IV и V стадии ХБП)
К сожалению, РКИ у пациентов с ФП и СКФ <30 мл/мин/1,73 м2 не проводилось, поэтому сравнивать ПОАК и варфарин в данной категории пациентов можно только в обсервационных исследованиях, метаанализах и регистрах. В метаанализ Chokesuwattanaskul R, et al. [13] были включены 5 крупных исследований с общим количеством пациентов 43850 с ТБП. Были показаны значительное снижение риска кровотечений при приёме ПОАК (отношение шансов (ОШ) 0,42; 95% ДИ 0,28-0,6) по сравнению с варфарином и недостоверные различия в профилактике тромбоэмболий (ОШ 0,56; 95% ДИ 0,23-1,39). Частота любых кровотечений при приеме апиксабана была достоверно меньше, чем варфарина, а частота тромбоэмболических событий между данными группами не различалась. Похожие данные у больных с ТПН и ФП в ретроспективном когортном исследовании получили Siontis KC, et al. (n=25523) [32], где не было показано различий в частоте инсультов или системных эмболий между варфарином и апиксабаном, но последний показал достоверно более низкий риск больших кровотечений. Herndon K, et al. в когорте пациентов ТБП (в т.ч. на диализе) в ретроспективном исследовании за 6 лет проанализировали частоту больших кровотечений, вторичных кровотечений, инсультов, тромбоэмболий у пациентов при приёме апиксабана или варфарина [33]. В итоге достоверная разница в частоте “больших” кровотечений между группами отсутствовала (14% vs 7%, соответственно, p=0,362). В исследовании Jang SM, et al. (n=495) у пациентов с ТПН с ФП данный ПОАК также не увеличивал риск кровотечений при сравнении безопасности и эффективности с варфарином [34], а дабигатран достоверно увеличил частоту тромбоэмболических осложнений, по сравнению с группой апиксабана. В крупном систематическом обзоре по применению антикоагулянтной терапии при ФП и ХБП Feldberg J, et al. у пациентов с плановым гемодиализом не отмечалось существенной разницы в снижении частоты инсультов между ПОАК и варфарином, однако у диализных пациентов приём ривароксабана и дабигатрана в отличие от апиксабана увеличил частоту кровотечений [29]. Схожие данные были получены и в исследованиях Jang SM, et al. [34] и Stanifer JW, et al. [35] (рис. 4).
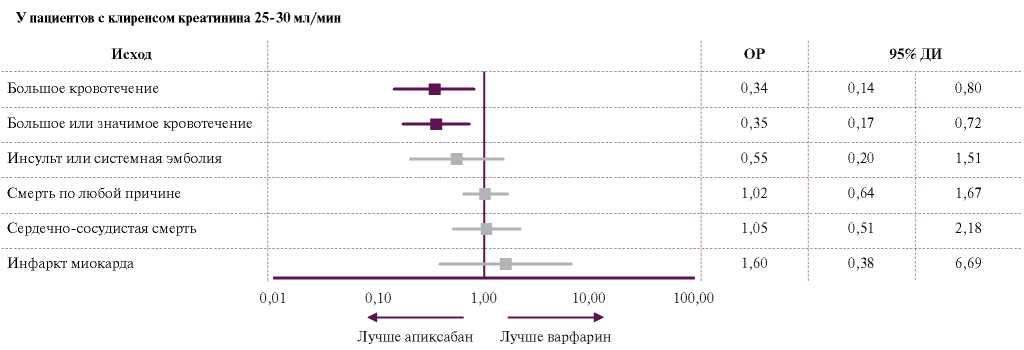
Рис. 4. Превосходство апиксабана перед варфарином по числу кровотечений у больных с ТБП в исследовании Stanifer JW, et al. [35].
Сокращения: ДИ — доверительный интервал, ОР — отношение рисков.
Корректировка дозировки ПОАК при ХБП
Поскольку ПОАК выводятся в большей части через почки, то необходимо корректировать дозировки препаратов в зависимости от СКФ. Рекомендации по изменениям дозировок ПОАК основаны на данных основных 4-х вышеуказанных РКИ, а также исследований по фармакокинетике [23-26][36]. Доза дабигатрана 75 мг перорально 2 раза/сут. рекомендуется пациентам с СКФ от 15 до 29 мл/мин/1,73 м2. Согласно европейским и американским рекомендациям, дабигатран должен назначаться по 150 мг 2 раза/сут. для пациентов с клиренсом креатинина 50 мл/мин и 110 мг 2 раза/сут. — от 30 до 49 мл/ мин/1,73 м2. Рекомендуемая доза ривароксабана для пациентов с ФП с СКФ >50 мл/мин/1,73 м2 составляет 20 мг и с СКФ 15 до 50 мл/мин/1,73 м2 — 15 мг/сут. Согласно рекомендациям Европейского общества кардиологов, ривароксабан следует назначать больным с СКФ 50 мл/мин/1,73 м2 в дозировке 20 мг/сут., при 30 до 49 мл/мин/1,73 м2 — 15 мг/сут. Рекомендуемая доза апиксабана составляет 5 мг перорально 2 раза/сут. и необходимо снижать дозу до 2,5 мг 2 раза/сут. для пациентов при наличии 2 из 3 параметров: возраст >80 лет, вес <60 кг и креатинин сыворотки >133 ммоль/л. Также Европейское медицинское агентство рекомендует снижать дозу апиксабана 2,5 мг 2 раза/сут. для пациентов с клиренсом креатинина от 15 до 29 мл/мин/1,73 м2.
Обсуждение
ФП и ХБП нередко сочетаются друг с другом и являются серьезным вызовом врачебному сообществу. Данная комбинация вызывает протромботический эффект, приводит к прогрессирующему снижению функции почек, увеличивает частоту тромбоэмболий различной локализации, больших кровотечений и смертности, поэтому требует назначения антикоагулянтной терапии. Несмотря на повышенный риск тромбоэмболии, многие пациенты с ХБП не получают пероральную антикоагулянтную терапию, в основном из-за боязни кровотечения, вызванного передозировкой варфарина. Данный препарат исторически назначался весьма широко и до сих пор при всех стадиях ХБП в большинстве рекомендаций остаётся препаратом выбора. Однако значительное неудобство дозирования и поэтому высокий риск кровотечений при его передозировке привели к появлению ПОАК, которые практически не требуют лабораторного контроля и легко дозируются. В крупных РКИ, а также в метаанализах при сравнении с варфарином было показано, что ПОАК у больных с умеренным снижением СКФ (ХБП I-III) по крайней мере не уступали варфарину в предотвращении тромбоэмболий. Более того, апиксабан по сравнению с варфарином при одинаковой антитромботической активности, показал значимое снижение частоты кровотечений. В рекомендациях Европейского общества кардиологов указывается превосходство имеющихся ПОАК над варфарином с классом доказательности 1А [1].
У больных с ХБП IV-V (ТБП) метаанализы с большим количеством пациентов продемонстрировали, что варфарин и апиксабан предотвращали тромбоэмболии примерно одинаково, а последний был связан со значительно более низким риском кровотечения [27][32]. Если в европейских и американских рекомендациях 2014г при ФП для данной категории пациентов рекомендовался варфарин, то уже в более поздних — Американской кардиологической ассоциацией (AHA), Американским колледжем кардио — логов (ACC) и Обществом ритма сердца (HRS) (2019г) — уже апиксабан [37]. Однако в европейских рекомендациях и аннотации апиксабана указывается IV стадия ХБП. Не случайно в метаанализах Chokesuwattanaskul R, et al. [13] и Godino C, et al. [28] апиксабан был наиболее часто используемым ПОАК при всех стадиях ХБП, что отражает доверие врачей и пациентов к выбору ПОАК при данном сочетании болезней.
Таким образом, можно сделать следующие выводы:
1) Сочетание ФП и ХБП значительно увеличивает частоту неблагоприятных сердечно-сосудистых событий (тромбоэмболий, кровотечений и сердечнососудистых смертей).
2) У пациентов с ФП и ХБП антикоагуляция по — казана при всех степенях ХБП. Для данной цели варфарин является препаратом выбора, однако сложность дозирования и повышение риска кровотечений осложняют применение данного лекарственного препарата. В последних рекомендациях при ФП и ХБП I-III постулируется превосходство ПОАК (апиксабан, ривароксибан, дабигатран, эдоксабан) перед варфарином. При этом апиксабан показал меньшую частоту кровотечений, чем варфарин. При ХБП IV стадии с антикоагулянтной целью помимо варфарина можно использовать апиксабан.
3) При наличии ХБП необходимо корректировать дозировку ПОАК для предотвращения кровотечений, согласно имеющимся рекомендациям.
Отношения и деятельность. Публикация подготовлена при поддержке компании Пфайзер.
