Особенности течения легочной артериальной гипертензии у пациентки с ВИЧ-инфекцией
Аннотация
Введение. Развитие легочной артериальной гипертензии (ЛАГ) ухудшает течение ВИЧ-инфекции, утяжеляя клиническое состояние пациента и увеличивая риски летального исхода. Своевременная инициация антиретровирусной терапии (АРВТ), корректное решение о выборе специфической терапии ЛАГ и динамическое наблюдение закономерно сказывается на улучшении прогноза данных пациентов.
Краткое описание. Представленный клинический случай отражает особенности дебюта заболевания и характера ремоделирования сердца у пациентки с впервые верифицированной ЛАГ, ассоциированной с ВИЧ-инфекцией. Сложный портрет пациентки на момент верификации диагноза включает в себя не только ВИЧ-инфекцию с отсутствием АРВТ, но и выраженную дисфункцию и ремоделирование правого желудочка с повышенной его трабекулярностью и признаками некомпактности миокарда, умеренное снижение систолической функции левого желудочка, повышение трансаминаз, общего белка в крови за счет фракции гамма-глобулина, железодефицитную анемию, отягощенный анамнез по курению. В условиях неоднозначной картины заболевания в качестве начальной ЛАГ-специфической терапии выбрана монотерапия силденафилом. На фоне инициации силденафила и АРВТ у пациентки достигнут низкий риск летального исхода с сохранением компенсации основного заболевания и регрессом ЛАГ спустя два года наблюдения.
Дискуссия. В отсутствии АРВТ и на фоне прогрессирующей ЛАГ у пациентки возникла выраженная дисфункция правого желудочка со структурно-функциональными нарушениями и его повышенной трабекулярностью. Несмотря на высокий риск летального исхода на момент верификации диагноза была назначена монотерапия силденафилом, основываясь на характере коморбидного фона пациентки (повышение трансаминаз, снижения фракции выброса левого желудочка в анамнезе), и при этом доказанного прекапиллярного компонента ЛГ. Залогом благоприятного течения заболевания и регресса ЛАГ у данной пациентки явилась своевременно начатая АРВТ и ЛАГ-специфическая терапия с сохранением хорошей приверженности к лечению, а также регулярный динамический контроль пациентки.
Легочная артериальная гипертензия (ЛАГ) — редкое заболевание, характеризующееся тяжелым прогрессирующим течением с ремоделированием легочного артериального сосудистого русла и, как следствие, структурно-функциональными нарушениями правого желудочка (ПЖ), что обусловливает неблагоприятный прогноз при несвоевременной верификации диагноза и позднем назначении ЛАГ-специфической терапии [1].
По данным Национального регистра от 2019г ЛАГ, ассоциированная с инфекцией вируса иммунодефицита человека (ВИЧ) среди всех ее форм [2] встречается в 0,4% случаев, а в регистре REVEAL среди пациентов с ассоциированными формами ЛАГ распространенность пациентов с ЛАГ-ВИЧ составила 4% [3, 4]. Считается, что распространенность ЛАГ-ВИЧ недооценена в связи с частой бессимптомностью течения заболевания [5].
Развитие ЛАГ не зависит ни от стадии ВИЧ-инфекции, ни от уровня CD4+, но её наличие ухудшает течение основной патологии, утяжеляя клиническое состояние пациента и являясь независимым фактором риска смерти у данных пациентов. Своевременное выявление ЛАГ и назначение ЛАГ-специфической терапии в комбинации с антиретровирусной терапией (АРВТ) определяют прогноз и качество жизни таких пациентов [6].
В последние десятилетия, благодаря появлению АРВТ, общая выживаемость у больных ВИЧ повысилась, а прогноз стал лучше, чем у большинства больных другими формами ЛАГ [4]. Применение ЛАГ-специфической терапии в общей когорте пациентов с ЛАГ-ВИЧ отражается на улучшении клинических исходов пациентов с трехлетней выживаемостью до 72-84% [1].
Патогенез легочной гипертензии (ЛГ) при ВИЧ-инфекции остается неясным, т.к. сам вирус не был обнаружен в сосудах малого круга кровообращения больных ЛАГ-ВИЧ. Известно, что вирусные белки, а именно, Tat и gp120, вносят значительный вклад в ремоделирование сосудов малого круга кровообращения. Эти белки высвобождаются из ВИЧ-инфицированных клеток, таких как макрофаги и Т-клетки, и воздействуют на неинфицированные соседние клетки посредством апоптоза, запуская пролиферацию эндотелиальных клеток легочных артерий, активное воспаление с участием цитокинов интерлейкин-6, интерлейкин-1β, фактор некроза опухоли-α, а также инициируя оксидативный стресс [7]. Также известен белок Nef, вызывающий пролиферацию и апоптоз эндотелиальных клеток легких, что приводит к развитию комплексных поражений и ремоделированию сосудов [7, 8]. Предполагается идиосинкразическая предрасположенность к развитию сосудистых заболеваний у пациентов с ВИЧ. В исследовании Kumar A, et al. (2019) отмечено, что у пациентов с ЛАГ-ВИЧ фиксируется большое количество трансформирующего фактора роста β, по сравнению с неинфицированными пациентами и пациентами с ВИЧ без ЛАГ [5]. У пациентов с ВИЧ-инфекцией зачастую имеются другие факторы риска развития ЛАГ: заболевания печени (хронический вирусный гепатит В или С), воздействие лекарственных препаратов, токсинов, внутривенное употребление наркотиков. Таким образом, патогенез ЛАГ при ВИЧ-инфекции, вероятно, носит многофакторный характер.
Далее представлен клинический случай, который отражает особенности дебюта заболевания и характера ремоделирования сердца у пациентки с впервые верифицированной ЛАГ, ассоциированной с ВИЧ-инфекцией.
Описание клинического случая
Пациентка К., 31 год, русская, проживающая в городе Ленинск-Кузнецкий, трудящаяся (офисный работник), с жалобами на плохую переносимость физической нагрузки, нехватку воздуха при ходьбе >200 метров с ускорением и при подъеме на 1-й этаж, учащенным сердцебиением в покое и при нагрузках, слабостью, в плановом порядке госпитализирована в НИИ КПССЗ 11.10.2022 с целью дообследования и принятия решения о тактике лечения.
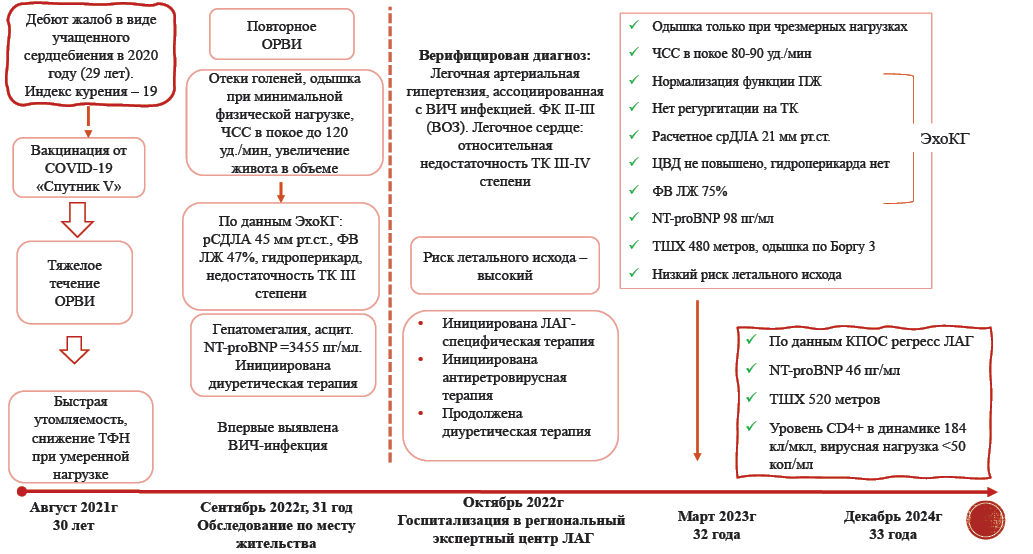
Из анамнеза известно: росла и развивалась в соответствии с возрастом. В школе и институте хорошо переносила физические нагрузки. Из вредных привычек длительный стаж курения — более 19 лет по пачке в день, с 2021г — по 7 сигарет в сутки. С 2020г стала отмечать учащенное сердцебиение в покое до 120 уд./мин, с увеличением при нагрузках. В августе 2021г после вакцинации от новой коронавирусной инфекции (COVID-19) перенесла острую респираторную инфекцию (диагностика полимеразной цепной реакцией коронавирусной инфекции не проводилась) с тяжелым течением, после чего появились слабость и быстрая утомляемость, снижение толерантности к физическим нагрузкам при ранее привычных нагрузках умеренной интенсивности. После очередной острой респираторной вирусной инфекции в сентябре 2022г у пациентки резко ухудшилось самочувствие: появились отеки нижних конечностей, увеличился в объеме живот, снизилась толерантность к физическим нагрузкам, чувство нехватки воздуха и одышка появлялись при незначительной нагрузке. Была госпитализирована в терапевтическое отделение по месту жительства, впервые выявлено повышение расчетного систолического давления в легочной артерии до 45 мм рт.ст. по данным трансторакальной эхокардиографии (ЭхоКГ), а также снижение фракции выброса (ФВ) левого желудочка (ЛЖ) до 47%, гидроперикард до 9 мм, недостаточность трикуспидального клапана (ТК) III степени. Уровень N-концевого промозгового натрийуретического пептида (NT-proBNP) составил 3455 пг/мл. По данным ультразвукового исследования органов брюшной полости выявлена гепатоспленомегалия, асцит, признаков портальной гипертензии нет. Тогда же впервые при двухкратной оценке выявлена ВИЧ-инфекция, рекомендована трехкомпонентная АРВТ, от приема которой пациентка воздерживалась. На фоне назначенной диуретической терапии был купирован отечный синдром, уменьшилась одышка. Пациентка в относительно стабильном состоянии была выписана с рекомендациями по дообследованию в региональном экспертном центре по проблеме ЛАГ (рис. 1).
11.10.2022 пациентка планово госпитализирована в НИИ КПССЗ.
При физикальном осмотре: пациентка астеничного телосложения, вес 44 кг (индекс массы тела (ИМТ) 15,2 кг/м2). При аускультации сердца акцент II тона на легочной артерии не выраженный, имеет место синусовая тахикардия в покое, систолический шум на ТК. Пастозность нижних конечностей до верхней трети голеней. Печень при пальпации безболезненная, выступает на 3 см из-под края реберной дуги, асцита нет. Сатурация крови 98%, артериальное давление 95-100/70 мм рт.ст. Дистанция теста шестиминутной ходьбы (ТШХ) составила 310 м, одышка по Боргу 4, частота сердечных сокращений (ЧСС) до ТШХ 110 уд./мин, после — 138 уд./мин.
При дообследовании лабораторно по данным общего анализа крови — гемоглобин 136 г/л. Железо крови снижено до 3,6 мкмоль/л, общая железосвязывающая способность сыворотки 42 мкмоль/л, коэффициент насыщения трансферрина железом 8,6%. В биохимическом анализе крови отмечается повышение трансаминаз до двух норм аспартатаминотрансферазы — 86 Ед/л, до 1,5 норм аланинаминотрансферазы — 64 Ед/л, повышение общего белка до 88 г/л. В общем анализе мочи имела место протеинурия 2 г/л. По данным электрокардиографии зафиксирована синусовая тахикардия с ЧСС 127 уд./мин, гипертрофия ПЖ, его систолическая перегрузка (рис. 2).
По данным двумерной ЭхоКГ при поступлении в октябре 2022г (рис. 3, табл. 1) у пациентки имеет место сохранная ФВ ЛЖ, увеличение размеров правых камер сердца со снижением систолической функции ПЖ, регургитация на ТК III-IV степени, расчетное систолическое давление в легочной артерии повышено до 65 мм рт.ст., расширение нижней полой вены с ее коллабированием на 10%. Отмечается гидроперикард без признаков сдавления с неоднородным содержимым и наложением фибрина на висцеральном листке перикарда 0,3 см.
С учетом ранее имеющейся умеренно сниженной ФВ ЛЖ в анамнезе, выявленного отношения некомпактного к компактному слою миокарда ПЖ 3,8 см, проведена магнитно-резонансная томография сердца с гадолинием, по результатам которой определялись диффузные изменения стенки ПЖ, наличие повышенной трабекулярности ПЖ и признаки некомпактности миокарда, глобальное снижение сократительной способности миокарда ЛЖ, гидроперикард (рис. 4).
При проведении ультразвукового исследования органов брюшной полости сохраняется гепатомегалия, признаки венозного застоя печени, спленомегалия.
Пациентке также была проведена чреспищеводная ЭхоКГ, мультиспиральная компьютерная томография сердца, по результатам которых исключены врожденные пороки сердца. При проведении мультиспиральной компьютерной томографии легких и ангиопульмонографии — исключено тромботическое поражение легочной артерии как причина ЛГ, а также значимая патология паренхимы легких. При оценке функции внешнего дыхания — значимых обструктивно-рестриктивных изменений дыхательных путей не выявлено. Анализ на антинуклеарный фактор с целью исключения системных заболеваний соединительной ткани как причины ЛГ — отрицательный.
С целью верификации типа ЛГ была проведена катетеризация правых отделов сердца, по результатам которой подтверждена прекапиллярная ЛГ: среднее давление в легочной артерии (срДЛА) 33 мм рт.ст., давление заклинивания легочной артерии 6 мм рт.ст., легочное сосудистое сопротивление 8,7 единиц Вуда, сатурация смешанной венозной крови кислородом (SvO2) =54%, SpaO2 =99%, сердечный индекс 2,1 л/мин/м2, Qp/Qs =1 (сброса не выявлено).
У пациентки исключены другие причины, способствующие формированию прекапиллярной ЛГ. Имеющаяся ВИЧ-инфекция без проводимого лечения АРВТ является наиболее вероятным этиологическим фактором развития ЛАГ у данной пациентки.
Оставался вопрос о причине умеренно сниженной ФВ ЛЖ в анамнезе, а также повышенной трабекулярности ПЖ. Результаты исследований пациентки консультированы по телемедицинской связи федеральным экспертным центром ЛГ. Согласно регистру Федерального центра ЛГ1, отмечается широкое распространение повышенной трабекулярности ПЖ у больных с тяжелой его дисфункцией на фоне ЛАГ, а персистирующая ВИЧ инфекция без АРВТ вносит дополнительный негативный вклад в развитие диффузного нарушения сократимости ЛЖ1. Таким образом, имеющиеся изменения ПЖ, а также снижение сократительной способности ЛЖ в анамнезе являются проявлением течения нелеченной ВИЧ-инфекции и прогрессирования ЛАГ.
Сформулирован диагноз: Легочная артериальная гипертензия, ассоциированная с ВИЧ инфекцией. Функциональный класс (ФК) II-III (по классификации Всемирной организации здравоохранения). Легочное сердце: относительная недостаточность ТК III-IV степени. Повышенная трабекулярность ПЖ. Хроническая сердечная недостаточность стадия 1. Гидроперикард. Гепатоспленомегалия. Хроническая обструктивная болезнь легких. Хронический бронхит курильщика, вне обострения. Дефицит массы тела (ИМТ 15,2 кг/м2). Хроническая болезнь почек стадия 1 (скорость клубочковой фильтрации CKD—EPI 94 мл/мин/м2). Протеинурия. Железодефицитная анемия, легкой степени.
При стратификации риска летального исхода в течение года у пациентки был определен высокий риск (>20%). Несмотря на это, с учетом скомпрометированности ЛЖ, а также отсутствия предшествующей АРВТ (инициация которой может оказать значимый вклад в обратное ремоделирование ПЖ и улучшение гемодинамики малого круга кровообращения), руководствуясь национальными рекомендациями было принято решение о начальной монотерапии в рамках ЛАГ-специфического лечения с последующим динамическим контролем состояния пациентки [1]. Препаратом выбора явился силденафил 20 мг 3 раза/сут. Рекомендован прием диуретической терапии торасемидом 5 мг/сут., спиронолактоном 25 мг/сут. Также была инициирована АРВТ — долутегравир 50 мг/сут., тенофовир 300 мг/сут., ламивудин 300 мг/сут. На момент инициации АРВТ уровень СД4+ клеток 108 кл/мкл, вирусная нагрузка <500 копий/мл. Также начата пероральная терапия препаратами железа.
На амбулаторном этапе пациентка была дообследована и консультирована гематологом. Имело место повышение уровня общего белка крови (до 93 г/л), диспротеинемия (гамма-глобулин 32 г/л), каппа цепи, М-компонент в гамма-фракции (16,2 г/л). Проведена стернальная пункция: плазматических клеток 8%, единичные многоядерные. Проводился дифференциальный диагноз с миеломной болезнью, болезнями накопления, туберкулезным поражением, исключены данные заболевания как причины повышенного уровня белка крови. Имеющееся незначительное повышение плазматических клеток носит неспецифический характер на фоне не леченной ВИЧ-инфекции. Реактивный плазмацитоз у данной пациентки может быть связан также с имеющимся дефицитом железа. Рекомендовано динамическое наблюдение. В декабре в динамике уровень белка крови и мочи нормализовался. Повышение трансаминаз на момент декабря 2022г также не наблюдалось.
Через 2 мес. на плановом визите пациентки в региональный центр ЛГ (13.12.2022) на фоне хорошей комплаентности к назначенному лечению отмечено клиническое улучшение, увеличение дистанции ТШХ (480 м, одышка по Боргу 3), а также положительная динамика по данным ЭхоКГ (табл. 1).
Спустя 5 мес. после начала ЛАГ-специфической терапии и инициации АРВТ значительно улучшилось как субъективное состояние пациентки (одышка имела место только при подъеме по лестнице более 4-х этажей), так и показатели трансторакальной ЭхоКГ с нормализацией функции ПЖ, отсутствием регургитации на ТК, уровень срДЛА составил 21 мм рт.ст., признаков повышения центрального венозного давления не выявлено, отсутствовал гидроперикард в динамике, улучшилась систолическая функция ЛЖ — ФВ ЛЖ 75% (табл. 1). Уровень NT-proBNP составил 98 пг/мл. Также у пациентки наблюдалось уменьшение ЧСС до 80-90 уд./мин в покое. В 2023г пациентке была отменена диуретическая терапия. Продолжен прием силденафила 20 мг 3 раза/сут. и АРВТ в полном объеме.
Пациентка регулярно 1 раз в 3 мес. наблюдалась в региональном центре ЛГ в течение 2 лет, состояние сохранялось стабильным, течение ЛАГ соответствовало низкому риску летального исхода. Уровень CD4+ в динамике 184 кл/мкл, вирусная нагрузка <50 коп/мл. Очередной визит состоялся в декабре 2024г. Отмечен прирост веса пациентки до 59 кг (плюс 15 кг с 2022г с момента верификации диагноза, ИМТ =20,4 кг/м2). По результатам лабораторных методов исследований гиперпротеинемии, ферментемии нет. Уровень NT-proBNP 46 пг/мл. По результатам ЭхоКГ имеет место выраженное обратное ремоделирование правых камер сердца с нормализацией их размеров и сохранной функцией ПЖ (рис. 5, табл. 1).
Дистанция в ТШХ составила 520 м, одышка по Боргу 3, ЧСС до теста 88 уд./мин, после теста — 113 уд./мин. По результатам катетеризации правых камер сердца от 09.12.2024 у пациентки наблюдается значимое улучшение гемодинамики малого круга кровообращения с регрессом ЛГ (срДЛА 16 мм рт.ст., среднее давление в правом предсердии 3 мм рт.ст., давление заклинивания легочной артерии 3 мм рт.ст., легочное сосудистое сопротивление 1,75 ед. Вуда, сердечный выброс 7,4 л/мин/м2, SvO2 =68%, SpaO2 =99%).

Рис. 1. Временная шкала течения заболевания пациентки.
Сокращения: ВИЧ — вирус иммунодефицита человека, КПОС — катетеризация правых камер сердца, ЛАГ — легочная артериальная гипертензия, ОРВИ — острая респираторная вирусная инфекция, ПЖ — правый желудочек, рСДЛА — расчетное систолическое давление в легочной артерии, срДЛА — среднее давление в легочной артерии, ТК — трикуспидальный клапан, ТФН — толерантность к физической нагрузке, ТШХ — тест 6-минутной ходьбы, ФВ ЛЖ — фракция выброса левого желудочка, ФК — функциональный класс, ЦВД — центральное венозное давление, ЧСС — частота сердечных сокращений, ЭхоКГ — трансторакальная эхокардиография, NT-proBNP — N-концевой промозговой натрийуретический пептид.

Рис. 2. Электрокардиограмма при поступлении в региональный экспертный центр ЛГ.

Рис. 3. ЭхоКГ при поступлении в экспертный центр (12.10.2022).
Сокращение: ПЖ — правый желудочек.
Таблица 1
Динамика результатов трансторакальной ЭхоКГ
|
Параметры |
10.2022 |
12.2022 |
03.2023 |
12.2023 |
12.2024 |
|
ФВ ЛЖ, % |
52 |
54 |
75 |
66 |
69 |
|
ЛП, см |
2,9 |
3,0 |
3,1 |
3,1 |
3,0 |
|
ЛПind, мл/м2 |
– |
20 |
28 |
19 |
24 |
|
КДР ЛЖ, см |
4,1 |
4,3 |
5,0 |
4,7 |
4,7 |
|
КСР ЛЖ, см |
3,1 |
3,1 |
2,8 |
3,0 |
2,9 |
|
ПП (4АС), см |
5,6×5,6 |
5,3×5,6 |
4,5×4,1 |
3,9×4,4 |
3,3×3,9 |
|
ППind, мл/м2 |
71 |
69 |
32 |
21 |
15 |
|
НПВ, см |
2,4 |
2,0 |
1,7 |
1,6 |
1,4 |
|
Коллабирование НПВ, % |
<50 |
>50 |
>50 |
>50 |
>50 |
|
ВОПЖprox, см |
– |
4,0 |
1,9 |
1,6 |
1,7 |
|
Размер ПЖ, см Базальный Средний Продольный |
4,9 |
4,6 5,2 7,6 |
3,7 3,1 6,0 |
2,8 2,6 6,2 |
2,4 2,5 5,4 |
|
ФИП ПЖ, % |
25 |
26 |
51 |
50 |
62 |
|
TAPSE, см |
1,1 |
1,7 |
2,0 |
2,0 |
2,0 |
|
срДЛА, мм рт.ст. |
42 |
32 |
21 |
17 |
20 |
|
рСДЛА, мм рт.ст. |
65 |
50 |
33 |
28 |
32 |
|
TAPSE/рСДЛА, мм/мм рт.ст. |
0,17 |
0,34 |
0,6 |
0,71 |
0,62 |
|
Регургитация на ТК, степень |
III-IV |
I-II |
не выявлена |
не выявлена |
не выявлена |
|
Регургитация на кЛА, степень |
I |
не выявлена |
не выявлена |
не выявлена |
не выявлена |
|
Ствол ЛА, см |
3,0 |
2,9 |
2,5 |
2,3 |
2,1 |
|
Расхождение листков перикарда, см |
перед CC ПЖ 1,0, за ПП 0,2 |
перед СС ПЖ до 0,4 |
не выявлено |
не выявлено |
Сокращения: ВОПЖprox — проксимальный восходящий отдел правого желудочка, КДР — конечный диастолический размер, КСР — конечный систолический размер, кЛА — клапан легочной артерии, ЛА — легочная артерия, ЛЖ — левый желудочек, ЛП — левое предсердие, ЛПind — индексированный объем левого предсердия, НПВ — нижняя полая вена, ПЖ — правый желудочек, ПП — правое предсердие, ППind — индексированный объем правого предсердия, рСДЛА — расчетное систолическое давление в легочной артерии, срДЛА — среднее давление в легочной артерии, СС — свободная стенка, ТК — трикуспидальный клапан, ФВ — фракция выброса, ФИП — фракционное изменение площади, TAPSE — систолическая экскурсия кольца трикуспидального клапана.

Рис. 4. Магнитно-резонансная томография сердца с гадолинием.
Сокращение: ПЖ — правый желудочек.

Рис. 5. Результаты трансторакальной ЭхоКГ в динамике (апикальная позиция, измерение площади правого предсердия).
Сокращения: ПЖ — правый желудочек, ПП — правое предсердие.
Дискуссия
Лечение данной категории больных остается малоизученным в связи с небольшим абсолютным числом пациентов c ЛАГ-ВИЧ, а также ввиду того, что наличие ВИЧ-инфекции является критерием для исключения пациентов из большинства рандомизированных клинических исследований по проблеме ЛГ. По этой причине специфической терапии для ЛАГ именно при ВИЧ инфекции не разработано, и как следствие, используются те же подходы, которые доказали свою эффективность в рамках специфического лечения идиопатической ЛАГ [1].
В первую очередь пациентам с ЛАГ-ВИЧ показано назначение АРВТ, вне зависимости от уровня вирусной нагрузки и уровня CD4+, ведь именно АРВТ улучшает показатели выживаемости данной когорты пациентов. Тем не менее АРВТ сама по себе не является специфической в отношении ЛАГ. Важно отметить, что характер течения ЛАГ, тяжесть гемодинамических нарушений не зависят от стадии основного заболевания и выраженности иммунодефицита у лиц с ЛАГ-ВИЧ [1][5][6]. Основной причиной смерти у пациентов с ЛАГ-ВИЧ является прогрессирующая правожелудочковая недостаточность, на которую может потенциально повлиять как АРВТ, так и ЛАГ-специфическая терапия [7, 8].
В отсутствии АРВТ и на фоне прогрессирующей ЛАГ у представленной нами пациентки возникла выраженная дисфункция ПЖ со структурно-функциональными нарушениями и его повышенной трабекулярностью. Характер ремоделирования желудочков сердца, в т.ч. умеренное снижение систолической функции ЛЖ, были обусловлены влиянием нелеченной ВИЧ-инфекции и, вероятно, латентно протекающей оппортунистической инфекции. Сопутствующее повышение трансаминаз, гиперпротеинемия и протеинурия также расценены как течение ВИЧ-инфекции. Непосредственно после подтверждения ЛАГ-ВИЧ пациентке инициирована трехкомпонентная АРВТ. С учетом наличия ферментемии, незначительного снижения ФВ ЛЖ в анамнезе, но при этом доказанного прекапиллярного компонента ЛГ, на момент верификации диагноза была назначена монотерапия ЛАГ-специфическим препаратом силденафилом. Выбор в пользу монотерапии, несмотря на высокий риск летального исхода, руководствовался позицией современных национальных рекомендаций и особенностями межлекарственного взаимодействия [1].
Данные клинических испытаний по применению комбинированной ЛАГ-специфической терапии при ЛАГ-ВИЧ отсутствуют. Для лиц с ЛАГ-ВИЧ согласно национальным рекомендациям на момент верификации диагноза рекомендована инициация монотерапии с дальнейшим решением вопроса о последовательной комбинированной ЛАГ-специфической терапии (Европейская организация качества IIaC; уровень убедительности рекомендаций С, уровень достоверности доказательств 5) в индивидуальном порядке при недостижении низкого риска летального исхода. При этом нет доказательств о преимуществе того или иного класса ЛАГ-специфических препаратов. Однако крайне важно при выборе ЛАГ-специфического препарата учитывать сопутствующие заболевания пациентов с ЛАГ-ВИЧ и возможные межлекарственные взаимодействия [1].
Группа ингибиторов фосфодиэстеразы типа 5 наиболее часто используется у данных пациентов в рамках ЛАГ-специфической терапии. Терапия ингибиторами фосфодиэстеразы-5 продемонстрировала положительное влияние на гемодинамические параметры и ФК пациентов с ЛАГ, ассоциированной с ВИЧ-инфекцией [9]. Однако следует помнить, что концентрация силденафила многократно возрастает на фоне АРВТ (ингибиторы протеаз), но изменения дозирования у пациентов данной группы не требуется, т.к. в клинической практике не представлено случаев системной гипотонии и других нежелательных явлений [10].
В экспериментальном исследовании 2023г у мышей Egln1Tie2Cre с гуманизированной иммунной системой для изучения ЛАГ-ВИЧ применяли монотерапию силденафилом, амбризентаном, трепростинилом (синтетический аналог простациклина) на протяжении 10 нед. Наилучшая выживаемость отмечалась на фоне применения силденафила (100%), тогда как на фоне приема амбризентана — 80% и трепростенила — 60% была ниже. Также продемонстрирован эффект силденафила на улучшение систолической функции ПЖ [11].
Из препаратов группы антагонистов эндотелиновых рецепторов бозентан имеет доказанную эффективность в лечении ЛАГ-ВИЧ, однако его назначение не рассматривалось у данной пациентки ввиду риска гепатотоксичности и множественных межлекарственных взаимодействий [1, 6].
Лишь единичные пациенты с ЛАГ-ВИЧ включались в рандомизированные клинические исследования по изучению терапии другими антагонистами эндотелиновых рецепторов, а также селексипагом [1, 6]. Работы по изучению риоцигуата при ЛАГ-ВИЧ ограничиваются только изучением межлекарственного взаимодействия с АРВТ [12]. Также имеет место недостаточное количество данных и по применению ингаляционного илопроста у категории пациентов с ЛАГ-ВИЧ.
Одномоментная инициация АРВТ и ЛАГ-специфической терапии уже в течение первых 5 мес. лечения у представленной пациентки способствовала постепенному обратному ремоделированию ПЖ с улучшением его систолической функции, как и систолической функции ЛЖ, нормализации размеров правых камер сердца и ствола легочной артерии. Уже спустя год после инициации терапии пациентка имела I ФК и низкий риск летального исхода. Также наблюдалась нормализация уровня ферментов печени, уровня белка в крови и белка в моче. Двухлетний период лечения с хорошей приверженностью к терапии и отказом от курения, здоровым образом жизни, под строгим динамическим контролем позволил достигнуть регресса ЛГ.
Принципиально важным остается сохранение принимаемой АРВТ и ЛАГ-специфической терапии, а также проведение динамического контроля за пациенткой раз в 6-12 мес. В случае идентификации первых признаков прогрессирования ЛАГ будет решен вопрос о необходимости интенсификации лечения.
Заключение
Представленный клинический случай наглядно демонстрирует сложный и коморбидный фенотип пациента с ранее нелеченной ВИЧ-инфекцией, и развитием ассоциированной с ней ЛАГ.
Акцентируется внимание на важности своевременной идентификации проявлений ВИЧ-инфекции с помощью комплексного диагностического подхода, а также персонифицированной тактики к выбору медикаментозного лечения с учетом коморбидного фона пациента и характера межлекарственных взаимодействий.
Своевременная инициация АРВТ, а также осуществление корректного выбора ЛАГ-специфической терапии повлияли на значимое улучшение структурно-функциональных особенностей сердца и нормализацию как внутрисердечной гемодинамики, так и гемодинамики малого круга кровообращения у исходно тяжелой пациентки с ЛАГ-ВИЧ III ФК с выраженными явлениями правожелудочковой сердечной недостаточности и высоким риском летального исхода.
1 Свидетельство о государственной регистрации базы данных № 2024622939 Российская Федерация. Регистр пациентов с легочной артериальной гипертензией НМИЦ им. В. А. Алмазова: № 2024622687: заявл. 27.06.2024: опубл. 05.07.2024/Н. С. Гончарова, Е. М. Андреева, О. М. Моисеева; заявитель федеральное государственное бюджетное учреждение «Национальный медицинский исследовательский центр им. В. А. Алмазова» Министерства здравоохранения Российской Федерации.
Чтобы читать статью войдите с логином и паролем от scardio.ru
Ключевые слова
Для цитирования
Ляпина И.Н., Дрень Е.В., Сваровская П.К., Зверева Т.Н., Барбараш О.Л. Особенности течения легочной артериальной гипертензии у пациентки с ВИЧ-инфекцией. Клинический случай. Российский кардиологический журнал. 2025;30(2S):6247. https://doi.org/10.15829/1560-4071-2025-6247. EDN: MZATAP
Скопировать